DOI: http://dx.doi.org/10.20986/revesppod.2024.1678/2023
ORIGINAL
Abordaje quirúrgico del pie reumático. Serie de casos
Surgical approach to rheumatic foot. Case series
Ana M.ª Rayo Pérez1
Francisco Javier Rodríguez Castillo2
Rafael Rayo Rosado3
María Reina Bueno3
1Clínica Rayo. Arahal, Sevilla, España.
2Clínica PieFit. Tomares, Sevilla, España.
3Universidad de Sevilla, España
Resumen
Introducción: La artritis reumatoide es una enfermedad autoinmune, inflamatoria, crónica y progresiva, que afecta al aparato locomotor y que puede provocar deformidad, dolor y disminución de la función del pie, pudiéndose observar la presencia de un antepié triangular y dedos en garra con disminución de la movilidad y dolor. Su tratamiento puede ser conservador y/o quirúrgico.
Pacientes y métodos: Se presentan 20 casos de pacientes con artritis reumatoide intervenidos mediante artrodesis de la primera articulación metatarsofalángica y panresección metatarsal, acompañado o no de alineamiento digital. Se valora seguimiento postquirúrgico inmediato y postquirúrgico al año de evolución.
Resultados: Tras la intervención, se consigue una media de satisfacción de la escala Likert de 9.10 y una media de la escala visual analógica de dolor de 0.40. Asimismo, se consigue una disminución considerable de los ángulos hallux abductus valgus y ángulo intermetatarsal I-II.
Conclusiones: La combinación de artrodesis de la primera articulación metatarsofalángica con la panresección metatarsal es de elección en este tipo de pacientes, ya que permite aumentar la funcionabilidad del pie y disminuir significativamente la sintomatología dolorosa.
Palabras clave:
Artrodesis, artritis reumatoide, pie, articulación metatarsofalángica, tratamiento quirúrgico
Abstract
Introduction: Rheumatoid arthritis is an autoimmune, inflammatory, chronic and progressive disease that affects the musculoskeletal system and can cause deformity, pain and decreased function of the foot, being able to observe the presence of a triangular forefoot and claw toes with decreased of mobility and pain. Its treatment can be conservative and/or surgical.
Patients and methods: 20 cases of patients with rheumatoid arthritis who underwent arthrodesis of the first metatarsophalangeal joint and metatarsal panresection, accompanied or not by digital alignment, are presented. Immediate post-surgical and post-surgical follow-up after one year of evolution are assessed.
Results: After the intervention, a Likert scale satisfaction mean of 9.10 and a visual analogue pain scale mean of 0.40 were achieved. Likewise, a considerable decrease in the hallux abductus valgus angles and intermetatarsal angle I-II is achieved.
Conclusions: The combination of arthrodesis of the first metatarsophalangeal joint with metatarsal pan-resection is the choice in this type of patient, since it increases the functionality of the foot and significantly reduces pain symptoms.
Keywords:
Arthrodesis, rheumatoid arthritis, foot, metatarsophalangeal joint, surgical treatment
Correspondencia:Ana M.ª Rayo Pérez
anarayo43@gmail.com
Recibido: 11-11-2023
Aceptado: 30-01-2024
Introducción
La artritis reumatoide es una enfermedad autoinmune, inflamatoria, crónica y progresiva que afecta al aparato locomotor. Suele aparecer a partir de los 25 años, agravándose con el inicio de la menopausia. Es más frecuente en mujeres de entre 40 y 60 años y afecta a más del 0.5 % de la población mundial. En España se estima una prevalencia de 1.07 %, con más de 497.000 personas afectadas(1,2).
Se conoce como pie reumático a la afectación del pie por artritis reumatoide, apareciendo deformidad, dolor y disminución de la funcionalidad. Se manifiesta en el 90 % de los casos, siendo más frecuente la afectación del antepié, en un 20 % de los casos, especialmente a nivel de la articulación metatarsofalángica del hallux. También se suele observar una disminución del complejo cápsulo-ligamentoso de la primera articulación metatarso-falángica, que aumenta el desplazamiento en valgo del metatarsiano, provocando una transferencia de carga en los radios menores. De igual modo, se produce una sinovitis y destrucción de estas articulaciones, provocando una subluxación progresiva y dando lugar a que la almohadilla plantar disminuya y se desplace distalmente, lo cual genera una protuberancia de las cabezas metatarsales con una hiperqueratosis plantar asociada(1,3,4,5,6).
Cuando la enfermedad avanza y la destrucción articular genera una disminución de la función y la calidad de vida del paciente, el abordaje quirúrgico es la mejor opción. Para ello, se pueden realizar técnicas de conservación de la función articular (siempre que esta lo permita), técnicas de reemplazo articular o, en el caso de articulaciones con gran destrucción, técnicas de artrodesis. La fusión y panresección metatarsal, también conocida como técnica de Clayton y Hoffman, está indicada en pacientes con incapacidad funcional, gran deformidad y dolor, es decir, estaría indicada en el tratamiento de las deformidades severas del antepié reumático(7).
Esta técnica permite la deambulación inmediata con zapato postquirúrgico plano, recuperación funcional rápida y deambulación sin dolor a corto, medio y largo plazo. Por el contrario, da lugar a un pie apropulsivo con un antepié inestable y ligeramente más corto que el contralateral, pero asintomático (8,9).
El objetivo del presente trabajo pretende determinar cómo influye el abordaje quirúrgico mediante la técnica de Clayton y Hoffman, utilizada en una serie de casos de pacientes que cursan con pie reumático.
Pacientes y método
Población de estudio
El presente estudio consiste en una serie de casos clínicos de pacientes reumáticos intervenidos quirúrgicamente en el centro sanitario Clínica Rayo, en la localidad sevillana de Arahal.
En este artículo se presentan veinte casos clínicos recogidos durante los meses de enero a diciembre del año 2022 en el centro sanitario Clínica Rayo, situado en la localidad sevillana de Arahal. Los pacientes acudieron de forma secuencial y consecutiva a la clínica, sin aleatorización, durante los meses de enero a diciembre del año 2022. Fueron incluidos todos aquellos pacientes con diagnóstico de artritis reumatoide y deformidad y/o dolor en antepié sometidos a intervención quirúrgica, consistente en artrodesis de la primera articulación metatarsofalángica junto con panresección metatarsal de 2.º a 5.º metatarsianos (técnicas de Clayton y Hoffman). Se excluyeron aquellos casos de pacientes reumáticos intervenidos en dicho periodo a los que no se les realizó esta técnica quirúrgica y aquellos pacientes que rechazaron cirugía y prefirieron otro tipo de abordaje conservador para su patología.
Protocolo y toma de datos
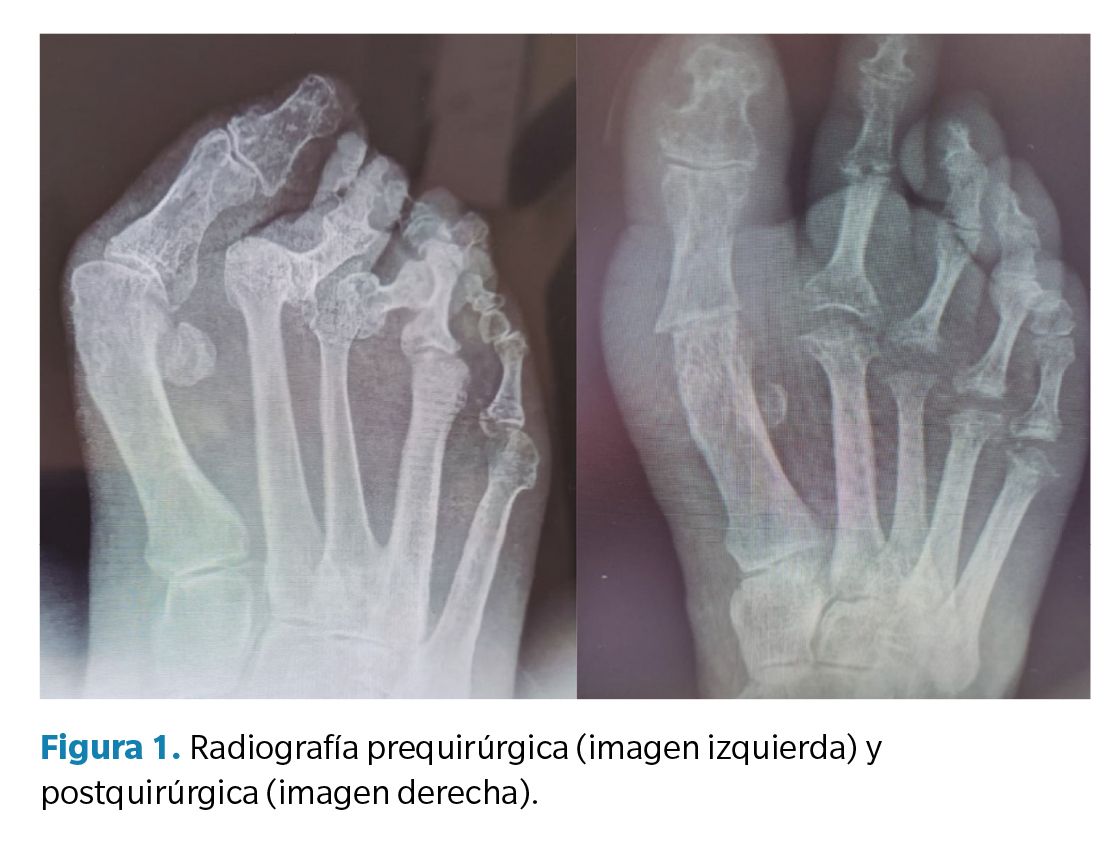
Previo a la recogida de datos, se llevó a cabo una anamnesis donde se recogieron variables genéricas (altura, peso, índice de masa corporal y lateralidad), categorización del riesgo quirúrgico (escala ASA), categorización del riesgo de trombosis venosa profunda (escala Autar), escala SF-36, escala AOFAS, motivo de consulta y valoración clínica del dolor (escala EVA). La valoración preoperatoria consistió en una exploración clínica, donde se observó la deformidad, tanto en carga como en descarga, y se llevaron a cabo diversas maniobras para valorar los rangos articulares de movimiento, prestando atención a la localización de dolor y/o de distintas hiperqueratosis asociadas a la deformidad. Asimismo, se llevó a cabo un estudio vascular en el que se palparon los pulsos pedio y tibial posterior acompañado de un eco-doppler y el índice de pie y tobillo (índice T/B). Además, se realizó un estudio biomecánico de la marcha, tanto baropodométrico como dinámico y, finalmente, se llevó a cabo un estudio radiológico (Figura 1) del pie a intervenir.
Tras la aceptación del consentimiento informado para la participación en el estudio clínico, se solicitó una analítica preoperatoria básica en la que se incluía un hemograma completo, estudio bioquímico, estudio de la coagulación, factor reumatoideo, vitamina D y hemoglobina glicosilada. En todos ellos se observó la presencia de factor reumatoideo positivo y un aumento de la velocidad de sedimentación globular (VSG) y de la proteína C reactiva (PCR), y fueron intervenidos en un medio hospitalario con un bloqueo anestésico proximal acompañado de sedación.
Variables analizadas
Se utilizó una Escala Analógica Visual (EAV) de 0 a 10 puntos para valorar el dolor general del pie, una escala AOFAS, escala LIKERT para valorar la satisfacción de los pacientes y el cuestionario de salud SF-36 en español. Estas escalas se realizaron en el periodo preparatorio y también en el periodo postoperatorio al año de la intervención.
Junto con estas escalas, también se realizó un análisis radiológico de la deformidad en la Rx dorsoplantar en carga, donde se valoraron los siguientes ángulos: ángulo intermetatarsal, ángulo de hallux abductus valgus, ángulo de Merchan y ángulo interfalángico del hallux. Esta medición se realizó en la Rx preoperatoria y en la Rx postoperatoria al año de la intervención.
Técnica quirúrgica
En cuanto al procedimiento quirúrgico, en primer lugar, se realizó una fusión de la primera articulación metatarsofalángica mediante un abordaje dorsomedial, siendo necesario para ello realizar una disección por planos con posterior capsulotomía en “T” y una resección de las carillas articulares de la cabeza del primer metatarsiano y la base de la falange proximal con pinza de “bone rongeur”, sistema “cup in ball” o mediante cortes reciprocantes con sierra neumática (preferencia de los autores). Este gesto quirúrgico se acompañó de un “forage” para acelerar el proceso de fusión de ambas estructuras y, más tarde, se procedió a la fijación temporal de ambos segmentos con tres agujas Kirschner de 1.4 mm (cruzándose en la zona central de la unión de dichos segmentos), las cuales fueron retiradas a las 4-5 semanas. Cabe destacar que la artrodesis se realizó con una posición de 10º de dorsiflexión para permitir la posterior propulsión del paciente y que, según otros autores como Koutsouradis y cols.(10) y Myerson y cols.(11), prefieren la fijación mediante placa de bajo perfil o dos tornillos troncocónicos de 2.5 mm.
En segundo lugar, se realizó una panresección metatarsal mediante una incisión en “palo de golf” por abordaje dorsal mediante la incisión de Clayton o por abordaje plantar mediante la incisión de Hoffman, llevándose a cabo la resección secuencial de la cabeza metatarsal por cuello quirúrgico del segundo al quinto metatarsiano. Asimismo, en aquellos casos en los que fue necesario, se llevó a cabo un alineamiento digital de los dedos menores mediante artrodesis de segundo y tercer dedos y artroplastias de cuarto y quinto dedos, todas ellas fijadas con agujas Kirschner de 1.2 mm hasta la zona diafisaria del metatarsiano, las cuales fueron retiradas a las 3-4 semanas. Este gesto se puede acompañar de tenotomías percutáneas del flexor largo común de los dedos a nivel de la diáfisis de la falange proximal de dichos dedos.
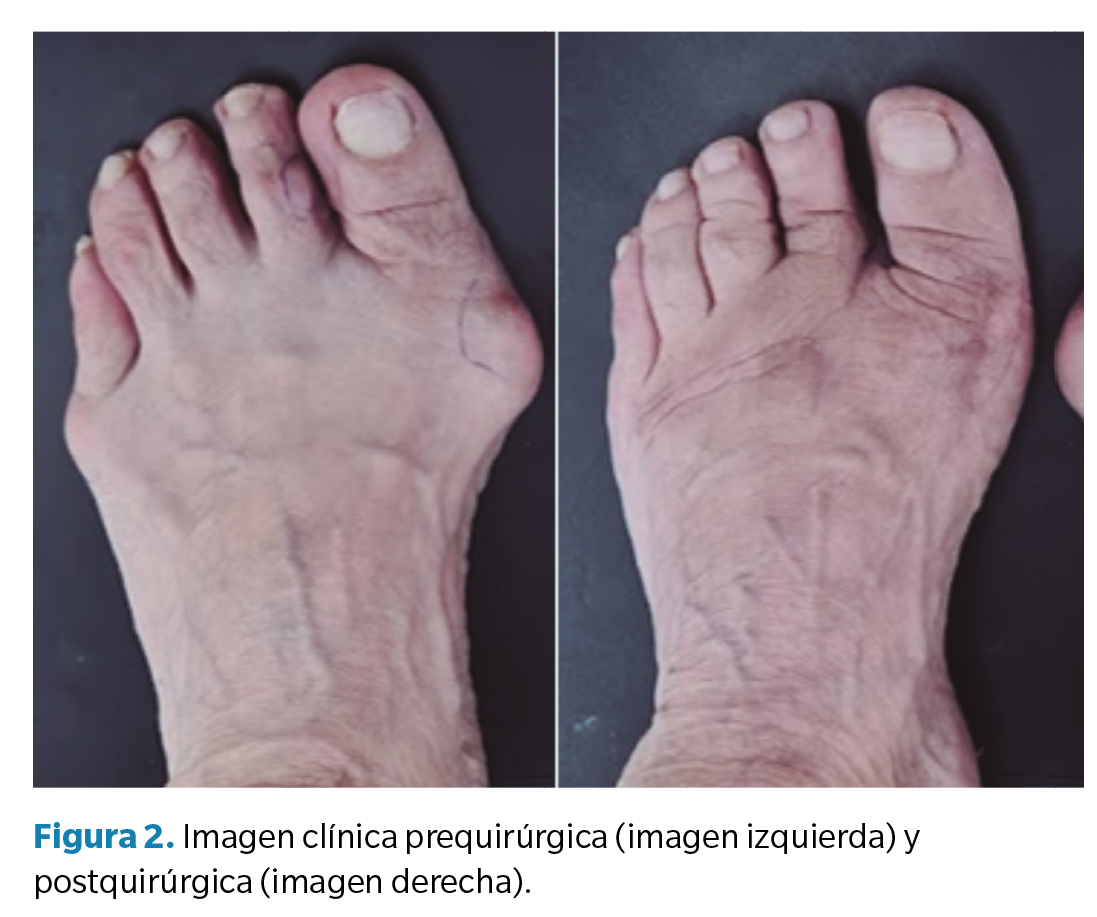
Tras haber realizado todos los procedimientos anteriormente descritos, se procedió a un cierre por planos con sutura absorbible para planos profundos y sutura continua festoneada en el plano superficial de la piel. Posteriormente, se realizó una infiltración postquirúrgica intralesional con bupivacaína al 0.5 % y dexametasona fosfato 4 mg para el control del dolor y la inflamación postoperatoria y, tras ello, se colocó un apósito absorbente no adherente y un vendaje semicompresivo (Figura 2).
En este tipo de procedimientos el dolor esperable es moderado, por lo que se optó por pautar tramadol con paracetamol (37.5/325 mg/8 horas) durante los dos primeros días y, a continuación, una pauta analgésica compuesta por el uso combinado de metamizol (575 mg/8 horas) y paracetamol (1 g/8 horas), siendo estos alternados cada 4 horas. Asimismo, se complementó con profilaxis antibiótica con azitromicina (500 mg/24 horas durante 3 días), suplemento de vitamina D y, en caso de riesgo tromboembólico, heparina de bajo peso molecular.
Análisis estadístico
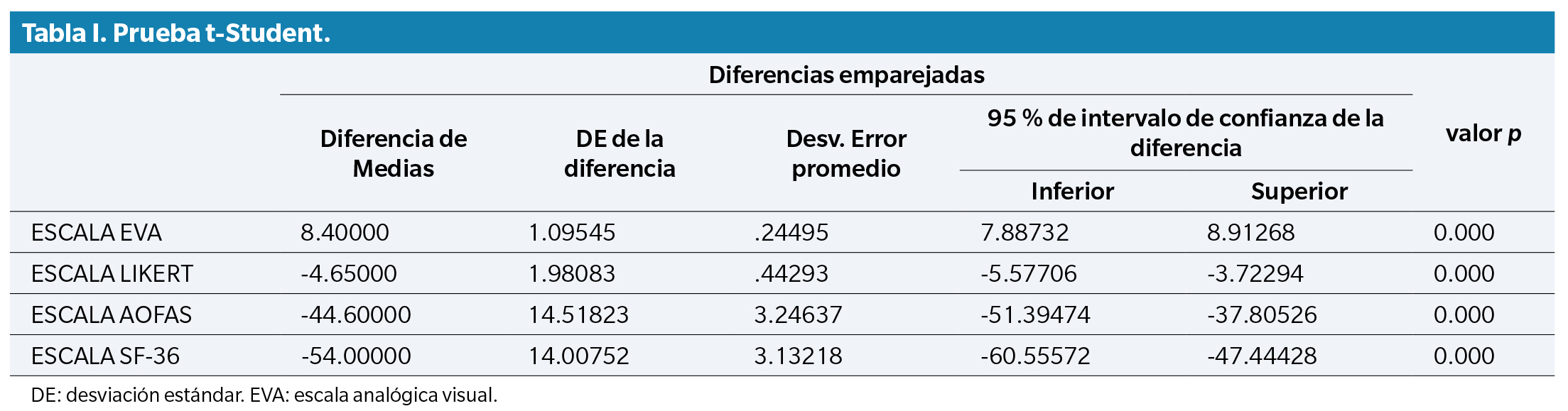
Se realizó un análisis descriptivo de los datos. Las variables cualitativas se han expresado como frecuencias y su porcentaje y las variables cuantitativas como media y desviación estándar (DE). Se realizó un test de significación de la hipótesis nula mediante la prueba de t-Student para muestras apareadas de las medias (preoperatorias y postoperatorias) de las escalas utilizadas en la toma de datos (EVA, Likert, AOFAS y SF-36).
Resultados
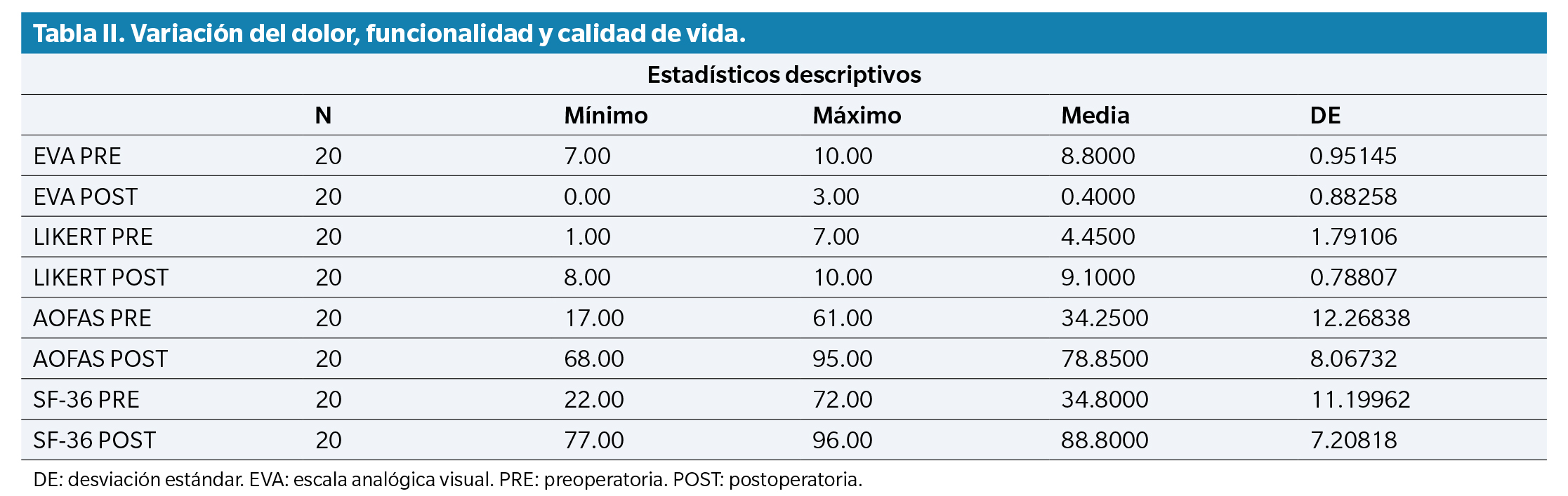
Se analizaron los datos de 20 mujeres, con una media de edad de 61.65 ± 10.88 años y diagnóstico de artritis reumatoide, presentándose dolor e impotencia funcional en el pie acompañado de deformidad en mayor o menor grado con presencia de hallux valgus moderado-severo, dedos en garra y sobrecarga metatarsal. La altura media de la muestra fue de 1.64 ± 0.06 metros y el peso de 72.5 ± 10.84 kg, dando lugar a un índice de masa corporal medio de 26.87 ± 3.84.
El 50 % de los pacientes presentaban comorbilidades, como hipertensión arterial, hipotiroidismo o diabetes mellitus tipo 2 y presentaban una media de 8.80 ± 0.95 puntos en una escala visual analógica (EVA) respecto al dolor previo a la cirugía, así como signos clínicos y radiológicos compatibles con la destrucción articular y la deformidad. Esta puntuación pasa a una media de 0.40 ± 0.88 puntos tras un año de la intervención (Tabla 1). Asimismo, se acompaña de una Escala Likert para valorar la satisfacción de los pacientes, obteniéndose una media postoperatoria de 9.10 ± 0.78 puntos. La Tabla 2 recoge los estadísticos descriptivos de las valoraciones tomadas.
En cuanto a los ángulos radiológicos prequirúrgicos, se observa una media preoperatoria de 18.3º respecto al ángulo intermetatarsal I-II (IMA I-II) y de 48.4º respecto al ángulo hallux abductus valgus (αHAV). Tras la intervención, la media del IMA I-II fue de 15º y del αHAV de 24.1º. Respecto al ángulo de Merchan, se observa una media de 141.7 pretratamiento y de 141.6 postratamiento. En el caso del ángulo interfalángico, se obtiene una puntuación media de 5º pretratamiento y de 3.3º postratamiento (Tabla 3).

Discusión
Uno de los principales puntos a discutir acerca de esta temática es la variabilidad de fijaciones en la fusión de la primera articulación metatarso-falángica y sus indicaciones, ya que se reserva para aquellos casos en los que existe una destrucción articular importante. En el año 2021, Koutsouradis y cols.(10) reportaron la eficacia de la fusión de la primera articulación metatarso-falángica en casos de artritis reumatoide con deformidad severa o patologías del primer radio con signos graves de degeneración articular, refiriendo que se trata de una técnica que permite el alivio del dolor y un aumento de la calidad de vida del paciente. También confirma el estudio realizado por Roukis(12), en 2017, que la artrodesis es el tratamiento por excelencia en casos de hallux rigidus avanzado, artritis reumatoide y revisión de cirugía del primer radio, haciendo hincapié en la importancia de la angulación de los segmentos y de las diferentes formas de fijación, optándose en este caso por la osteosíntesis mediante agujas Kirschner temporales.
La fijación mediante tres agujas Kirschner fue descrita en 2009 por Mah y Banks(13), quienes establecieron que este tipo de fijación es el gold stand debido a que disminuye el riesgo de complicaciones y permite una buena fusión de la articulación. No obstante, existen otros sistemas de fijación, tales como tornillos de compresión o placas de bajo perfil. En 2008, Sharma y cols.(14) estudiaron que la elección de la fijación depende de las preferencias del cirujano, ya que los resultados al comparar tornillos de compresión y placas de bajo perfil son similares. Por el contrario, Hyer y cols.(15) establecieron que los tornillos de compresión son más costo-efectivos en relación con las placas de bajo perfil y no alteran los resultados clínicos. También existen autores, como Kang y Bridgen(16), que refieren menor porcentaje de casos que desarrollan pseudoartrosis con el uso de placas, aunque dado que el análisis no mostró diferencias significativas, defienden la necesidad de ensayos con muestras más grandes.
En cuanto al estudio radiológico postoperatorio, Hoveidaei y cols.(17) refieren una reducción del αHAV a 34.4° y el IMA I-II a 8.4°. Asimismo, establecen que la edad media de los pacientes fue de 56.3 años, siendo más frecuente este tipo de intervenciones en mujeres (91.3 %).
En la actualidad, existen pocos artículos que analicen una serie de casos de artrodesis de la primera metatarsofalángica y panresección metatarsal en casos de pies reumáticos. Solamente Parra-Téllez y cols.(18) han analizado 31 pacientes intervenidos con esta técnica, estableciendo una media de edad de 49.59 años, mientras que nuestra muestra establece 61.3 años. Son interesantes los datos que aportan sobre las variaciones radiológicas, en los cuales refieren una disminución del αHAV al año de la intervención de 31.89° y del IMA I-II de 10.18°. En cuanto al dolor, muestran una media de 6.24 puntos antes de la intervención y de 1.65 puntos al año de su realización.
Para el análisis de la calidad de vida de los pacientes con artritis reumatoide, se pueden utilizar escalas genéricas como el Perfil de Calidad de Vida en Enfermedades Crónicas (PECVEC), el Cuestionario SF-36 o el Cuestionario Nottingham Health Profile (NHP). Sin embargo, autores como Ballina(19) recomiendan el uso de cuestionarios específicos como el Arthritis Impact Measurement Scales (AIMS). Este cuestionario valora las dimensiones físicas, sociales y psíquicas de los pacientes afectados por artritis reumatoide. Autores como Zhang y cols.(20) analizan 207 casos, donde refieren puntuaciones por debajo de 69.9 puntos en el cuestionario SF36 y de 7.8 puntos en la RA-QoL. Sin embargo, autores como Van Wissen y cols.(21) en 316 pacientes, obtienen puntuaciones de 34.5 en la escala PROMIS PF-10. En nuestro caso, obtenemos una puntuación inicial en el cuestionario SF-36 de 33.4, alcanzando una media de 88.80 puntos a los 12 meses de la intervención quirúrgica.
En conclusión, según los resultados del presente estudio, la artrodesis de la primera articulación metatarso-falángica, junto con la panresección metatarsal, es la técnica de elección en pacientes con pies reumáticos que cursan con hallux valgus moderado-severo y sobrecarga metatarsal, siendo una técnica eficaz que aumenta la funcionabilidad del pie y disminuye significativamente la sintomatología dolorosa.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiación
Ninguna.
Contribución de los autores
Concepción y diseño del estudio: AMRP.
Recogida de datos: AMRP, RRR
Análisis o interpretación de los resultados: AMRP, FJRC.
Creación, redacción y preparación del boceto inicial: FJRC.
Revisión final: AMRP, RRR, FJRC, MRB.
Bibliografía
- Osipova D, Janssen R, Martens HA. Rheumatoid arthritis: more than a joint disease. Ned Tijdschr Geneeskd. 2020;164:D4166.
- Figus F, Piga M, Azzolin I, McConnell R, Iagnocco A. Rheumatoid arthritis: extra-articular manifestations and comorbidities. Autoimmun Rev. 2021;20(4):102776. DOI: 10.1016/j.autrev.2021.102776.
- Lin Y, Anzaghe M, Schülke S. Update on the pathomechanism, diagnosis, and treatment options for rheumatoid arthritis. Cells. 2020;9(4):880. DOI: 10.3390/cells9040880.
- Cugno M, Gualtierotti R, Meroni P, Marzano A. Inflammatory joint disorders and neutrophilic dermatoses: a comprehensive review. Clin Rev Allergy Immunol. 2018;54(2):269-81. DOI: 10.1007/s12016-017-8629-0.
- De Cock D, Hyrich K. Malignancy and rheumatoid arthritis: Epidemiology, risk factors and management. Best Pract Res Clin Rheumatol. 2018;32(6):869-86. DOI: 10.1016/j.berh.2019.03.011.
- Littlejohn E, Monrad S. Early diagnosis and treatment of rheumatoid arthritis. Prim Care Clin Off Pract. 2018;45(2):237-55. DOI: 10.1016/j.pop.2018.02.010.
- Kadambande S, Debnath U, Khurana A, Hemmady M, Hariharan K. Rheumatoid forefoot reconstruction: 1st metatarsophalangeal fusion and excision arthroplasty of lesser metatarsal heads. Acta Orthop Belg. 2007;73(1):88.
- Matcham F, Scott I, Rayner L, Hotopf M, Kingsley G, Norton S. The impact of rheumatoid arthritis on quality-of-life assessed using the SF-36: a systematic review and meta-analysis. Semin Arthritis Rheum. 2014;44(2):123-30. DOI: 10.1016/j.semarthrit.2014.05.001.
- Duan X, Yang L, Dai G, Peng X. Rheumatoid forefoot reconstruction with first metatarsophalangeal fusion and arthroplasty of lesser metatarsal heads. Chinese J Reparative Reconstr Surg. 2012;26(4):445-8.
- Koutsouradis P, Stamatis ED, Savvidou OD. Arthrodesis of the first metatarsophalangeal joint: The “when and how”. World J Orthop. 2021;12(7):485-94. DOI: 10.5312/wjo.v12.i7.485.
- Myerson MS, Schon LC, McGuigan FX, Oznur A. Result of arthrodesis of the hallux metatarsophalangeal joint using bone graft for restoration of length. Foot Ankle Int. 2000;21(4):297-306. DOI: 10.1177/107110070002100405.
- Roukis T. First metatarsal-phalangeal joint arthrodesis: primary, revision, and salvage of complications. Clin Podiatr Med Surg. 2017;34(3):301-14. DOI: 10.1016/j.cpm.2017.02.002.
- Mah C, Banks A. Immediate weight bearing following first metatarsophalangeal joint fusion with Kirschner wire fixation. J Foot Ankle Surg 2009;48(1):3-8. DOI: 10.1053/j.jfas.2008.09.005.
- Sharma H, Bhagat S, DeLeeuw J, Denolf F. In vivo comparison of screw versus plate and screw fixation for first metatarsophalangeal arthrodesis: does augmentation of internal compression screw fixation using a semi-tubular plate shorten time to clinical and radiologic fusion of the first metatars. J Foot Ankle Surg 2008;47(1):2-7. DOI: 10.1053/j.jfas.2007.10.006.
- Hyer C, Glover J, Berlet G, Lee T. Cost comparison of crossed screws versus dorsal plate construct for first metatarsophalangeal joint arthrodesis. J Foot Ankle Surg 2008;47(1):13-8. DOI: 10.1053/j.jfas.2007.08.016.
- Kang Y, Bridgen A. First metatarsophalangeal joint arthrodesis/fusion: a systematic review of modern fixation techniques. J Foot Ankle Res. 2022;15(1):1-11. DOI: 10.1186/s13047-022-00540-9.
- Hoveidaei A, Roshanshad A, Vosoughi A. Clinical and radiological outcomes after arthrodesis of the first metatarsophalangeal joint. Int Orthop. 2021;45:711-9. DOI: 10.1007/s00264-020-04807-3.
- Parra-Téllez P, López-Gavito E, Vázquez-Escamilla J. Artrodesis metatarsofalángica del primer dedo y resección artroplástica de la cabeza del segundo al quinto metatarsiano en pie reumático. Acta Ortopédica Mex. 2013;27(2):78-86.
- Ballina-García FJ. Medición de la calidad de vida en la artritis reumatoide. Rev Esp Reumatol. 2002;29(2):56-64.
- Zhang J, Jin Y, Wei H, Yao Z, Zhao J. Cross-sectional study on quality of life and disease activity of rheumatoid arthritis patients. J Peking Univ Heal Sci. 2022;54(6):1086-93.