DOI: http://dx.doi.org/10.20986/revesppod.2024.1707/2024
NOTA CLÍNICA
Tratamiento de verruga plantar recalcitrante mediante la técnica de multipunción de Falknor en combinación con zinc oral: a propósito de un caso clínico
Treatment of recalcitrant plantar wart using Falknor’s multipuncture technique in combination with oral zinc: a case report
Lois García-Clavería1
Carla Lanuza-Cerzócimo2
Javier Alfaro-Santafé3
Antonio Gómez-Bernal3
1Departamento de Formación e Investigación. Clínica Podoactiva Vitoria. Vitoria, España
2Departamento de Formación e Investigación. Clínica Podoactiva Huesca, Huesca, España
3Departamento de Formación e Investigación. Central de Podoactiva Walqa. Huesca, España
Resumen
La verruga plantar es una lesión cutánea causada por el virus del papiloma humano (VPH), que infecta las células epidérmicas y puede permanecer latente antes de activarse. Aunque generalmente asintomáticas, estas lesiones pueden causar dolor, ser antiestéticas o contagiarse. El VPH evade la detección del sistema inmunitario al no liberar proteínas virales que lo alerten. Los tratamientos para las verrugas plantares incluyen métodos químicos, físicos, farmacológicos y quirúrgicos, con estudios que sugieren que la inducción temprana de la inmunidad puede ser beneficiosa. En el caso de un paciente de 24 años con verrugas en las zonas metatarsal y el pulpejo de los dedos de ambos pies, se intentó un tratamiento con ácido nítrico, sin éxito. Posteriormente, se optó por la técnica de multipunción en el pie derecho. La intervención incluyó un bloqueo anestésico ecoguiado de los nervios tibial posterior y peroneo profundo, seguido de un deslaminado de la hiperqueratosis y la aplicación de la técnica de multipunción, con múltiples pinchazos para cubrir toda la superficie de las verrugas. El paciente fue tratado con Inmunoferón® (Cantabria Labs, España) y se le recomendó reposo relativo, evitando antinflamatorios no esteroideos (AINE). Las revisiones posteriores mostraron una mejora progresiva: a las 48 horas, las lesiones tenían costras finas y eran indoloras; a los 15 días, las lesiones se vieron más secas también en el pie contralateral; al mes, se evidenció una mejora continua. La técnica de multipunción asociada al Inmunoferón® demostró ser efectiva, menos dolorosa y con mínimos cuidados requeridos.
Palabras clave: Verruga plantar, papiloma, VPH, tratamiento, multipunción, Falknor, terapia, pie
Abstract
Plantar warts are skin lesions caused by the human papillomavirus (HPV), which infects epidermal cells and can remain latent before becoming active. Although generally asymptomatic, these lesions can cause pain, be unsightly, or become contagious. HPV evades detection by the immune system by not releasing viral proteins that would alert it. Treatments for plantar warts include chemical, physical, pharmacological, and surgical methods, with studies suggesting that early induction of immunity can be beneficial. In the case of a 24-year-old patient with warts on the metatarsal areas and the pads of the toes of both feet, a treatment with nitric acid was attempted without success. Subsequently, the multipuncture technique was chosen in the right foot. The intervention included an ultrasound-guided anesthetic block of the posterior tibial and deep peroneal nerves, followed by debridement of hyperkeratosis and the application of the multipuncture technique, with multiple punctures covering the entire surface of the warts. The patient was treated with Inmunoferon® (Cantabria Labs, Spain) and was advised relative rest, avoiding non-steroidal anti-inflammatory drugs (NSAIDs). Subsequent reviews showed progressive improvement: at 48 hours, the lesions had fine scabs and were painless; at 15 days, the lesions appeared drier also in the contralateral foot; at one month, continuous improvement was evident. The multipuncture technique associated with Inmunoferon® proved to be effective, less painful, and required minimal care.
Keywords: Plantar wart, papilloma, HPV, treatment, multipuncture, Falknor, therapy, foot
Recibido: 18-09-2024
Aceptado: 20-11-2024
Correspondencia: Antonio Gómez-Bernal
antoniogomez@podoactiva.com
Introducción
La verruga plantar es una lesión cutánea que afecta a la capa basal de la epidermis, causada por el virus del papiloma humano (VPH), generalmente de los tipos 1, 2, 4, 19, 27, 41 y 57(1,2,3). El VPH infecta los queratinocitos y puede permanecer latente entre 1 y 8 meses. A medida que las células epidérmicas se diferencian y migran hacia la superficie, el virus se activa y replica2. Aunque suelen ser asintomáticas, las verrugas plantares pueden causar dolor debido a su localización en zonas de carga (como el talón o las cabezas metatarsales), además de ser antiestéticas, diseminarse a otras partes del cuerpo o contagiarse a otras personas(1).
En la mayoría de las infecciones virales, las proteínas virales dentro de la célula estimulan la producción de células T citotóxicas que buscan y destruyen las células infectadas. Sin embargo, el VPH previene la lisis celular a medida que la infección se propaga, lo que significa que la liberación de proteínas virales y su presentación al sistema inmunitario son mínimas o inexistentes(2).
Existen múltiples opciones terapéuticas: tratamientos químicos (ácido nítrico, ácido salicílico, cantaridina…), físicos (nitrógeno líquido, láser…), farmacológicos (bleomicina) y quirúrgicos(4). La técnica de multipunción de Falknor o “needling method” es una alterativa al tratamiento quirúrgico convencional descrita por Gordon W. Falknor por primera vez en el año 1969, que consiste en realizar punciones en la verruga plantar (Figura 1), generando un proceso inflamatorio controlado, permitiendo al sistema inmune identificar las proteínas víricas, pudiendo generar anticuerpos para eliminar las células infectadas por el virus(2,5,6,7,8,9).
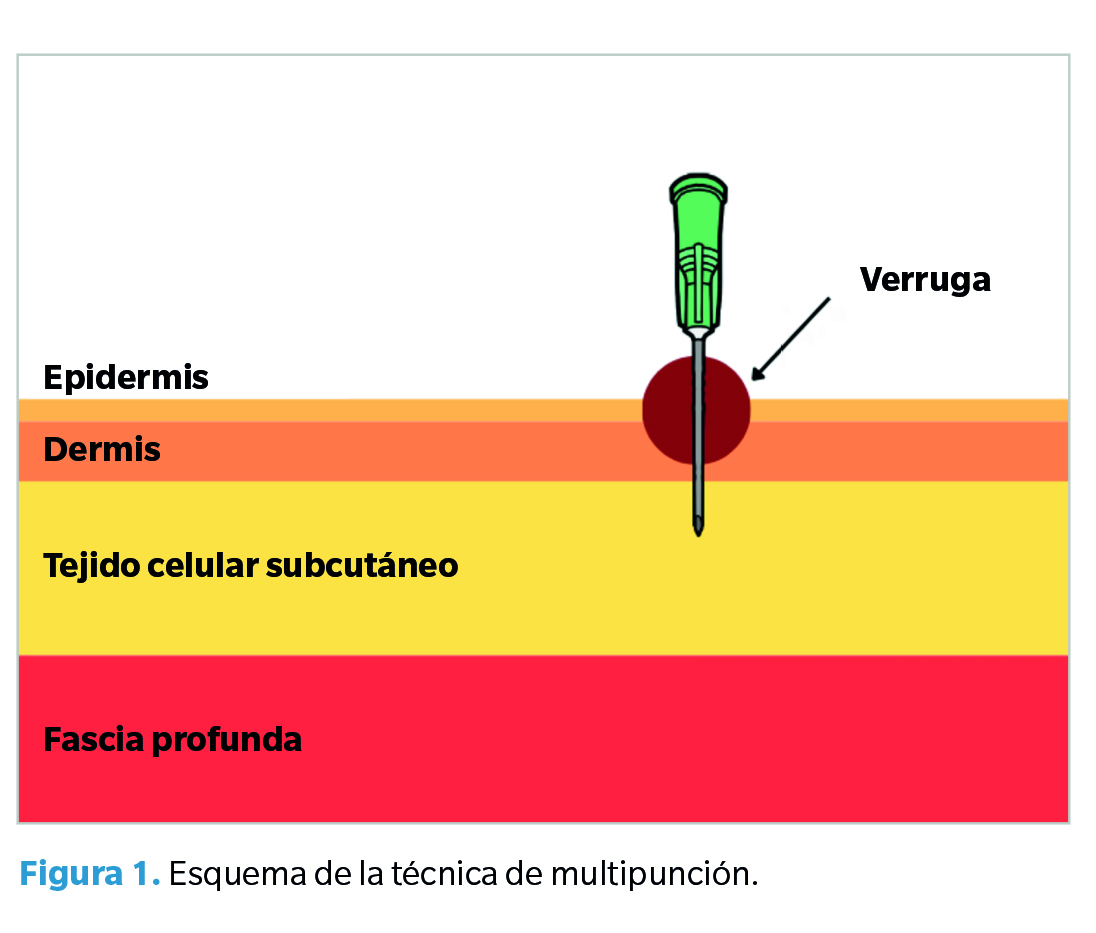
Es interesante destacar que la ausencia de respuesta celular de la mayoría de los tratamientos podría explicar por qué la mayoría de los tratamientos no son uniformemente exitosos y difíciles en muchos casos. La mayoría de estos se centran en destruir el tejido, pero este daño tisular por sí solo puede no ser suficiente para generar las citoquinas necesarias para erradicar el virus(2). Frazer concluye en su estudio que inducir la inmunidad de forma temprana podría ser útil para el tratamiento de la infección por VPH; esto podría lograrse presentando los antígenos virales al sistema inmune5. Chapman y cols. plantearon la hipótesis de que debería ser posible conseguir una “respuesta corporal completa” en pacientes con varias verrugas, realizando el tratamiento de una de ellas(6). Concluyen también que el tratamiento es más probable que tenga éxito en pacientes menores de 14 años(6).
Si hacemos una revisión de la bibliografía de los tratamientos existentes veremos que la lista es amplia. Peiyao Zhu y cols. elaboraron en 2022 una guía de diagnóstico y tratamiento de las verrugas cutáneas en la que incluyen múltiples opciones en función del tipo de verruga, localización, número de lesiones, etc.(4). Para las verrugas comunes, se incluyen tratamientos como las inyecciones de bleomicina, crioterapia y termoterapia(4). En el trabajo de Bagwell se valora la opción del tratamiento con Acyclovir oral para la resolución de estas lesiones(10). Es interesante destacar en el artículo de García-Oreja y cols. que se determina que los tratamientos más invasivos, como la inmunoterapia o la bleomicina intralesional, presentan mejores porcentajes de cura que los tratamientos tópicos convencionales(11). Además, es interesante tener en cuenta que el déficit de zinc se asocia a la presencia de verrugas plantares persistentes y recurrentes(12,13) debido a la contribución de este mineral en el desarrollo del metabolismo celular, desempeñando un importante papel en las funciones de las células T humanas(13).
Podemos considerar que existe una curación de las mismas cuando existe una desaparición de las lesiones en 4 semanas y no hay recurrencia de las mismas durante, al menos, 6 meses(7).
Debido al buen resultado obtenido al realizar el tratamiento en nuestro paciente combinando la técnica de multipunción con inmunoferón, se considera interesante la elaboración de un caso clínico describiendo el procedimiento empleado por si pudiese ser de interés al colectivo podológico.
Caso clínico
Acude a consulta un paciente varón de 24 años de edad. Sin antecedentes médicos relevantes. Presenta lesiones hiperqueratósicas en zona metatarsal y de pulpejos de los dedos, siendo más acusada la zona de la primera y segunda cabeza metatarsal en el pie derecho y cuarta cabeza metatarsal en el pie izquierdo (Figura 2). Las lesiones son molestas sin llegar a producir dolor en el día a día, aunque en consulta sí que resultan dolorosas al pellizco. Al deslaminar la hiperqueratosis con el bisturí se aprecian las papilas y se diagnostican verrugas plantares en mosaico. Presenta un total de 17 lesiones plantares (11 en el pie derecho y 6 en el pie izquierdo) distribuidas en el antepié (zona metatarsal y pulpejo de dedos).
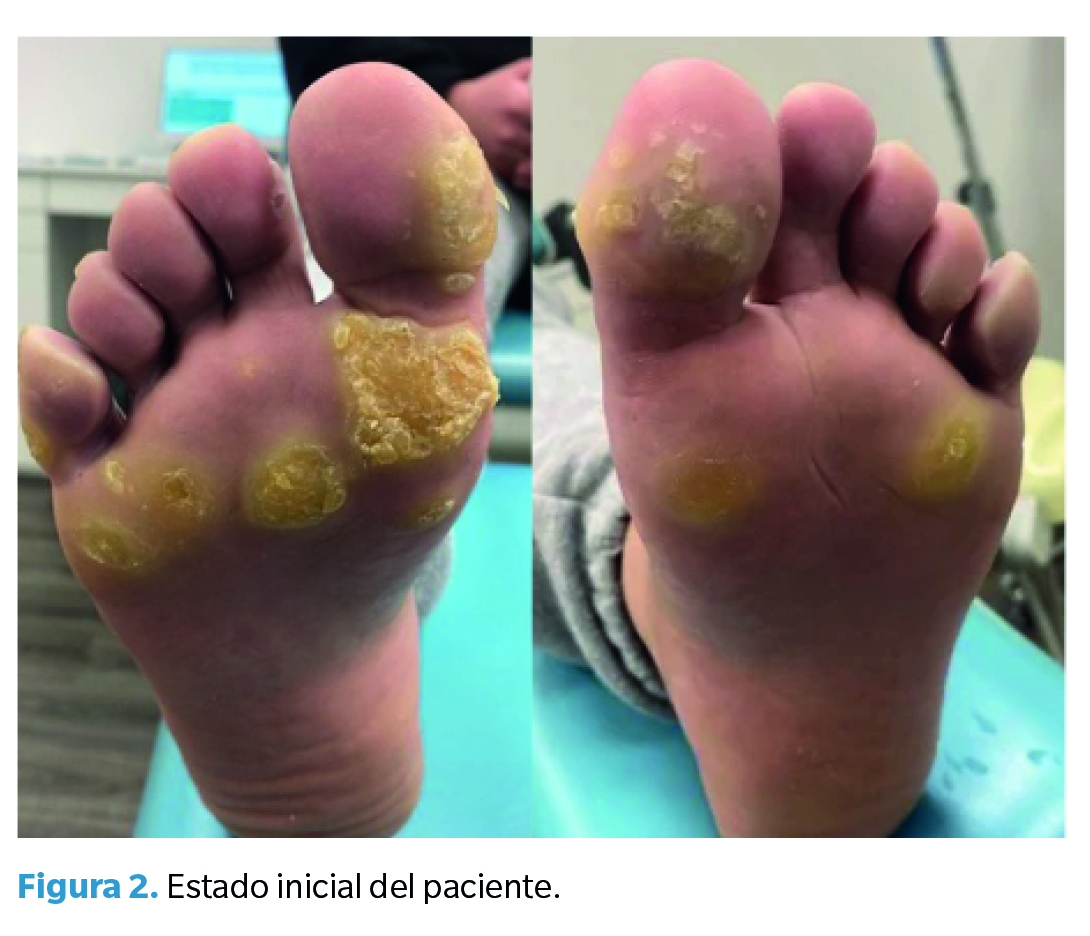
Previamente, se había probado a realizar un tratamiento con ácido nítrico 60 %, dando un total de 11 sesiones espaciadas semanalmente, sin conseguir resultado. Tras esto, se le planteó al paciente el tratamiento mediante la técnica de multipunción que el paciente aceptó. El material empleado para la realización de la técnica se detalla en la Figura 3.
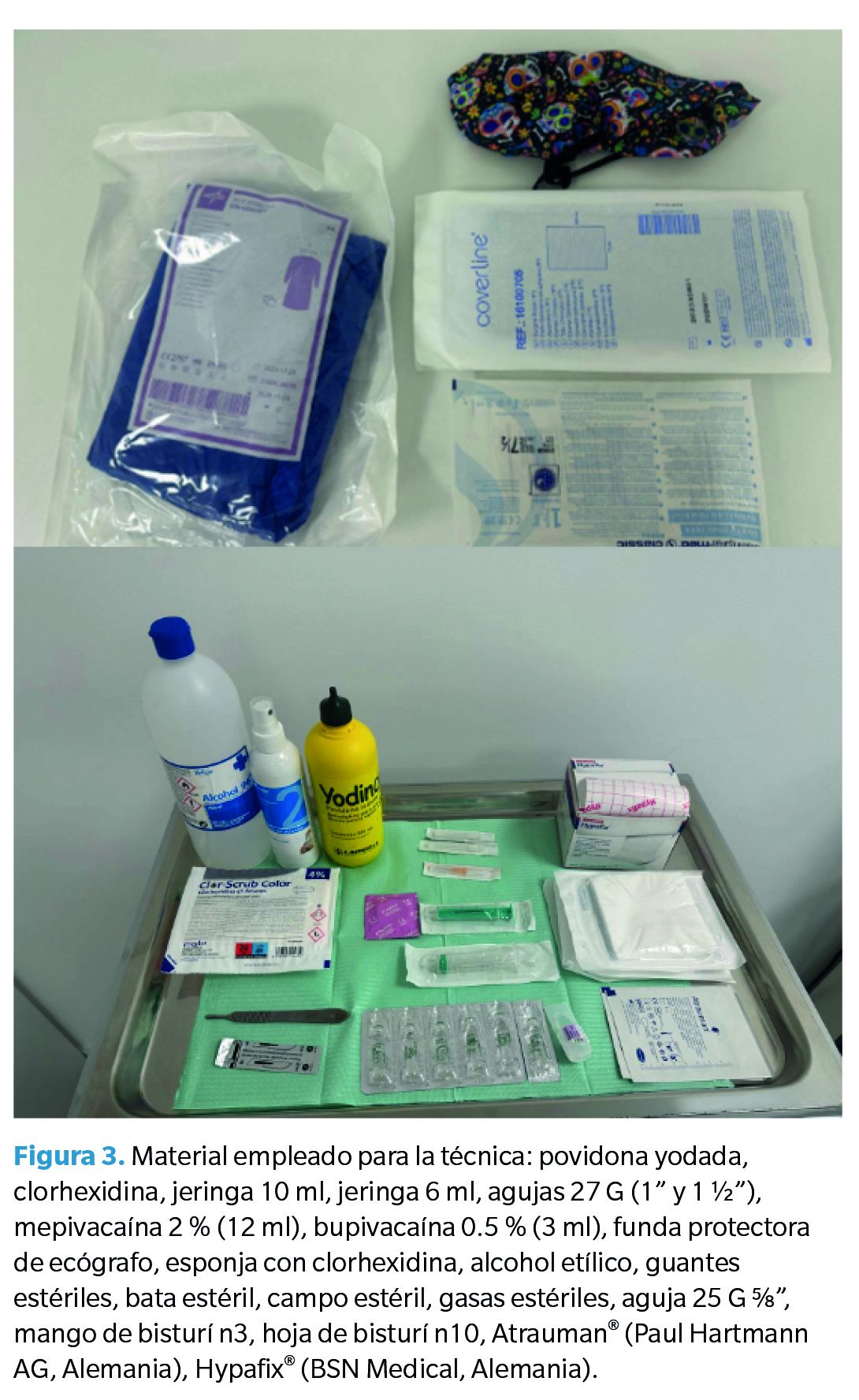
En primer lugar se realizó el bloqueo anestésico. Teniendo en cuenta las zonas del pie en las que estaba presente la lesión, se optó por realizar un bloqueo ecoguiado del nervio tibial posterior y del peroneo profundo para los que se usaron 8 ml de mepivacaína + 2 ml de bupivacaína y 4 ml de mepivacaína + 1 ml de bupivacaína, respectivamente. Se empleó esta asociación de anestésicos para combinar el efecto de acción rápida de la mepivacaína para la realización de la técnica y una menor proporción de bupivacaína para conseguir un efecto de analgesia más prolongado en el tiempo para la comodidad del paciente.
Se comenzó realizando la asepsia de la zona con povidona yodada y gasas estériles, posteriormente, limpiando con clorhexidina las zonas donde se realizó la punción. Para realizar la identificación de las estructuras y la punción de manera precisa, se empleó la técnica ecoguiada. Se usó una funda protectora para mantener la asepsia durante toda la técnica.
Mientras se esperaba a que la anestesia hiciera efecto, se realizó el lavado completo del pie con la esponja de clorhexidina y alcohol etílico; se utilizó el vestido completo (bata estéril y guantes estériles) y se preparó el campo estéril.
Se comenzó realizando un deslaminado de la hiperqueratosis con el bisturí antes de realizar la técnica de multipunción. Una vez finalizado, se procedió a realizar la técnica mediante pinchazos en toda la superficie del papiloma, empleando una aguja 25 G 5/8 (Figura 4). Al actuar sobre el papiloma a través del sistema inmune, solo se actuó sobre el pie derecho ya que, de existir una respuesta positiva al tratamiento, se produciría una resolución espontánea del pie contralateral. Se eligió este pie por ser el más afectado, existiendo una mayor probabilidad de actuar sobre la lesión primaria.
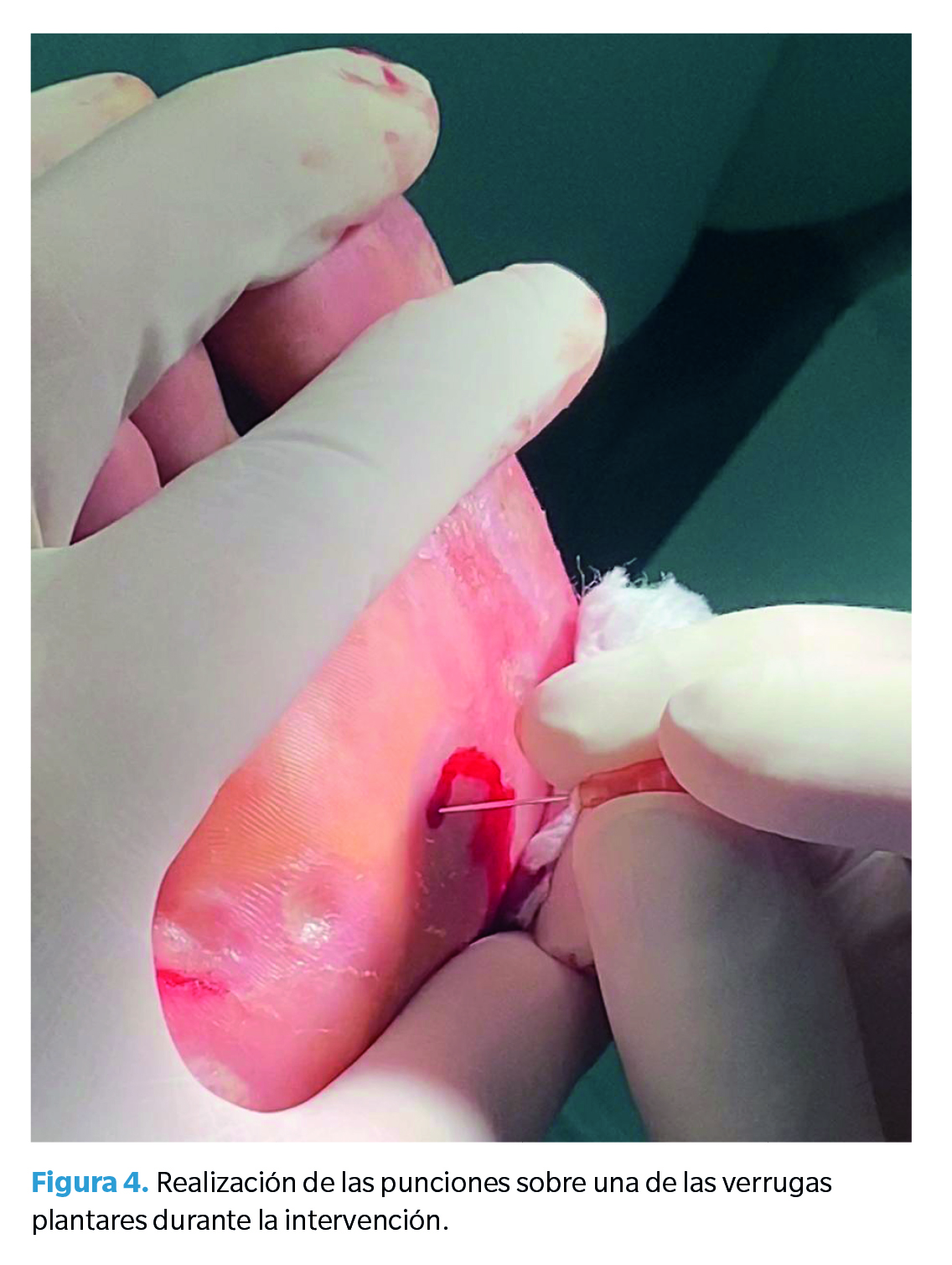
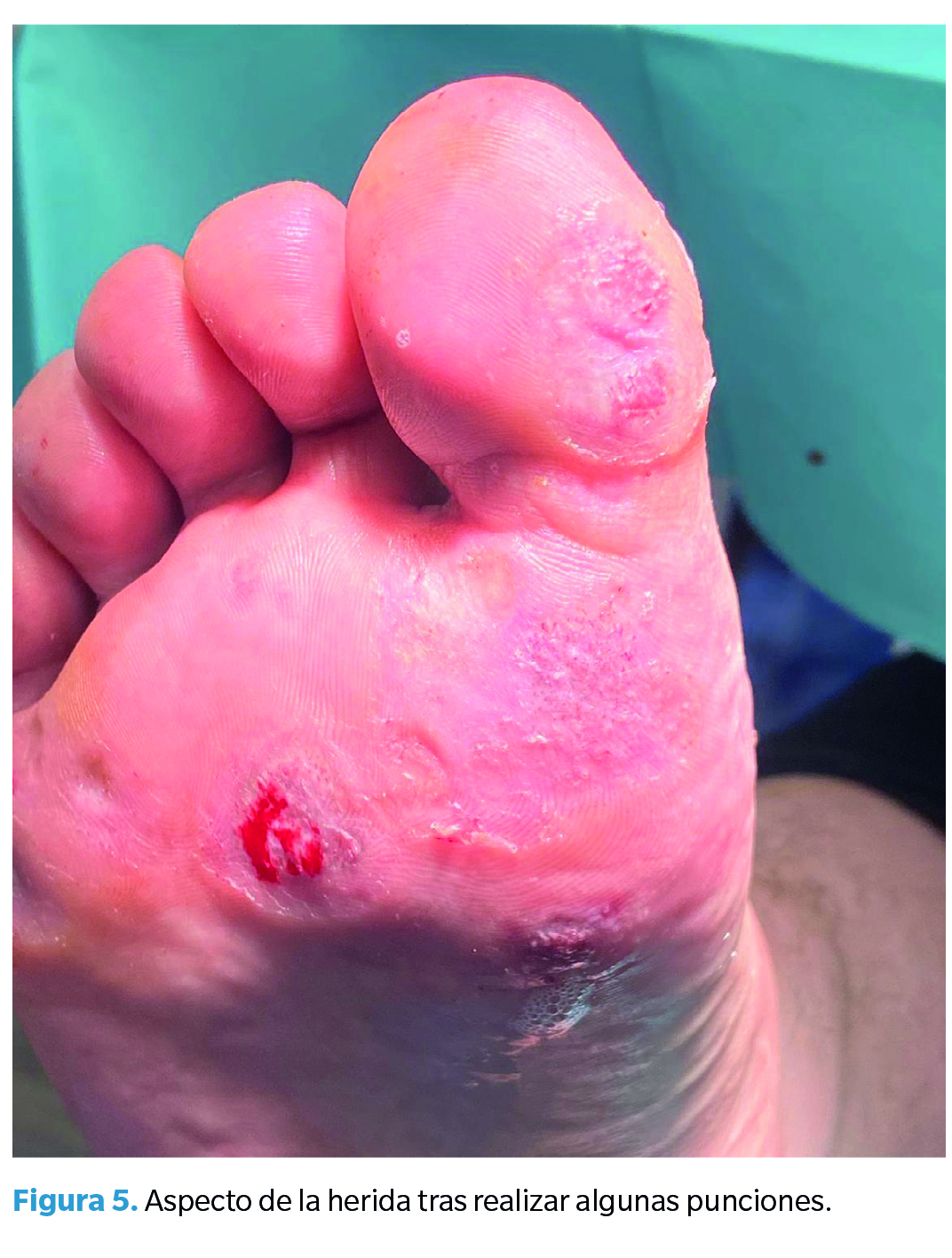
Según la bibliografía, no existe consenso sobre el número de pinchazos que hay que realizar. Se describe que hay que realizar tantos como sea necesario hasta cubrir la extensión completa de la lesión2 o hasta no notar resistencia de la epidermis y que la lesión se vuelva de consistencia blanda(1). Ambos criterios se tomaron en cuenta; se procedió a pinchar tantas veces como fuese necesario hasta cubrir el área completa de la lesión, formando una herida roja de aspecto carnosa y de consistencia suave (Figura 5). Una vez abordadas todas las lesiones, se procedió a cubrir con Atrauman®, gasas estériles e Hypafix®.
Se recomendó reposo relativo y, analgesia pautada con paracetamol. Se destacó la importancia de no tomar AINE y emplear solo medicación antiálgica, ya que se buscaba producir un efecto inflamatorio controlado para que el sistema inmune reconociera el papiloma, y el uso de ese tipo de medicamento podría perjudicar el resultado(2) .
Complementamos el tratamiento con Inmunoferón® en formato de 60 cápsulas (2 cápsulas/día hasta acabar la caja) como tratamiento coadyuvante. Se trata de un complemento alimenticio compuesto de AM3® (alfaglucomanano fosforilado y proteína de soja), zinc, equinácea y otra serie de ingredientes que tienen como finalidad generar una inmunoestimulación.
Se realizaron revisiones posteriores a las 48 horas, a los 15 días, al mes y a los 6 meses para realizar un seguimiento y control.
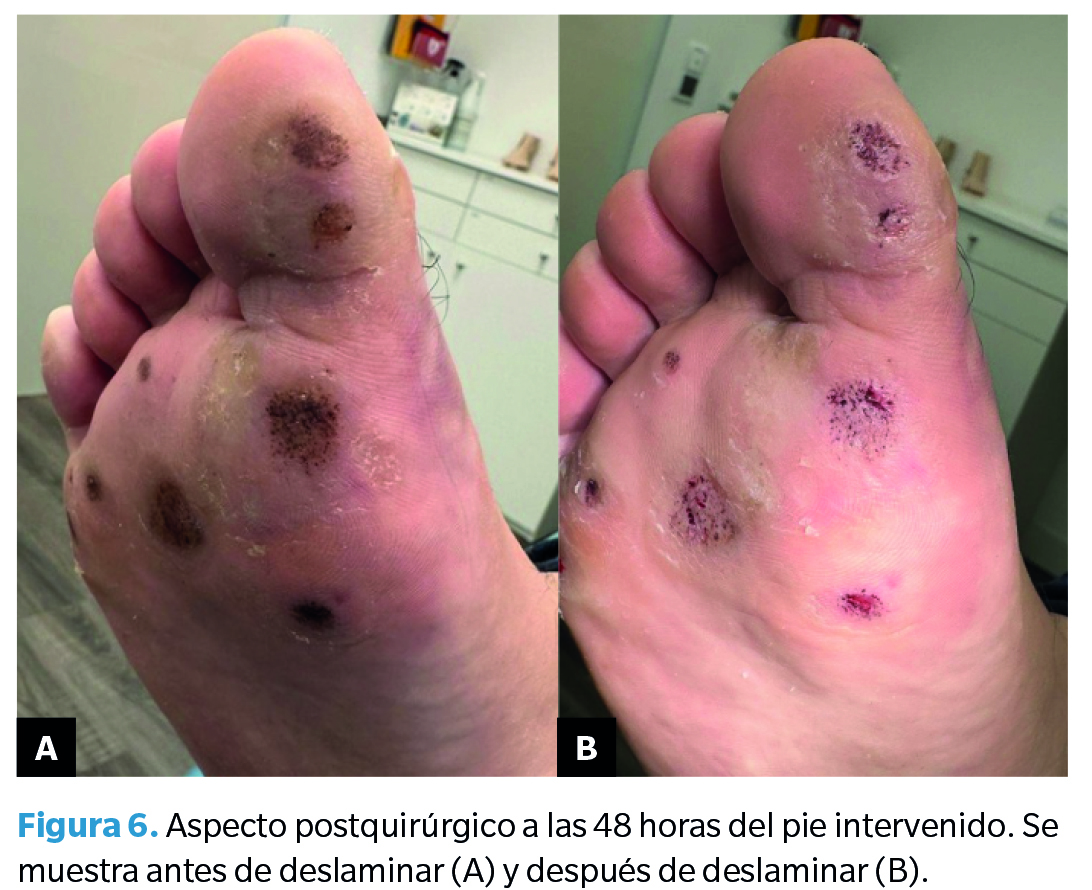
Primera revisión (48 horas postintervención)
Se observaban heridas que presentaban una costra fina con las marcas de las punciones (Figura 6). En este caso, intentamos deslaminarlas superficialmente, pero no es recomendable (debido a que la piel está muy fina y alguna zona produjo un leve sangrado). El paciente refirió ausencia de dolor en los días previos sin necesidad de tomar ningún analgésico.
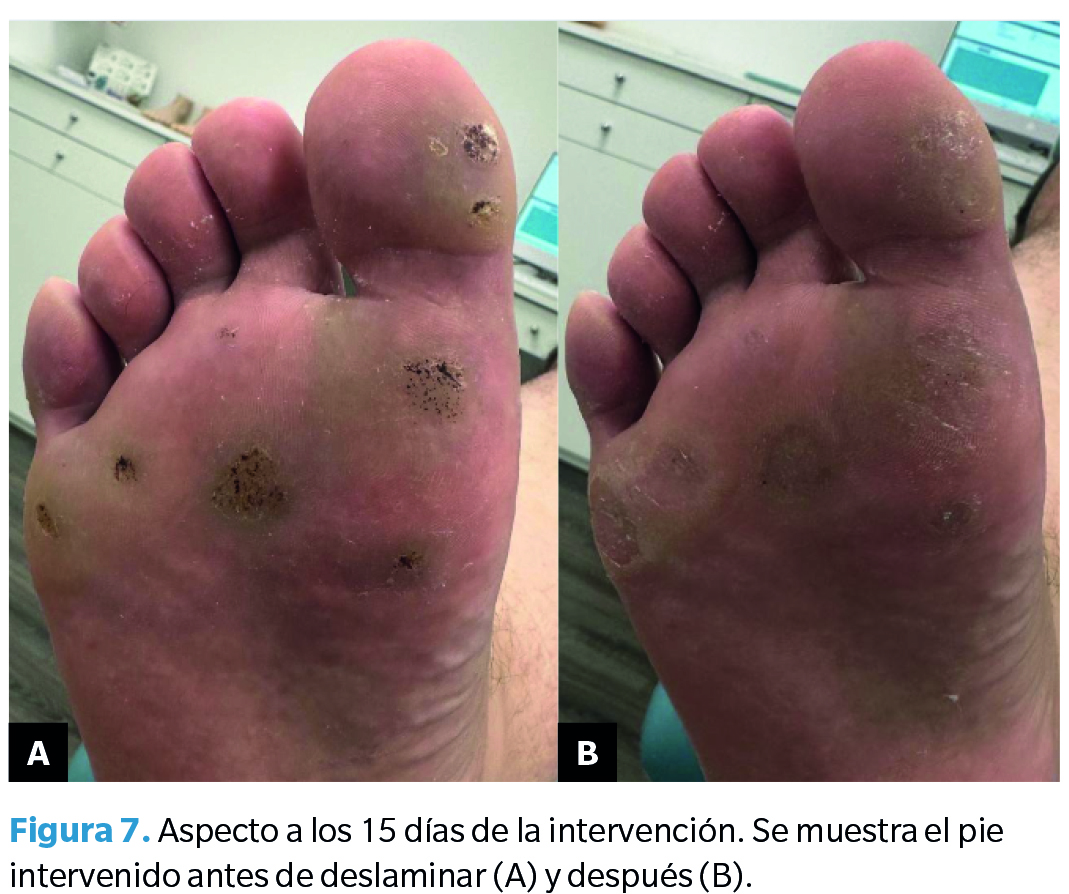
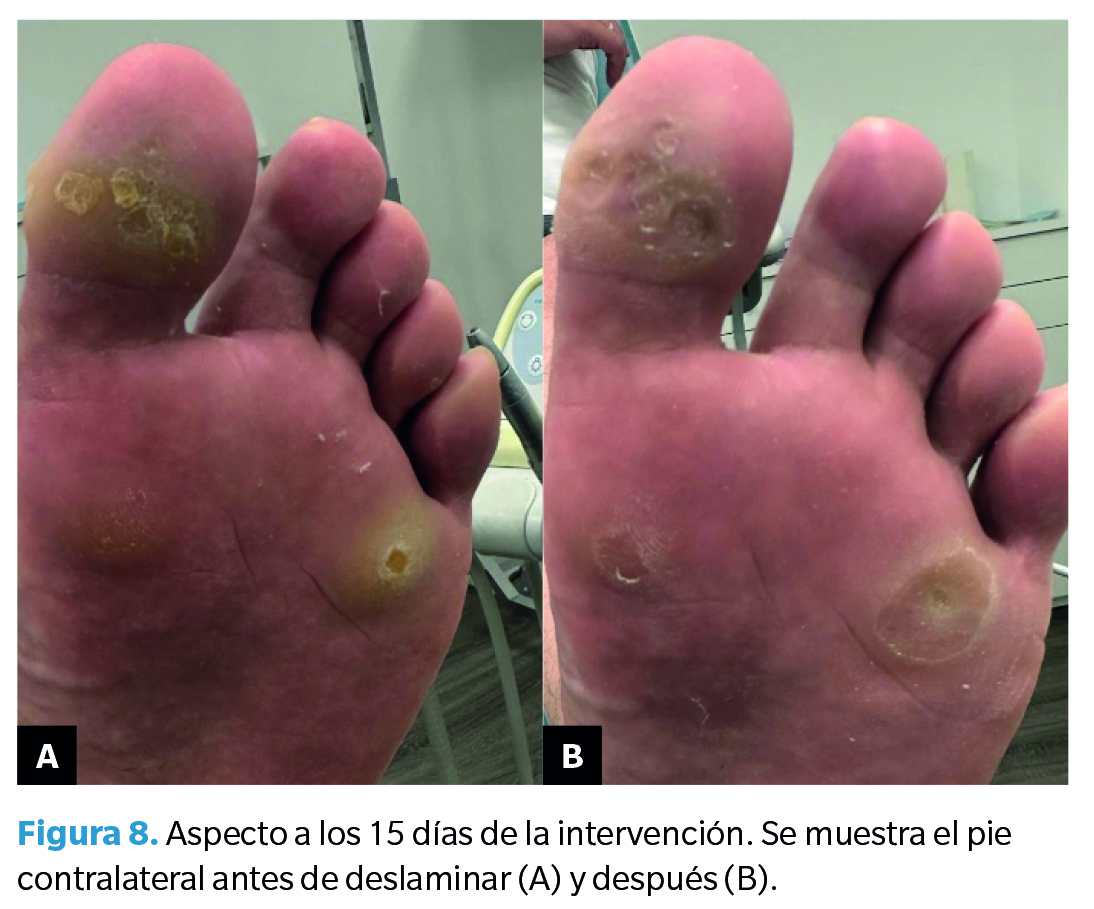
Segunda revisión (15 días postintervención)
Se observó un cambio en el aspecto de las lesiones, viéndose estas mucho más secas que a las 48 horas. En este caso, las lesiones permitieron ser deslaminadas sin problema. Se realizó la eliminación de la hiperqueratosis con bisturí (también del pie contralateral, que no había sido tratado), observándose una aparente mejoría (Figuras 7 y 8).
Tercera revisión (1 mes postintervención)
La mejora en el aspecto era cada vez más evidente, sobre todo el pie contralateral. Se deslaminó la hiperqueratosis del pie no intervenido (Figura 9).
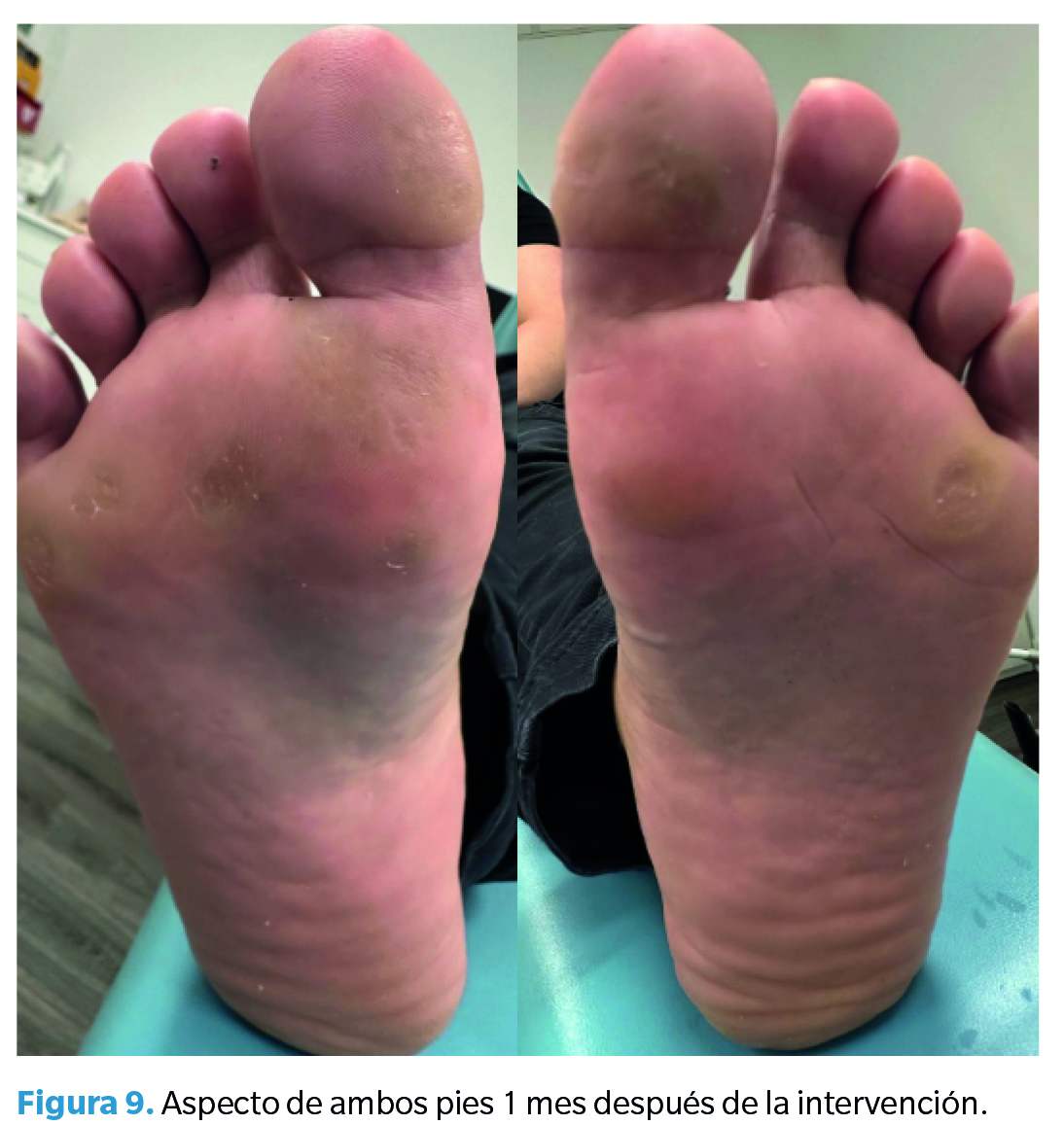
Cuarta revisión (6 meses postintervención)
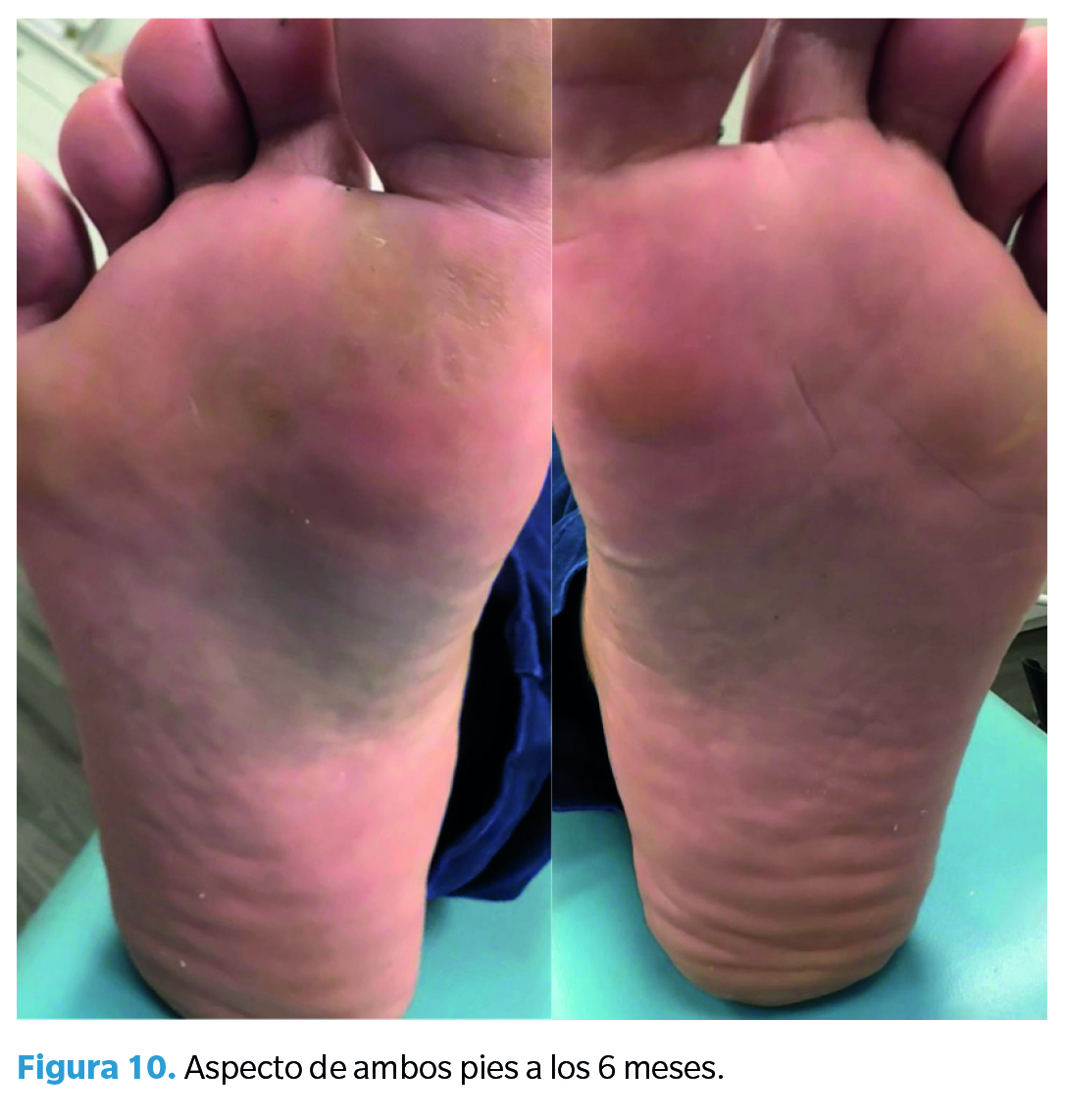
Se consideró que existía una curación total de la infección de ambos pies, tal y como se aprecia en la Figura 10. No se observó recidiva, evidenciando únicamente algunas zonas de hiperqueratosis por sobrecarga metatarsal.
Discusión
La técnica de multipunción es una alternativa segura, eficaz y rápida para el manejo de verrugas plantares(1,2,5,6,7,8). Su uso es especialmente interesante en pacientes jóvenes(5). Asimismo, es importante la relación existente entre el déficit de zinc y las verrugas persistentes, recurrentes y progresivas(12;13,14). Sin embargo, no se encuentran estudios que hagan un uso combinado entre dicha técnica en asociación con la suplementación con zinc oral.
Emplear la multipunción en asociación con zinc oral parece ser una opción eficaz y segura para el manejo de verrugas plantares recalcitrantes. Entre las ventajas, destaca la comodidad para el paciente, dado que se trata de una intervención mínimamente dolorosa, que requiere una única sesión. Además, la estimulación del sistema inmune puede generar una cura total, eliminando las lesiones en otras regiones anatómicas, como se observó en este caso y como se refleja en la bibliografía.
Sin embargo, la necesidad de administrar anestesia previamente, mediante un bloqueo sublesional o de ramas nerviosas del tobillo, puede hacer que este procedimiento sea difícil en pacientes pediátricos y requiere cierta destreza por parte del especialista. Este tratamiento podría aplicarse a cualquier tipo de paciente, aunque podría no ser efectivo en individuos inmunodeprimidos, para quienes se deberían considerar otras opciones terapéuticas.
No se considera necesario realizar tantas revisiones. En este caso se han llevado a cabo para poder ver la evolución progresiva y dejarlas recogidas para el caso clínico. Siguiendo el caso y la bibliografía, se considera que un protocolo adecuado sería realizar la primera revisión a las 48 horas para valorar el estado en el que se encuentra la herida y tomar de referencia parámetros importantes: si ha habido o hay inflamación, ausencia de infección, estado de la herida, etc. La siguiente revisión sería recomendable hacerla al mes, ya que es donde podremos ver si existe una buena evolución, tal y como se muestra en el caso. Posteriormente se recomendaría realizar una revisión a los 3 meses, ya que es el periodo de tiempo estimado para evidenciar una remisión completa de la herida(2,5,6) y otra a los 6 meses para cerciorarnos de que no hay recidiva(8).
En conclusión, la técnica de multipunción en asociación con zinc oral podría ser una opción terapéutica muy interesante para casos en los que existan verrugas plantares recalcitrantes múltiples. En caso de existir una gran cantidad de las mismas, se recomienda realizar un bloqueo anestésico a nivel de tobillo, no siendo necesario hacer un bloqueo completo. En caso de existir lesiones en ambos pies, se recomienda realizar la intervención en uno solo, ya que es posible que se genere una curación del contralateral sin necesidad de realizar la técnica de multipunción sobre él, debido a la estimulación del sistema inmunológico. Se considera interesante realizar un ensayo clínico aleatorizado para poder valorar la eficacia de la técnica en una muestra mayor.
Consentimiento informado
El paciente ha dado su consentimiento para que las imágenes y los datos clínicos sean empleados en la elaboración de este artículo.
Conflicto de intereses
Los autores declaran no tener ningún tipo de conflicto de intereses.
Financiación
Ninguna.
Aportación de los autores
Concepción y diseño del estudio: LGC, AGB.
Recogida de datos: LGC, CLC.
Análisis e interpretación: LGC.
Creación, redacción y preparación del boceto inicial: LGC.
Revisión final: LGC, CLC, JAS, AGB.
Bibliografía
- Kumari P, Yadav D, Vijay A, Jain SK, Kumar M, Kumar R, et al. Falknor’s needling method as a potential immunotherapy in palmo-plantar warts. Indian J Dermatol Venereol Leprol. 2019;85(1):129. DOI: 10.4103/ijdvl.IJDVL_809_17.
- Longhurst B, Bristow I. The treatment of verrucae pedis using Falknor’s needling method: a review of 46 cases. J Clin Med. 2013;2(2):13-21. DOI: 10.3390/jcm2020013.
- García-Oreja S, Álvaro-Afonso FJ, Sevillano-Fernández D, García-Morales EA, López-Moral M, Lázaro-Martínez JL. Does HPV biotype influence the characteristics and evolution of plantar warts? J Evid Based Med. 2024;17(1):10-2. DOI: 10.1111/jebm.12584.
- Zhu P, Qi RQ, Yang Y, Huo W, et al. Clinical guideline for the diagnosis and treatment of cutaneous warts (2022). J Evid Based Med. 2022;15(3):284-301.
- Frazer IH. Interaction of human papillomaviruses with the host immune system: a well evolved relationship. Virology. 2009;384(2):410-4. DOI: 10.1016/j.virol.2008.10.004.
- Chapman C, Visaya G. Treatment of multiple verrucae by triggering cell-mediated immunity: a clinical trial. Br J Podiatry. 1998;1:89-90.
- Falknor GW. Needling-a new technique in verruca therapy. J Am Podiatry Assoc. 1969;59(2):51-2. DOI: 10.7547/87507315-59-2-51.
- Baveja S, Grover C, Reddy BS. Falknor’s needling technique for the treatment of warts: minimum investment, maximum benefit. Med J Armed Forces India. 2022;78(4):403-7.
- Hashmi F, Torgerson D, Fairhurst C, Cockayne S, Bell K, Cullen M, et al. EVerT2-needling versus non-surgical debridement for the treatment of verrucae: study protocol for a single-centre randomised controlled trial. BMJ Open. 2015;5(11):e009406. DOI: 10.1136/bmjopen-2015-009406.
- Bagwell A, Loy A, McFarland MS, Tessmer-Neubauer A. Oral acyclovir in the treatment of verruca. J Drugs Dermatol. 2016;15(2):237-8.
- García-Oreja S, Álvaro-Afonso FJ, García-Álvarez Y, García-Morales E, Sanz-Corbalán I, Lázaro Martínez JL. Topical treatment for plantar warts: A systematic review. Dermatol Ther. 2021;34(1):e14621. DOI: 10.1111/dth.14621.
- Raza N, Khan DA. Zinc deficiency in patients with persistent viral warts. J Coll Physicians Surg Pak. 2010;20(2):83-6.
- Ghanem AH, Esawy AM, Khalifa NA, Kamal HM. Evaluation of serum interleukin 17 and zinc levels in recalcitrant viral warts. J Cosmet Dermatol. 2020;19(4):954-9. DOI: 10.1111/jocd.13106.
- Cassano N, Ferrari A, Fai D, Pettinato M, Pellè S, Del Brocco L, et al. Oral supplementation with a nutraceutical containing Echinacea, methionine, and antioxidant/immunostimulating compounds in patients with cutaneous viral warts. G Ital Dermatol Venereol. 2011;146(3):191-5.