DOI: 10.20986/revesppod.2022.1633/2022
ORIGINAL
Influencia de la altura del arco longitudinal interno y la posición
del pie en el dolor y la disfunción en población adulta
Influence of the medial longitudinal arch height and the foot position regarding pain
and dysfunction in the adult population
Carolina Rosende-Bautista1
Francisco Alonso-Tajes1
María Reina-Bueno2
Sergio Pérez-García1
María Teresa Seoane-Pillado1
1Facultad Enfermería y Podología de Ferrol. Universidad A Coruña, España
2Departamento de Podología. Universidad de Sevilla, España
Resumen
Objetivo: Describir características de los pies de pacientes con lupus eritematoso sistémico (LES) como la postura y el tipo de pie, la presencia de deformidades, y si manifiestan o no dolor.
Pacientes y métodos: Se trata de un estudio observacional transversal. Se cuantifica el dolor del pie mediante la Numeric Pain Rating Scale 11 (NPRS-11) y los días de dolor en la última semana. Se clasifica el tipo de pie mediante el Foot Posture Index. Se obtuvieron huellas plantares mediante pedigrafía y se clasificaron visualmente en arco plantar en normal, alto o bajo.
Resultados: La muestra está formada por un total de 66 pacientes con lupus eritematoso sistémico. En cuanto al nivel de dolor que los participantes experimentaban en sus pies se observó un valor de 6.67 ± 1.93 puntos en la escala NPRS-11. Y la variable “días de dolor” tomó un valor de 5.22 ± 2.18. Según el Foot Posture Index, la mayoría de los pies explorados estarían dentro de la categoría de pies neutros. La categorización de las huellas plantares el grupo de huellas predominante fue el de las huellas con arco normal, seguido de las de arco elevado.
Conclusiones: Todas las personas con lupus eritematoso sistémico que participaron en este estudio manifestaron dolor en los pies, aunque no existió un trastorno biomecánico que se diera de forma predominante en los sujetos incluidos en este estudio.
Palabras clave: Lupus eritematoso sistémico, dolor, postura del pie.
Abstract
Objective: To describe the foot characteristics in patients with systemic lupus erythematosus (SLE) as foot posture, type of foot, presence of deformities and whether they suffer from pain or not.
Patients and methods: This is a cross-sectional observational study. Foot pain is quantified using the Numeric Pain Rating Scale 11 (NPRS-11) and the days of pain in the last week. Foot type was classified using the Foot Posture Index. Footprints were obtained by pedigraphy; and they were visually classified in the plantar arch as normal, high or low.
Results: The sample was made up of 66 patients with Systemic Lupus Erythematosus. Regarding the level of pain that the participants experienced in their feet, a value of 6.67 ± 1.93 points was observed on the NPRS-11 scale. And the variable “days of pain” took a value of 5.22 ± 2.18. According to the Foot Posture Index, most feet examined would fall into the category of neutral feet. The categorization of the plantar footprints, the predominant group of footprints was that of footprints with a normal arch, followed by those with a high arch.
Conclusions: All people with systemic lupus erythematosus who participated in this study reported foot pain, although there was no biomechanical disorder that occurred predominantly in the subjects included in this study.
Keywords: Systemic lupus erythematosus, pain, foot posture.
Recibido: 14-03-2022
Aceptado: 17-05-2022
Correspondencia: María Reina Bueno
mreina1@us.es
INTRODUCCIÓN
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune inflamatoria de causa desconocida, de manifestaciones heterogéneas cuya incidencia global varía entre 1 y 10 casos por 100.000 habitantes1. Se estima que la incidencia en España es de 9 cada 10.0002. Puede afectar a la piel, los riñones, los pulmones, el sistema nervioso o las articulaciones, además de otros órganos del cuerpo3. Se trata de una enfermedad crónica con periodos de remisión y exacerbación3,4. Puede aparecer a cualquier edad, pero en la mayoría de los casos su inicio se da entre los 15 y los 40 años, con una ratio mujer-hombre de 9:15.
El sistema musculoesquelético suele verse involucrado con frecuencia durante el transcurso de la enfermedad en hasta el 95 % de los pacientes, siendo el dolor articular el síntoma inicial en hasta un 50 % de los casos6. La artralgia y la artritis representan una de las manifestaciones clínicas más frecuentes1. La artropatía, y por tanto los síntomas articulares, son una de las manifestaciones más comunes y más tempranas en esta enfermedad3,7, aunque en muchas ocasiones el dolor y la rigidez son más frecuentes que otros signos objetivos o radiológicamente visibles. También las deformidades en los pies son habituales en pacientes con LES. Morley y cols.8 acuñaron el término “pie del lupus” (lupus foot, en inglés) para describir las deformidades articulares corregibles pasivamente que observaron en 3 pacientes con LES. Ya en 1984, Mizutani y Quismorio9 observaron que casi el 83 % de los pacientes con LES y artropatía deformante en las manos presentaban también deformidades articulares en los pies. De los 51 pacientes que fueron incluidos en el estudio de Reilly y cols.7, el 66.7 % presentaron al menos una alteración estructural en la imagen radiográfica de los pies, siendo estas alteraciones más severas en aquellas personas que tenían más años de evolución de su enfermedad. Son varios los estudios que han descrito un amplio espectro de afectación musculoesquelética en los pies de pacientes con LES, incluyendo no solo artralgias, sino también artropatía deformante, deformidades de los dedos menores, hallux valgus, hallux limitus/rigidus, o juanete de sastre9-11 (Figura 1).
Consideramos que es importante conocer las características de los pies de pacientes con lupus eritematoso sistémico, así como saber cuál o cuáles son sus principales síntomas, con el objetivo de poder desarrollar estrategias terapéuticas en un futuro para este tipo de pacientes que incluyan el tratamiento y cuidado de los pies. Por tanto, el objetivo de este estudio es describir características de los pies de pacientes con LES como la postura y el tipo de pie, la presencia de deformidades, y si manifiestan o no dolor.

PACIENTES Y MÉTODOS
Se trata de un estudio observacional transversal, en el que se incluyeron pacientes con LES procedentes de diferentes provincias de Andalucía durante el periodo comprendido entre octubre de 2019 y noviembre de 2021. Todos los participantes fueron informados del carácter voluntario de su inclusión, así como de las características del estudio y de los posibles riesgos, y entregaron su consentimiento firmado por escrito.
Los criterios de inclusión fueron: ser mayor de 18 años y tener diagnóstico médico documentado de LES. Se excluyeron a aquellos pacientes con lupus cutáneo sin afectación sistémica, pacientes que presentasen úlceras o heridas en los pies, diabetes mellitus, antecedentes de cirugía osteoarticular en los pies o miembros inferiores, problemas neurológicos, deterioro cognitivo, utilización de ayudas para la marcha o mujeres en periodo de gestación.
Para la captación de pacientes se llevaron a cabo acciones de publicitación del estudio entre los socios de ALUSEVILLA (Asociación Autoinmunes y Lúpicos de Sevilla), ALMA (Asociación Lupus Málaga y Autoinmunes), y FELUPUS (Federación Española de Lupus), dando a conocer el estudio para ofrecer a los socios la oportunidad de participar voluntariamente. También se contactó con el Servicio de Reumatología del Hospital Universitario Virgen del Rocío de Sevilla para que miembros del equipo médico informasen igualmente a los pacientes sobre la realización del estudio. Además, se confeccionaron folletos informativos sobre el estudio que se pusieron a disposición de los asistentes al Congreso Nacional de Lupus que se celebró en noviembre de 2019 en la ciudad de Sevilla. Los sujetos que decidieron participar en el estudio dieron su consentimiento para que los representantes de las mencionadas asociaciones e instituciones trasladasen sus datos al equipo investigador para que se pusieran en contacto con ellos con el objetivo de concertar una visita en alguno de los centros donde se procedió a la recogida de datos. Estos centros fueron el Área Clínica de Podología de la Universidad de Sevilla, la Unidad Docente Asistencial de la Universidad de Málaga, y dos centros médicos privados en Córdoba y Jerez de la Frontera (Cádiz).
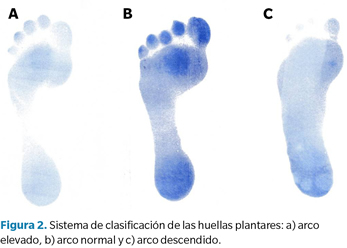
Primero se tomaron datos clínicos y demográficos, incluyendo edad, sexo, peso, altura y años desde el diagnóstico de LES. Se recopiló información sobre si existía o no dolor en los pies, y en caso afirmativo se cuantificó utilizando la Numeric Pain Rating Scale 11 (NPRS-11), la cual consiste en la valoración por parte del paciente del dolor percibido en los pies en una escala del 0 al 10, donde 0 es ausencia de dolor y 10 dolor insoportable. También se cuantificaron los días de dolor en los pies que el paciente recordaba haber experimentado en la semana anterior a ser incluido en el estudio, teniendo un valor comprendido entre 0 y 7 según el número de días en los que tuvo dolor. Se procedió a la medición del tipo de pie mediante el Foot Posture Index (FPI)12, una herramienta clínica que permite clasificar al pie según la puntuación obtenida en neutro, pronador o supinador. También se obtuvieron huellas plantares mediante pedigrafía. Se utilizó una categorización visual para el estudio de las huellas, ya que ha demostrado ser un método sencillo y válido de clasificación del arco plantar en normal, alto o bajo13, y ha sido empleado previamente en otros estudios con pacientes con LES10. La normalidad fue definida como un istmo con una anchura de aproximadamente 1/3 de la anchura del antepié; se consideró arco bajo cuando la anchura del istmo superaba 1/3 de la anchura del antepié; se clasificó como arco alto cuando la anchura del istmo era menor a 1/3 de la anchura del antepié (Figura 2).
Para el análisis estadístico se utilizó el software IBM SPSS Statistics® versión 25 (IBM Inc., Armonk, EE. UU.). Se calculó la frecuencia absoluta (N) y frecuencia relativa (%) para las variables categóricas y nominales, y la media y desviación típica para las variables cuantitativas.
RESULTADOS
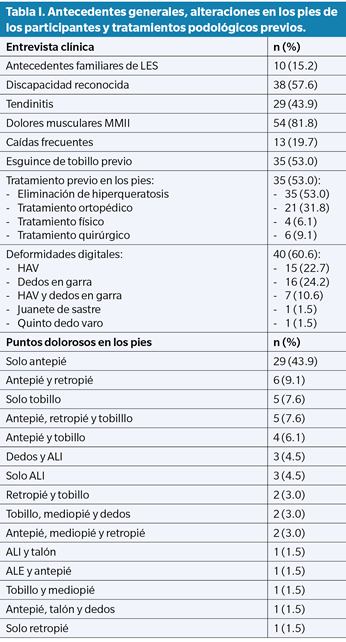
En el estudio participaron 66 pacientes con LES (65 mujeres y 1 hombre) con una edad media de 47.27 ± 11.89 años, un índice de masa corporal medio de 27.88 ± 6.21. La evolución de la enfermedad en los participantes del estudio fue de 15.76 ± 10.19 años (mínimo 1 año, máximo 38 años). Los datos sobre antecedentes familiares de la enfermedad, alteraciones podológicas referidas por los pacientes y/o constatadas por el equipo investigador, y los tratamientos en los pies recibidos con anterioridad se muestran en la Tabla I. Como se ha podido observar en la Tabla I, el 100 % de los pacientes presentaban algún punto doloroso en los pies.
En cuanto al nivel de dolor que los participantes experimentaban en sus pies se observó un valor de 6.67 ± 1.93 puntos en la escala NPRS-11. Y la variable “días de dolor” tomó un valor de 5.22 ± 2.18, que indica que de media los participantes habían experimentado dolor en los pies unos 5 días durante la semana previa a la inclusión en el estudio.
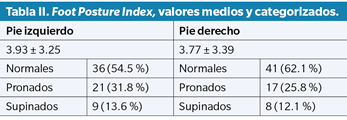
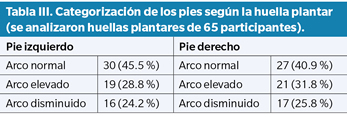
Los valores medios del FPI obtenidos para ambos pies, así como la categorización en neutros, pronados y supinados, se muestra en la Tabla II. Como se puede observar, la mayoría de los pies explorados estarían dentro de la categoría de pies neutros. La categorización de las huellas plantares obtenidas de 65 participantes (1 valor perdido) se presenta en la Tabla III. El grupo de huellas predominante fue el de las huellas con arco normal, seguido de las de arco elevado.
DISCUSIÓN
Este estudio se planteó con el objetivo principal de conocer las características de los pies de pacientes con lupus eritematoso sistémico y el nivel de dolor que presentan en los pies. Como se ha podido observar, no hay una tipología de pie característica de esta enfermedad, aunque sí se ha constatado que todos los participantes presentaban dolor en los pies.
El dolor ha resultado ser un síntoma muy prevalente en los pies de los participantes en este estudio. Que el dolor articular es muy frecuente en pacientes con LES ya quedó de manifiesto hace décadas en investigaciones previas8,14. Sobre la presencia de dolor específicamente en los pies, también otros investigadores han reportado observaciones desde hace mucho tiempo9,15. Inicialmente la mayoría de los estudios informaban sobre la afectación de las manos, siendo los pies relegados a un papel menos importante tanto en el contexto investigador como clínico16,17. Quizás el motivo haya sido que los pacientes perciben los problemas en los pies como algo poco importante en la lista de afecciones que suelen consultar a un médico u otro profesional de la salud, y no lo refieren como un motivo de consulta importante hasta que los síntomas llegan a ser severos17. Sin embargo, gracias a estudios más recientes, hoy en día se ha confirmado que los pacientes con LES experimentan una amplia variedad de sintomatología músculo-esquelética en las extremidades inferiores y los pies3,7-9,18-21. Según la investigación llevada a cabo por Cherry y cols.20 en personas con LES, el 87 % había experimentado alguna complicación musculoesquelética durante el curso de su enfermedad, el 80 % dolor articular y el 36 % algún cambio en la morfología del pie. El 27 % de los participantes reflejaron que se beneficiarían de los cuidados generales de pie y tobillo. En un estudio descriptivo sobre los problemas podológicos de pacientes con LES llevado a cabo por Morales-Lozano y cols.10, el 57.4 % presentaba dolor de pies bilateral, y el 9.3 % unilateral. Durante el desarrollo de la enfermedad, el 70.4 % de los pacientes presentaron artritis y el 7.9 % artropatía de Jaccoud, una artritis deformante de manos y pies similar a una artritis reumatoide pero sin erosiones radiológicas y que se debe a una laxitud ligamentosa que ocasiona subluxaciones articulares reversibles1. Otter y cols.22 determinaron que la prevalencia del dolor en los pies durante el curso de la enfermedad era de un 77 %. La intensidad de dicho dolor en la escala EVA fue de 4.9. El 91 % reflejaron el dolor articular como parte de la presentación inicial de la enfermedad. Estos estudios han sido elaborados en zonas geográficas diferentes, por lo que hay que pensar que el principal hallazgo observado en nuestro trabajo, es decir, la alta prevalencia de dolor en los pies es algo común a la enfermedad independientemente de la procedencia de la muestra.
En cuanto a la tipología funcional de los pies en los participantes de este estudio, no se ha observado predominio de una alteración concreta ya que, tanto utilizando la cuantificación mediante el FPI como la categorización mediante la huella plantar, el grupo más numeroso ha sido el de los pies neutros y el de las huellas con arco normal. Sin embargo, al menos algún tipo de deformidad digital, como hallux abducto-valgus, dedos en garra, juanete de sastre o quinto dedo varo, sí ha estado presente en un porcentaje alto de los participantes (aproximadamente el 60 %). Aunque estos problemas pueden estar asociados a disfunción mecánica del pie, no está claro que el dolor experimentado en los pacientes con LES esté causado por déficits mecánicos o bien por otro tipo de alteraciones. La debilidad de los ligamentos o cierta laxitud ligamentosa ha sido asociada con deformidades en las manos y los pies de pacientes con LES3,7,9,23. Esta característica se relaciona frecuentemente con algunas de las deformidades más frecuentes de los pies del LES, como hallux abducto-valgus, antepié triangular o dedos en martillo9. También existen estudios realizados con pruebas de imagen que informan sobre una alta prevalencia de hallazgos inflamatorios articulares en los pies10,19,24 como inflamación capsular, hipertrofia sinovial, hipertrofia de bursas o procesos inflamatorios en las vainas tendinosas que podrían predisponer al debilitamiento o incluso la rotura espontánea de ciertos tendones del pie y tobillo18. Iagnocco y cols.19 no encontraron diferencias significativas en el nivel de inflamación de las articulaciones metatarsofalángicas de los pies de pacientes con LES, entre aquellos participantes que presentaban manifestaciones clínicas y los que no. Esta falta de asociación entre hallazgos de imagen y manifestaciones clínicas sugiere que existe cierto tipo de sinovitis subclínica que podría ser el origen de dolor en los pies no relacionada a un mal funcionamiento biomecánico. Además, los déficits neurológicos, que también son frecuentes en pacientes con LES23,25, podrían correlacionarse con otro tipo de dolor en los pies.
Por otro lado, también hemos encontrado estudios que reportan ciertas alteraciones funcionales y limitación de la actividad relacionada con déficit funcional en los pies o extremidades inferiores en este tipo de pacientes, incluyendo dificultad para la marcha20,22. Se ha observado que pacientes con LES presentaban una postura del pie y huellas plantares anormales con respecto a las de grupos control. Morales-Lozano y cols.10 observaron en su estudio que los participantes con LES presentaban una mayor limitación de la movilidad del tobillo, y un test de Jack, FPI y huella plantar más patológicos que los sujetos sin LES. Además, dentro del grupo de pacientes con LES, aquellos que manifestaban tener dolor en los pies mostraron más limitación articular del tobillo y la subastragalina, test de Jack y Single Heel Rise Test más patológicos, valores de FPI más pronado y huellas plantares más anormales, que aquellos pacientes con LES que no tenían dolor en los pies. Estos resultados sugieren que ciertos trastornos biomecánicos sí que podrían contribuir a la aparición de dolor en los pies de estos pacientes. Stewart y cols.26 encontraron que los pacientes con LES tenían menos fuerza en la musculatura extrínseca del pie, y valores de FPI más pronado que aquellos participantes sin la enfermedad. También observaron que estos pacientes mostraban diferencias en ciertos parámetros de la marcha en comparación con los participantes del grupo control. Sin embargo, en nuestro estudio los valores de FPI medios han estado en torno a los 3-4 puntos que, de acuerdo con Redmond y cols.12, son valores que describen una postura del pie normal o neutra, sin evidentes muestras de desalineaciones estructurales.
Pensamos que este estudio puede resultar de interés para la práctica clínica, ya que pone de manifiesto que los pacientes con LES presentan ciertos problemas en los pies, sobre todo dolor que puede ser motivo de consulta a un profesional de la podología. Comprender el impacto que el LES puede tener en los pies puede ser crucial para el desarrollo de estrategias terapéuticas. En el estudio cualitativo llevado a cabo por Williams y cols.17, los participantes refieren en un alto porcentaje problemas podológicos que repercuten en su calidad de vida y en las actividades cotidianas. Stevens y cols.11 incluso observaron que el 29 % de los pacientes con LES con edad laboral manifestaban no estar trabajando por motivos relacionados con la enfermedad y su repercusión en los pies y las extremidades inferiores, lo cual también puede tener repercusión negativa en la calidad de vida. Se resalta por tanto la importancia del cuidado de los pies de estos pacientes.
Este estudio tiene ciertas limitaciones. Una de las más importantes podría ser el carácter voluntario de la participación en el mismo. Se divulgó información sobre el estudio por medio de diferentes asociaciones de pacientes, eventos o servicios médicos. Es posible que exista un sesgo de selección porque los pacientes que presentaran problemas en los pies pueden haber mostrado más interés en participar que aquellos que no tuviesen este tipo de problemas. Otra limitación podría ser que no se han tenido en cuenta otras patologías que pueden ocasionar dolor en los pies en el trascurso de la enfermedad, como son los trastornos vasculares y neurológicos15. Según el estudio llevado a cabo por Cherry y cols.20, el 85 % de los pacientes manifestaron haber experimentado algún tipo de problema circulatorio, y el 16 % haber tenido síntomas compatibles con neuropatía sensitiva. Por último, no se ha tenido en cuenta la medicación que los participantes en el estudio estuvieran tomando en el momento de su inclusión. Esta enfermedad, debido al amplio espectro de órganos y sistemas afectados, es susceptible de ser tratada con una gran variedad de medicación, incluyendo antimaláricos, antirreumáticos, bifosfonatos, corticoides, AINE, medicación para el dolor neuropático, etc. Esta medicación puede haber tenido influencia en los resultados observados, sobre todo en los relativos al dolor en los pies. En el futuro se deberían llevar a cabo investigaciones de calidad que incluyan estos aspectos no tenidos en cuenta en el presente estudio, e informen sobre otros problemas en los pies de pacientes con LES, así como sobre la efectividad de tratamientos podológicos en esta enfermedad.
En conclusión, todos los participantes de este estudio manifestaron tener algún punto doloroso en los pies y haber experimentado dolor en los pies durante una media de 5 días en la semana previa a su inclusión. Tanto la postura del pie analizada con el FPI, como el tipo de pie analizado con la categorización de la huella plantar, han mostrado que no existió un trastorno biomecánico que se diera de forma predominante en los sujetos con LES incluidos en este estudio. El presente trabajo sugiere que los tratamientos podrían estar relacionados no solo con ofrecer un adecuado control biomecánico, sino también en otro tipo de terapias para el manejo del dolor.
Declaración ética
El estudio fue sometido a valoración por parte del Portal de Ética de la Investigación Biomédica de Andalucía (PEIBA) y obtuvo dictamen favorable del Comité de Ética de la Investigación de los hospitales universitarios Virgen Macarena y Virgen del Rocío.
CONFLICTO DE INTERESES
Ninguno.
FINANCIACIÓN
Ninguna.
BIBLIOGRAFÍA
- Sociedad Española de Reumatología. Manual de enfermedades reumáticas SER. Vol. 6.a edición. Madrid: Sociedad Española de Reumatología; 2014. p. 659.
- Rúa-Figueroa Í, López-longo FJ, Calvo-Alén J, Galindo-izquierdo M, Loza E, García-de-Yebenes MJ, et al. Registro nacional de pacientes con lupus eritematoso sistémico de la Sociedad Española. Reum Clin. 2014;10(1):17-24. DOI: 10.1016/j.reuma.2013.04.013.
- Pipili C, Sfritzeri A, Cholongitas E. Deforming arthropathy in systemic lupus erythematosus. Eur J Intern Med. 2008;19(7):482-7. DOI: 10.1016/j.ejim.2008.01.017.
- Mandel LM, Martin EA, Gudas CJ. Pedal complications of systemic lupus erythematosus: a case history. J Am Podiatry Assoc. 1978;68(8):535-41. DOI: 10.7547/87507315-68-8-535.
- Cervera R, Khamashta MA, Font J, Domenico Sebastiani G, Gil A, Lavilla P, et al. Systemic lupus erythematosus: Clinical and immunologic patterns of disease expression in a cohort of 1,000 patients. Med (United States). 1993;72(2):113-24. DOI: 10.1097/00005792-199303000-00005.
- Williams AE, Cherry L, Blake A, Alcacer-Pitarch B, Edwards C, Hopkinson N, et al. An Investigation into the Scale and Impact of Self-Reported Foot Problems Associated with Systemic Lupus Erythematosus: A Study Protocol and Survey Questionnaire Development. Musculoskeletal Care. 2016;14(2):110-5. DOI: 10.1002/msc.1119.
- Reilly PA, Evison G, mcHugh NJ, Maddison PJ. Arthropathy of hands and feet in systemic lupus erythematosus. J Rheumatol. 1990;17(6):777-84.
- Morley K, Leung A, Rynes R. SHORT REPORTS Treatment of ethylene glycol poisoning with peritoneal dialysis Lupus foot disease. Br Med J. 1982;284(February):557-8. DOI: 10.1136/bmj.284.6315.557-a.
- Mizutani W, Quismorio FP. Lupus foot: Deforming arthropathy of the feet in systemic lupus erythematosus. J Rheumatol. 1984;11(1):80-2.
- Morales-Lozano R, Martínez-Barrio J, González-Fernández ML, López-Longo FJ, Ovalles-Bonilla JG, Valor L, et al. The feet in systemic lupus erythematosus; are we underestimating their involvement and functional impact? Clin Exp Rheumatol. 2016;34(4):609-17.
- Stevens MJ, Walker-Bone K, Culliford DJ, Alcacer-Pitarch B, Blake A, Hopkinson N, et al. Work participation, mobility and foot symptoms in people with systemic lupus erythematosus: Findings of a UK national survey. J Foot Ankle Res. 2019;12(1):10-4. DOI: 10.1186/s13047-019-0335-0.
- Redmond AC, Crosbie J, Ouvrier RA. Development and validation of a novel rating system for scoring standing foot posture: The Foot Posture Index. Clin Biomech. 2006;21(1):89-98. DOI: 10.1016/j.clinbiomech.2005.08.002.
- Menz HB, Fotoohabadi MR, Wee E, Spink MJ. Visual categorisation of the arch index: A simplified measure of foot posture in older people. J Foot Ankle Res. 2012;5(1):1-7. DOI: 10.1186/1757-1146-5-10.
- Dubois EL, Tuffanelli DL. Clinical Manifestations of Systemic Lupus Erythematosus: Computer Analysis of 520 Cases. J Am Med Assoc. 1964;
190(2):104-11.
- Beilstein DP, Hawkins ES. Pedal manifestations of systemic lupus erythematosus. Clin Podiatr Med Surg. 1988;5(1):37-56.
- Williams AE, Crofts G, Teh LS. “Focus on feet” - The effects of systemic lupus erythematosus: A narrative review of the literature. Lupus. 2013;22(10):1017-23. DOI: 10.1177/0961203313498805.
- Williams AE, Blake A, Cherry L, Alcacer-Pitarch B, Edwards CJ, Hopkinson N, et al. Patients’ experiences of lupus-related foot problems: A qualitative investigation. Lupus. 2017;26(11):1174-81. DOI: 10.1177/0961203317
696590.
- Alves EM, Macieira JC, Borba E, Chiuchieta TT, Santiago MB. Spontaneous tendon rupture in systemic lupus erythematosus: Association with Jaccouds arthropathy. Lupus. 2010;19(3):247-54. DOI: 10.1177/0961203309351729.
- Iagnocco A, Ceccarelli F, Rizzo C, Truglia S, Massaro L, Spinelli FR, et al. Ultrasound evaluation of hand, wrist and foot joint synovitis in systemic lupus erythematosus. Rheumatology. 2014;53(3):465-72. DOI: 10.1093/rheumatology/ket376.
- Cherry L, Alcacer-Pitarch B, Hopkinson N, Teh LS, Vital EM, Edwards CJ, et al. The prevalence of self-reported lower limb and foot health problems experienced by participants with systemic lupus erythematosus: Results of a UK national survey. Lupus. 2017;26(4):410-6. DOI: 10.1177/0961203316670730.
- Stewart S, Brenton-Rule A, Dalbeth N, Aiyer A, Frampton C, Rome K. Foot and ankle characteristics in systemic lupus erythematosus: A systematic review and meta-analysis. Semin Arthritis Rheum. 2019;48(5):847-59. DOI: 10.1016/j.semarthrit.2018.07.002.
- Otter SJ, Kumar S, Gow P, Dalbeth N, Corkill M, Rohan M, et al. Patterns of foot complaints in systemic lupus erythematosus: A cross sectional survey. J Foot Ankle Res. 2016;9(1):4-11. DOI: 10.1186/s13047-016-0143-8.
- Sobel E, Caselli MA, McHale KA. Pedal manifestations of musculoskeletal disease. Clin Podiatr Med Surg. 1998;15(3):435-80.
- Mukherjee S, Cherry L, Zarroug J, Culliford D, Bowen C, Arden N, et al. A pilot investigation of the prevalence of US-detectable forefoot joint pathology and reported foot-related disability in participants with systemic lupus erythematosus. J Foot Ankle Res. 2016;9(1):1-6. DOI: 10.1186/s13047-016-0158-1.
- Oomatia A, Fang H, Petri M, Birnbaum J. Peripheral neuropathies in systemic lupus erythematosus: clinical features, disease associations, and immunologic characteristics evaluated over a twenty-five-year study period. Arthritis Rheum. 2014;66(4):1000-9. DOI: 10.1002/art.38302.
- Stewart S, Dalbeth N, Aiyer A, Rome K. Objectively Assessed Foot and Ankle Characteristics in Patients With Systemic Lupus Erythematosus: A Comparison With Age- and Sex-Matched Controls. Arthritis Care Res. 2020;72(1):122-30. DOI: 10.1002/acr.23832.