DOI: 10.20986/revesppod.2022.1639/2022
REVISIÓN
Análisis de los factores de riesgo relacionados con la reulceración en pacientes con pie diabético presentes en la literatura científica: revisión narrativa
Analysis of risk factors related to reulceration in patients with diabetic foot in the scientific literature: a narrative review
Julia Fortes-Cortés1, Mateo López-Moral2, Aroa Tardáguila-García2, Irene Sanz-Corbalán2, Yolanda García-Álvarez2 y José Luis Lázaro-Martínez2
1Estudiante Máster Pie Diabético. Clínica Universitaria de Podología. Universidad Complutense de Madrid, España. 2Unidad de Pie Diabético. Clínica Universitaria de Podología. Universidad Complutense de Madrid. Instituto de Investigación Sanitaria del Hospital Clínico San Carlos (IdISSC). Madrid, España
Resumen
Asumiendo las altas tasas de recurrencia de úlceras de pie diabético, las cuales se encuentran alrededor del 40 % en el primer año y sobre el 65 % en los tres años siguientes a la completa cicatrización de la úlcera, se hace imprescindible conocer los factores de riesgo que inciden en la aparición de estas lesiones, para así extender todo lo posible el estado de remisión del paciente. Para ello, se han seleccionado un total de 21 documentos comprendidos en los últimos 10 años, de los que se han recogido los datos más significativos de cada uno. Posteriormente, se ha procedido al análisis estadístico de los resultados mediante un gestor de datos, los cuales han mostrado que tanto factores extrínsecos al paciente (calzado, atención especializada, lesiones preulcerosas, nivel de ingresos mensuales) como factores intrínsecos (neuropatía, amputación y úlcera previa, movilidad articular, enfermedad arterial periférica, presiones plantares, deformidad en el pie) resultan ser factores determinantes en la aparición de una nueva úlcera de pie diabético. No obstante, también se han analizado factores como sexo, edad, índice de masa corporal, hábito tabáquico, longitud del primer metatarsiano, entre otros, de los que no se han hallado datos significativos para ser considerados factores significativos en esta revisión narrativa.
Palabras clave: Factores de riesgo, pie diabético, reulceración, úlcera recurrente, prevención, salario, calzado, neuropatía, lesión, atención al paciente.
Abstract
Considering the high rates of recurrence of diabetic foot ulcers, which are around 40 % in the first year and over 65 % in the three years following the complete healing of the ulcer, it is important to know the risk factors that affect the appearance of these lesions in order to extend the remission state of the patient as much as possible. For this, in this narrative review, a total of 21 documents published in the last 10 years have been selected and the most significant data have been collected. Subsequently, a statistical analysis of the results has been carried out using a data manager, which has shown that extrinsic factors to the patient (footwear, specialized care, preulcerative lesions, level of monthly income) as intrinsic factors (neuropathy, amputation and previous ulcer, joint mobility, peripheral arterial disease, plantar pressures, foot deformity) they turn out to be determining factors on the appearance of a new Diabetic Foot ulcer. However, factors such as sex, age, body mass index, smoking habit, length of the first metatarsal bone, among others, which have also been analyzed, they have not indicated significant data to be considered crucial factors in this narrative review.
Key words:
Risk factors, diabetic foot, reulceration, recurrent ulcer, prevention, income, footwear, neuropathy, lesion, patient care.
Recibido: 18-05-2022
Aceptado: 23-06-2022
Correspondencia: Mateo López Moral
matlopez@ucm.es
INTRODUCCIÓN
La úlcera de pie diabético (UPD) supone una complicación grave asociada a diabetes mellitus (DM), estando relacionada tanto a niveles elevados de morbimortalidad como a importantes costes socioeconómicos1,2. Son lesiones multifactoriales3 y están entre las razones más comunes por hospitalización relacionadas con la DM que, junto a una tórpida evolución, conducen a las amputaciones de miembros inferiores4.
Se estima que la tasa de incidencia de una UPD a lo largo de la vida es del 19-34 %, con una tasa de incidencia anual del 2 %. Desafortunadamente, las tasas de reulceración se sitúan en un 40 % tras el primer año y en el 60-65 % en los 3 años posteriores tras la cicatrización de la úlcera1,5.
No obstante, no todas las personas con DM tienen riesgo de sufrir una úlcera. Los factores de riesgo (FR) desempeñan un papel clave en el desarrollo de una UPD1, tales como caracteres propios del paciente (sexo6, edad7,8), comorbilidades (enfermedad arterial periférica [EAP]1,5,7,9-12, neuropatía1,5,7-11,13), presentar alteraciones propias, morfológicas o degenerativas en la propia anatomía del pie (presentar una menor longitud en el primer metatarsiano respecto al resto de metatarsianos, dedos en garra, martillo, hallux valgus, neuroartropatía de Charcot1,5,9,10,14-17, presentar una reducida movilidad articular en el pie1,15,17,18 o presentar elevados picos de presiones plantares [elevados PPP]5,7,9,14,15, especialmente característicos de los metatarsianos primero y segundo tras la resección de sus cabezas19), entre otros.
Igualmente, no es de sorprender que aspectos relacionados con malos hábitos de vida influyan negativamente en la aparición de este tipo de lesiones, destacando entre ellos: el hábito tabáquico11, mantener un pobre control glucémico (hemoglobina glicosilada >7.5 %)4,11, la presencia de un alto o bajo índice de masa corporal9,12,17 o unos bajos ingresos mensuales9.
Asimismo, existen también FR que no están presentes en la aparición de la primera úlcera pero que sí tienen una fuerte repercusión en la reulceración, como son: la existencia de antecedentes de UPD1,4,5,7,8,10,11 o padecer de una amputación (mayor o menor) como consecuencia de una UPD1,8,10,13,18.
Por otro lado, hay que destacar aquellos factores relacionados directamente con los cuidados específicos de la enfermedad de pie diabético (EPD), siendo la carencia de atención podológica5,11,13,20 uno de los más significativos en este grupo. Se hace referencia a las respectivas revisiones en función del riesgo que ha de recibir el paciente para llevar un control de la enfermedad. En ellas se realizará el diagnóstico, tratamiento y cuidados pertinentes al paciente para evitar una futura reulceración, como registrar la presencia o progresión de deformidades, la realización de quiropodias, la prescripción de calzado adecuado, la educación sanitaria al paciente visita tras visita, la realización de cirugías preventivas, etc.1,13.
Por consiguiente, recibir una adecuada atención podológica evitaría directamente la existencia de FR que pronostican la ulceración del paciente, tales como el uso de un calzado inadecuado2,10,11,15,20,21, así como de soportes plantares u ortesis digitales no personalizadas10,15,20, y la presencia de lesiones preulcerosas1,5,7,8,14, precediendo directamente estas últimas al 32 % de las úlceras14. Estas lesiones se refieren a flictenas, fisuras, hemorragias subcutáneas o ampollas1,14.
Finalmente, dada la gran heterogeneidad de resultados y múltiples factores de riesgo relacionados en la literatura con la aparición de un evento de reulceración, se ve necesario realizar una revisión en profundidad de los factores con mayor evidencia relacionados con eventos de reulceración en pacientes con DM y EPD, con el objeto de centrar el esfuerzo en el manejo de estos factores y en consecuencia prevenir complicaciones tales como amputaciones y muerte.
METODOLOGÍA
Se ha realizado una búsqueda bibliográfica de artículos sobre los FR que inciden sobre la reulceración en pie diabético, además de hacer uso de la guía del International Working Group of Diabetic Foot de 2019, en concreto el capítulo sobre “La prevención y el manejo de las complicaciones de pie diabético”. Para la búsqueda bibliográfica se utilizaron las siguientes bases de datos: PubMed y Web of Science durante el mes de octubre de 2021.
Se emplearon distintas palabras clave con el fin de obtener artículos lo más cercanos posible a nuestro objeto de análisis, como son los distintos FR que afectan a la reulceración. La búsqueda comenzó con las palabras clave “risk factors”, “diabetic foot” y “reulceration” en la base de datos de PubMed, en la cual se acotó el número de artículos a los últimos 10 años y a ser realizados en humanos.
En esta primera búsqueda, tras una primera lectura inicial de título y resumen, de los 16 resultados se seleccionaron 5 artículos, debido a que muchos de ellos tratan la importancia de la prevención en PD para evitar una futura úlcera, pero, sin embargo, no detallan cuáles son esos FR a evitar o minimizar. Se ha de destacar también que otro de los artículos, a pesar del interés para esta revisión, no se ha podido acceder debido a que se exige un coste por él.
Prosiguiendo con la segunda búsqueda, también realizada en PubMed, se introdujeron las palabras clave “diabetic foot” y “reulceration” junto con los mismos filtros de la búsqueda anterior (últimos 10 años y humanos), obteniendo un total de 45 resultados. En este caso, al no especificar en esta segunda búsqueda el objeto principal de estudio (factores de riesgo), la mayoría de los artículos trataban sobre su recurrencia en distintas poblaciones y comparativas entre ellas, sin detallar los factores desencadenantes de estas lesiones. Es por ello que, tras la lectura inicial de los títulos y resúmenes, únicamente fuesen seleccionados 5 de ellos.
Para finalizar con esta base de datos, en esta tercera búsqueda se utilizaron los términos “diabetic foot”, “reulceration” y “recurrent ulcer”, con el fin de poder obtener esos artículos que utilizaran “úlcera recurrente” en vez de “reulceración” o viceversa y, se obtuvieron un total de 178 resultados con las acotaciones anteriormente expuestas (últimos 10 años y humanos), de los cuales se seleccionaron 8 artículos, debido a la misma experiencia detallada en el párrafo anterior.
En la cuarta búsqueda se utilizó la base de datos Web of Science, en la cual se introdujeron los términos “diabetic foot”, “reulceration” y “recurrent ulcer”, y se acotaron los artículos a los últimos 10 años. Se obtuvieron 7 resultados que, tras la lectura inicial de títulos, se eliminaron los artículos ya seleccionados de la base de datos de PubMed y, tras la lectura del resumen de los artículos restantes, se seleccionaron finalmente 2 artículos, los cuales aportan datos de interés para esta revisión.
En resumen (Figura 1), fueron seleccionados un total de 20 artículos y el capítulo del “Manejo y prevención de las complicaciones de pie diabético” de la guía del International Working Group of Diabetic Foot de 2019, de los cuales se ha realizado una lectura minuciosa para recopilar los datos más relevantes a nuestro objeto de estudio (factores de riesgo), que se exponen más adelante en el apartado de Resultados.

Tras la lectura de dichos documentos, se elaboraron una serie de tablas con los siguientes apartados: autor/es, año de publicación, nombre del artículo y factor/es de riesgo relacionados con la reulceración en PD, donde se exponen los FR más significativos de cada estudio. Se analizaron diferentes variables, tales como el factor de riesgo a estudio, el número de artículos en los que aparece como FR significativo y, por último, resultado porcentual de las apariciones de ese FR en la bibliografía seleccionada. Con el fin de obtener datos numéricos y exponer así aquellos factores con mayor repercusión en la bibliografía, estableciéndose de este modo los FR determinantes en la reulceración de PD.
Finalmente, los resultados fueron expresados en forma de histograma de la siguiente forma: FR con su correspondiente número porcentual, mostrando aquellos FR más significativos en la bibliografía seleccionada, partiendo de que para ser considerados como tal (FR determinante), deberá aparecer en, al menos, el 50 % de la bibliografía seleccionada. Es decir, serán considerados de esta forma aquellos FR que aparezcan en más del 19 % de la literatura, puesto que el FR más relevante aparece en el 38 % de esta.
Resultados
Se seleccionaron un total de 21 documentos, 8 eran revisiones retrospectivas, 7 eran estudios de casos y controles, 2 eran ensayos clínicos, 2 eran guías clínicas, 1 estudio EURODIALE y 1 artículo original.
Los FR encontrados en la literatura se muestran en la tabla resumen (Figura 2) con el factor de riesgo y el número de veces que aparece como “factor significativo” en la reulceración. Posteriormente, con los datos recogidos, se elaboró un histograma que representa, de una forma visual, los resultados obtenidos (Figura 2), mostrando los valores más elevados y los FR más significativos. Finalmente, para un análisis menos tedioso de los resultados obtenidos, se decidió dividir estos FR en dos categorías: FR extrínsecos y FR intrínsecos a la EPD (Figura 3).

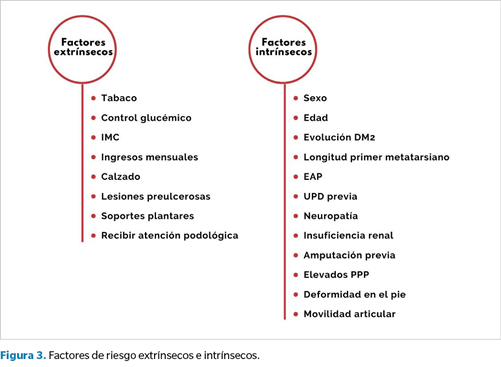
En primer lugar, comenzando con los FR intrínsecos, se exponen los caracteres propios del paciente, tales como el sexo (masculino), la edad (60-75 años) y la duración de la DM tipo 2 (duración: más de 20 años). Se trata de FR destacados en un número limitado de artículos y, de los cuáles, factores como el sexo y la edad se encuentran excluidos como FR en la reulceración de PD en diversos estudios7-9,14, por lo cual en esta revisión tampoco van a ser calificados como FR significativos.
Asimismo, una característica anatómica como el presentar una longitud menor en el primer metatarsiano respecto al resto de metatarsianos (FR intrínseco), aun estando demostrado que actúa como factor de riesgo en estudios como los de Molines-Barroso y cols.16 y Lázaro-Martínez y cols.15, al únicamente estar presente en un 10 % de la bibliografía de estos últimos 10 años, tampoco se va a considerar como tal, ya que, como se ha mencionado en el epígrafe anterior, serán considerados como FR significativos aquellos que aparezcan en más del 50 % de la bibliografía seleccionada, es decir, aquellos factores que aparezcan en más del 19 % de los documentos.
En cuanto a malos hábitos de vida, representando al grupo “FR extrínsecos a la EPD”, se encuentran los factores del hábito tabáquico, mantener un pobre control de la hemoglobina glicosilada (mayor a 7.5 %) y el índice de masa corporal (alto o bajo). Tratándose de factores que innegablemente repercuten negativamente en la calidad de vida del paciente se han de descartar algunos de ellos (mal control de la hemoglobina glicosilada y el índice de masa corporal), pues aparecen como factores no significativos en algunos estudios6,7 y, en concreto en nuestra revisión, muestran un bajo porcentaje de relevancia, presentando el que más (índice de masa corporal) un 14 %. Del mismo modo, el ser fumador, en relación con la aparición de una nueva UPD, solamente se ha estudiado en uno de los artículos y, por tanto, también se va a excluir. Se ha de añadir que en esta categoría también se encuentra el factor “bajos ingresos mensuales” (ingresos de menos de 250 $ al mes), el cual aparece en el 5 % de la bibliografía y del cual no se han encontrado documentos que lo descarten como “Factor significativo en la reulceración”.
En relación con los FR intrínsecos a la EPD, en primer lugar, se presentan tres patologías: EAP (33 %), neuropatía (38 %) e insuficiencia renal (14 %), donde se observa cómo se acentúan las dos primeras patologías en contrapartida con la insuficiencia renal. Llegados a este punto, se hace imprescindible reiterar que los resultados que están siendo analizados únicamente se corresponden con la causa-efecto del factor de riesgo en la reulceración de un paciente con diabetes, sin tener en cuenta la evolución de la UPD con dicho FR, de ahí que la insuficiencia renal no suponga un factor significativo en esta revisión.
Asimismo, también destacan dentro de este grupo: haber padecido una UPD previa, presentar antecedentes de amputación (mayor o menor), manifestar elevados PPP (presión de más de 200 kilopascales) en cualquier región de la zona plantar y mostrar una reducida movilidad articular. Todos ellos tienen en común el elevado número de documentos que los abalan, superando cada uno el umbral (+19 %) para ser considerados como FR significativos, por tanto, serán recogidos como tal. Además, se ha de añadir que el presentar deformidades en el pie es otro factor clave en la reaparición de este tipo de lesiones, siguiendo de cerca (28.5 %) a los factores “UPD previa” y a “EAP” (ambos con un 33 %).
Para finalizar, los siguientes factores extrínsecos pertenecientes a los cuidados específicos de la EPD (el uso de un calzado inadecuado [29 %], presentar lesiones preulcerosas [24 %], uso de soportes plantares no personalizados [14 %] y el no recibir atención podológica [19 %]) coinciden con los factores expuestos en programas de cuidado integral del pie, tal y como se puede ver en el estudio de Jiménez y cols.13, en el cual se analizó la recurrencia de úlceras en una unidad de PD tras la implementación de un programa específico con la participación del podólogo y del endocrino, donde finalmente obtuvieron una notable disminución en el número de pacientes reulcerados, resultando también, salvo el uso de soportes plantares no personalizados (14 %), factores significativos en esta revisión.
DISCUSIÓN
Tras el análisis del epígrafe anterior se puede observar que, aun existiendo gran heterogeneidad entre los resultados, aquellos FR con mayor repercusión en la literatura son los determinantes en la reulceración de PD, resultando en su totalidad FR intrínsecos a la EPD. Se trata de aquellos mostrados en la Figura 2 con mayor número porcentual, tales como: neuropatía (38 %), antecedentes de úlcera y EAP (ambos 33 %), uso de calzado inadecuado y presencia de deformidad/es en el pie (ambos 29 %), presencia de lesiones preulcerosas y elevados PPP (24 %) y, finalmente, no recibir atención podológica, presentar una amputación previa y presentar una reducida movilidad articular (coincidiendo todos en más del 19 %).
Dada la alta tasa de recurrencia de este tipo de lesiones, 40 % en un año y 65 % en los tres años posteriores a la cicatrización de la úlcera, la aparición de una nueva UPD es un hecho indiscutible con el que tienen que vivir los pacientes con DM. Afortunadamente, en la mayoría de los casos, se trata de un suceso prevenible con la atención sanitaria adecuada, puesto que muchos de los aspectos que influyen en su aparición se pueden tratar.
En cuanto a factores como la edad, aun siendo descartado en esta revisión por su escasa aparición en la bibliografía (9.5 %), resulta curioso que la franja de edad más perjudicada sea en los pacientes más jóvenes (60-75 años). No obstante, cabe destacar que el hecho de que se asocie a pacientes con menor edad es compatible con un estilo de vida activo por parte de estas personas, por tanto, una mayor recurrencia en pacientes jóvenes quedaría atribuido a una mayor movilidad del paciente.
Presentar una menor longitud del primer metatarsiano respecto al resto constituye otro de los FR descartados, a pesar de que los estudios que lo analizan obtienen resultados significativos en cuanto a la reulceración en este tipo de pacientes. Resulta necesario puntualizar que los propios autores, Molines-Barroso y cols.16 comentan que en los casos en los que el paciente utilizaba un soporte plantar personalizado y un adecuado calzado era difícil que se diera alguna lesión, de ahí el motivo del descarte, además de su bajo porcentaje de estudio en la bibliografía seleccionada (9.5 %).
Por el contrario, se ha decidido incluir el factor “bajos ingresos mensuales”, analizado por Freitas y cols.9, pues a pesar de ser el único documento de los seleccionados donde se estudia este aspecto, se deduce que un bajo nivel de ingresos mensuales está directamente asociado con una baja calidad de vida y, por consiguiente, con el empeoramiento de las comorbilidades del paciente, además de la inaccesibilidad del mismo a los tratamientos más costosos. Sin embargo, aun no encontrando estudios que lo descarten como “factor significativo”, el hecho de que únicamente haya sido estudiado en 2020 resalta la necesidad de investigaciones futuras respecto a este factor, pues claramente ejerce una influencia directa en el desarrollo de este tipo de lesiones.
Respecto a las patologías más destacables en la Figura 2 (EAP y neuropatía), no es de sorprender que factores de riesgo que normalmente ya están presentes en la aparición de la primera UPD sigan ejerciendo una influencia negativa en la aparición de una nueva úlcera. Es importante enfatizar, tal y como ya se ha mencionado, que los factores significativos son en su mayoría prevenibles, entre los que se encuentran el uso de calzado inadecuado, la presencia de lesiones preulcerosas y el no recibir atención podológica. Esto se evidencia claramente en la implementación de programas de cuidado integral del pie en unidades de PD, en los que cobra especial protagonismo el podólogo como figura principal ante la toma de decisiones relacionadas con el PD y, por tanto, el que se encargaría de dar solución a estos factores comentados. Este tipo de programas, como el de Jiménez y cols.13, consisten en la revisión podológica continuada (según el riesgo del paciente) cada 1-3 meses, en la cual al paciente se le realizan las quiropodias oportunas, se le ofrecen tratamientos ortésicos personalizados, tanto plantares como digitales, se le brinda educación sanitaria con cada visita relativa a su enfermedad, se les da la opción de realizar cirugías preventivas en los casos necesarios (tenotomías, artroplastias,…) y, con la participación del endocrino, se lleva a cabo la monitorización del control metabólico y demás comorbilidades.
Para finalizar, se han de mostrar las limitaciones encontradas a la hora de realizar esta revisión, como son: el pago exigido por la lectura de uno de los artículos relevantes a nuestro objeto de estudio, la carencia de estudios donde únicamente se abordan los factores significativos en la reulceración, ya que en su mayoría se centran en los factores influyentes en la aparición de una primera UPD y, la existencia de un único artículo donde se estudia el factor “bajos ingresos mensuales”, demostrando la necesidad de investigaciones futuras en este ámbito.
CONCLUSIONES
Tras analizar los resultados obtenidos se puede concluir que los FR significativos en la reulceración de PD son aquellos que se corresponden con los FR que inciden directamente sobre el pie, tanto intrínsecos (elevados PPP, neuropatía, UPD y amputación previa…) como extrínsecos (calzado inadecuado, lesiones preulcerosas, no recibir atención especializada) a la EPD, coincidiendo todos ellos con los más notables en la literatura (Figura 2). De este modo, resulta importante no olvidar el FR extrínseco “bajos ingresos mensuales”, pues también es considerado como FR determinante en la aparición de una nueva lesión, tal y como se ha analizado en el epígrafe anterior. Por tanto, y para finalizar, los resultados obtenidos muestran la necesidad de la inclusión de la figura del podólogo en equipos multidisciplinares de PD, tanto en instituciones públicas como privadas, pues la gran mayoría de los FR determinantes se pueden eliminar brindando atención especializada a estos pacientes.
CONFLICTO DE INTERESES
Los autores confirman no tener ningún conflicto de intereses.
FINANCIACIÓN
Ninguna.
BIBLIOGRAFÍA
- Bus SA, Armstrong DG, Gooday C, Jarl G, Caravaggi CF, Viswanathan V, et al. IWGDF guideline on interventions to enhance healing of foot ulcers in persons with diabetes. IWGDF Guidel [Internet]. IWGDF; 2019. P. 1-36. Disponible en: www.iwgdfguidelines.org DOI: 10.1002/dmrr.3274.
- López-Moral M, Lázaro-Martínez JL, García-Morales E, García-Álvarez Y, JavierÁlvaro-Afonso F, Molines-Barroso RJ. Clinical efficacy of therapeutic footwear with a rigid rocker sole in the prevention of recurrence in patients with diabetes mellitus and diabetic polineuropathy: A randomized clinical trial. PLoS One. 2019;14(7):1-14. DOI: 10.1371/journal.pone.0219537.
- Wukich DK, Armstrong DG, Attinger CE, Boulton AJM, Burns PR, Frykberg RG, et al. Inpatient management of diabetic foot disorders: A clinical guide. Diabetes Care. 2013;36(9):2862-71. DOI: 10.2337/dc12-2712.
- Dubský M, Jirkovská A, Bem R, Fejfarová V, Skibová J, Schaper NC, et al. Risk factors for recurrence of diabetic foot ulcers: Prospective follow-up analysis in the Eurodiale subgroup. Int Wound J. 2012;10(5):555-61. DOI: 10.1111/j.1742-481X.2012.01022.x.
- Armstrong DG, Boulton AJM, Bus SA. Diabetic Foot Ulcers and Their Recurrence. N Engl J Med. 2017;376(24):2367-75. DOI: 10.1056/NEJMra1615439.
- Zhang P, Lu J, Jing Y, Tang S, Zhu D, Bi Y. Global epidemiology of diabetic foot ulceration: a systematic review and meta-analysis. Ann Med. 2017;49(2):106-16. DOI: 10.1080/07853890.2016.1231932.
- Hicks CW, Canner JK, Mathioudakis N, Lippincott C, Sherman RL, Abularrage CJ. Incidence and Risk Factors Associated With Ulcer Recurrence Among Patients With Diabetic Foot Ulcers Treated in a Multidisciplinary Setting. J Surg Res. 2019;246(410):243-50.
- Ogurtsova K, Morbach S, Haastert B, Dubský M, Rümenapf G, Ziegler D, et al. Cumulative long-term recurrence of diabetic foot ulcers in two cohorts from centres in Germany and the Czech Republic. Diabetes Res Clin Pract. 2020;172:108621, DOI: 10.1016/j.diabres.2020.108621.
- Freitas F, Winter M, Cieslinski J, Tasca Ribeiro VS, Tuon FF. Risk factors for plantar foot ulcer recurrence in patients with diabetes – A prospective pilot study. J Tissue Viability. 2020;29(2):135-7. DOI: 10.1016/j.jtv.2020.02.001.
- Lavery LA, La Fontaine J, Kim PJ. Preventing the first or recurrent ulcers. Med Clin North Am. 2013;97(5):807-20. DOI: 10.1016/j.mcna.2013.05.001.
- Khalifa WA. Risk factors for diabetic foot ulcer recurrence: A prospective 2-year follow-up study in Egypt. Foot. 2017;35:11-5. DOI: 10.1016/j.foot.2017.12.004.
- Gazzaruso C, Gallotti P, Pujia A, Montalcini T, Giustina A, Coppola A. Predictors of healing, ulcer recurrence and persistence, amputation and mortality in type 2 diabetic patients with diabetic foot: a 10-year retrospective cohort study. Endocrine. 2021;71(1):59-68. DOI: 10.1007/s12020-020-02431-0.
- Jiménez S, Rubio JA, Álvarez J, Lázaro-Martínez JL. Analysis of recurrent ulcerations at a multidisciplinary diabetic Foot unit after implementation of a comprehensive Foot care program. Endocrinol Diabetes y Nutr (English ed). 2018;65(8):438.e1-438.e10. DOI: 10.1016/j.endien.2018.03.017.
- Waaijman R, De Haart M, Arts MLJ, Wever D, Verlouw AJWE, Nollet F, et al. Risk factors for plantar foot ulcer recurrence in neuropathic diabetic patients. Diabetes Care. 2014;37(6):1697-705. DOI: 10.2337/dc13-2470.
- Lázaro-Martínez JL, Aragón-Sánchez J, Álvaro-Afonso FJ, García-Morales E, García-Álvarez Y, Molines-Barroso RJ. The best way to reduce reulcerations: If you understand biomechanics of the diabetic foot, you can do it. Int J Low Extrem Wounds. 2014;13(4):294-319. DOI: 10.1177/1534734614549417.
- Molines-Barroso RJ, Lázaro-Martínez JL, Aragón-Sánchez J, García-Morales E, Carabantes-Alarcón D, Álvaro-Afonso FJ. The influence of the length of the first metatarsal on the risk of reulceration in the feet of patients with diabetes. Int J Low Extrem Wounds. 2013;13(1):27-32. DOI: 10.1177/1534734613516858.
- Molines-Barroso RJ, Lázaro-Martínez JL, Beneit-Montesinos JV, Álvaro-Afonso FJ, García-Morales E, García-Álvarez Y. Predictors of diabetic foot reulceration beneath the hallux. J Diabetes Res. 2019;2019:9038171. DOI: 10.1155/2019/9038171.
- Oliver NG, Attinger CE, Steinberg JS, Evans KK, Vieweger D, Kim PJ. Influence of Hallux Rigidus on Reamputation in Patients With Diabetes Mellitus After Partial Hallux Amputation. J Foot Ankle Surg. 2015;54(6):1076-80. DOI: 10.1053/j.jfas.2015.06.007.
- García-Madrid M, García-álvarez Y, Álvaro-Afonso FJ, García-Morales E, Tardáguila-García A, Lázaro-Martínez JL. Analysis of plantar pressure pattern after metatarsal head resection. Can plantar pressure predict diabetic foot reulceration? J Clin Med. 2021;10(11):2260. DOI: 10.3390/jcm10112260.
- Van Netten JJ, Raspovic A, Lavery LA, Monteiro-Soares M, Rasmussen A, Sacco ICN, et al. Prevention of foot ulcers in the at-risk patient with diabetes: a systematic review. Diabetes Metab Res Rev. 2020;36(S1):1-22. DOI: 10.1002/dmrr.3270.
- Mueller MJ. Mobility advice to help prevent re-ulceration in diabetes. Diabetes Metab Res Rev. 2019;36(S1):1-5. DOI: 10.1002/dmrr.3259.