doi.org/10.20986/revesppod.2025.1742/2025
REVISIÓN
Implicaciones podológicas de las secuelas del síndrome de Guillain-Barré: revisión sistemática
Podiatric implications of Guillain-Barré syndrome sequelae: a systematic review
Ana M.ª Rayo Pérez1
Rafael Rayo Martín1
Rafael Rayo Rosado1
Raquel García de La Peña1
1Universidad de Sevilla. España
Resumen
Introducción: El síndrome de Guillain-Barré es una polineuropatía inflamatoria aguda de origen autoinmune, caracterizada por debilidad muscular ascendente y compromiso sensitivo. Las secuelas funcionales en miembros inferiores permanecen insuficientemente documentadas, a pesar de su relevancia para la movilidad, el equilibrio y la calidad de vida. El objetivo es analizar y sintetizar la evidencia científica disponible sobre las implicaciones podológicas del síndrome de Guillain-Barré.
Material y métodos: Se realizó una revisión sistemática siguiendo las directrices PRISMA 2020. Se consultaron las bases de datos PubMed, Scopus, Web of Science y PEDro, incluyendo artículos publicados hasta abril de 2025. Se seleccionaron estudios clínicos, series de casos y reportes que describieran explícitamente alteraciones o intervenciones podológicas en pacientes con síndrome de Guillain-Barré. Se aplicaron herramientas RoB 2 y ROBINS-I para la evaluación del riesgo de sesgo y se valoró la calidad metodológica de los estudios incluidos.
Resultados: De 3186 estudios identificados, 27 cumplieron los criterios de inclusión. Las principales implicaciones podológicas encontradas fueron: pie caído, inestabilidad en tobillo, contracturas equinas, fusión articular, alteraciones en la marcha y dolor plantar persistente. Las intervenciones terapéuticas incluyeron ortesis plantares, entrenamiento con exoesqueletos, ejercicios individualizados supervisados y cirugías correctivas. El único ensayo clínico aleatorizado incluido evidenció mejoras significativas en fuerza muscular y calidad de vida mediante fisioterapia supervisada.
Conclusión: El síndrome de Guillain-Barré genera consecuencias funcionales relevantes en la estructura y función podológica, con impacto directo en la autonomía del paciente.
Palabras clave: Síndrome Gullain-Barré, pie caído, podología, rehabilitación, disfunción neuromuscular, ortesis, calidad de vida
Abstract
Background: Guillain-Barré syndrome is an acute inflammatory polyneuropathy of autoimmune origin, characterized by ascending muscle weakness and sensory impairment. The functional sequelae in the lower limbs remain insufficiently documented, despite their relevance for mobility, balance, and patient quality of life. The objective is to analyze and synthesize the available scientific evidence on the podiatric implications of Guillain-Barré syndrome.
Material and methods: A systematic review was conducted following the PRISMA 2020 guidelines. The databases PubMed, Scopus, Web of Science, and PEDro were searched for articles published up to April 2025. Clinical studies, case series, and case reports explicitly describing podiatric alterations or interventions in patients with Guillain-Barré syndrome were included. Risk of bias was assessed using the RoB 2 and ROBINS-I tools, and the methodological quality of the included studies was evaluated.
Results: Of the 3,186 records identified, 27 met the inclusion criteria. The main podiatric implications found were: foot drop, ankle instability, equinus contractures, joint fusion, gait disturbances, and persistent plantar pain. Therapeutic interventions included foot orthoses, exoskeleton-assisted training, supervised individualized exercise programs, and corrective surgeries. The only randomized controlled trial included reported significant improvements in muscle strength and quality of life through supervised physiotherapy.
Conclusion: Guillain-Barré syndrome leads to relevant functional consequences in foot and ankle structure and function, with a direct impact on patient autonomy.
Keywords: Guillian-Barré syndrome, drop foot, podiatry, rehabilitation, neuromuscular dysfunction, orthoses, quality of life
Correspondencia
Ana M.ª Rayo Pérez
anarayo43@gmail.com
Recibido: 18-06-2025
Aceptado: 31-07-2025
Introducción
El síndrome de Guillain-Barré (SGB) constituye una polirradiculoneuropatía aguda inflamatoria de base autoinmune, caracterizada clínicamente por debilidad muscular progresiva, simétrica y ascendente, acompañada de arreflexia y alteraciones sensitivas y autonómicas.(1,2). Aunque su incidencia se considera baja, oscila entre 0.8 y 1.9 casos por cada 100.000 habitantes/año, en algunas áreas geográficas puede llegar a 2 casos por cada 100.000 habitantes, especialmente tras brotes virales. De estos, entre un 30 y un 40 % presentan secuelas funcionales persistentes, lo que implica una carga rehabilitadora considerable y potenciales implicaciones podológicas, aunque poco documentadas en la literatura.
Desde el punto de vista patogénico, el SGB representa una respuesta inmune anómala frente a antígenos virales, bacterianos, vacunales o medicamentosos, con daño preferente sobre las vainas de mielina de los nervios periféricos. La desmielinización inicial y la posterior remielinización constituyen el eje fisiopatológico de las alteraciones motoras y sensitivas, fundamentales para comprender las consecuencias funcionales en la marcha y el pie. Las variantes clínicas, como la forma desmielinizante clásica (AIDP), la axonal (AMAN/AMSAN) y las formas puramente sensitivas o atáxicas, determinan la gravedad del compromiso neuromuscular.
El SGB puede desencadenarse por infecciones como las provocadas por Mycoplasma pneumoniae o SARS-CoV-2, así como por vacunas(3,4). Bellucci y cols. (4) informan de una recaída post-vacunal en un paciente con antecedente de SGB tras COVID-19. Lanman y cols. (5) notifican un inicio rápido del SGB con disfunción autonómica tras vacunación con Pfizer-BioNTech. Estas asociaciones refuerzan la necesidad de vigilancia clínica en fases subagudas, cuando aparecen secuelas que afectan la función podológica.
Las manifestaciones podológicas incluyen alteraciones de la marcha, debilidad distal, desequilibrio postural, pérdida de sensibilidad plantar, contracturas y, en casos severos, deformidades estructurales. La secuela más característica es el pie equino flácido (término técnico equivalente a drop foot), resultado de parálisis parcial del nervio peroneo común, que compromete la dorsiflexión del pie y aumenta el riesgo de caídas y úlceras.
La literatura incluye intervenciones rehabilitadoras con participación del podólogo. Yabuki y cols. (6) demuestran mejoras funcionales con exoesqueletos robóticos, mientras que Sidoli y cols. (7) describen casos severos de AMSAN en ancianos, con recuperación incompleta y disfunción podal grave. En este contexto, la atención podológica adquiere especial relevancia en las fases de recuperación (primeros 6 meses) y en la fase secuelar, no en el episodio agudo.
Dado que las alteraciones podales asociadas al SGB son infrecuentes y poco sistematizadas, se justifica una revisión científica que permita caracterizar las implicaciones clínicas, ortopédicas y preventivas de la intervención podológica. Esto permitirá sentar las bases para estrategias terapéuticas más eficaces y una atención multidisciplinaria integral.
El objetivo general de esta investigación es analizar las implicaciones podológicas en pacientes diagnosticados con SGB, con el propósito de identificar alteraciones funcionales del pie y establecer intervenciones terapéuticas eficaces. Para ello, se plantean los siguientes objetivos específicos: describir las secuelas motoras, sensitivas y ortopédicas del síndrome que comprometen la biomecánica del pie; evaluar el impacto de dichas secuelas en la marcha, el equilibrio y la calidad de vida del paciente desde un enfoque podológico integral; revisar la utilización de ortesis, plantillas y dispositivos de asistencia en el proceso de recuperación funcional del pie; y proponer estrategias podológicas preventivas, rehabilitadoras y educativas orientadas a mejorar el pronóstico funcional del pie y fomentar la autonomía del paciente en sus actividades diarias.
Material y métodos
Diseño del estudio
Se realizó una revisión sistemática de la literatura científica conforme a las directrices PRISMA 2020 (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), con el objetivo de identificar, evaluar y sintetizar la evidencia disponible sobre las implicaciones podológicas asociadas al SGB. Esta revisión fue diseñada, ejecutada y reportada siguiendo las recomendaciones metodológicas internacionales para revisiones sistemáticas no intervencionistas.
Esta revisión fue registrada en el repositorio internacional PROSPERO (ID: CRD420251107770).
Pregunta de investigación
La formulación de la pregunta de investigación se estructuró siguiendo el esquema PICO:
- Población (P): pacientes diagnosticados con SGB.
- Intervención (I): evaluación, abordaje o intervención podológica (incluyendo análisis funcional, ortopodológico y rehabilitador).
- Comparación (C): no aplica (estudios descriptivos, sin grupo control).
- Resultados (O): manifestaciones podológicas identificadas: alteraciones biomecánicas, funcionales, neuromusculares, estructurales o de la marcha; y necesidades terapéuticas podológicas.
La pregunta central del estudio fue: ¿cuáles son las principales implicaciones podológicas observadas en pacientes con SGB según la literatura científica publicada?
Criterios de elegibilidad
Se incluyeron en esta revisión aquellos estudios que cumplieron con los siguientes criterios de selección: investigaciones originales, tanto cuantitativas como cualitativas, que describieran, analizaran o evaluaran manifestaciones podológicas en pacientes con diagnóstico confirmado de SGB; estudios clínicos de tipo transversal, longitudinal o de cohorte, así como estudios de caso, estudios cualitativos y revisiones sistemáticas previas; publicaciones disponibles entre enero de 2000 y mayo de 2025; documentos redactados en idioma español, inglés o portugués; y estudios realizados en población humana, sin restricciones en cuanto a edad o sexo.
Se excluyeron de la revisión aquellos estudios que no abordaran de forma directa las alteraciones podológicas, biomecánicas o funcionales del aparato locomotor distal en el contexto del SGB; aquellos que correspondieran a resúmenes de congresos, editoriales, opiniones, cartas al editor o tesis no publicadas; los que presentaran duplicación de datos, dando prioridad a la versión más reciente o completa; así como los estudios que no estuvieran disponibles en texto completo o cuyo acceso estuviera restringido.
Fuentes de información y estrategia de búsqueda
Se realizó una búsqueda exhaustiva en las siguientes bases de datos electrónicas: PubMed/MEDLINE, Scopus, Web of Science y Cochrane.
La búsqueda fue realizada entre el 19 de marzo y el 10 de mayo de 2025. Para garantizar una cobertura adecuada de los términos relevantes, se desarrollaron estrategias específicas para cada base de datos, combinando descriptores controlados (MeSH, DeCS) y términos libres.
Ejemplo de estrategia de búsqueda: (“Guillain-Barre Syndrome” [MeSH Terms] OR “Guillain-Barre”) AND (“Podiatry”[MeSH Terms] OR “Foot Deformities” OR “Foot Disorders” OR “Foot Care” OR “Foot Health” OR “Gait” OR “Biomechanics” OR “Plantar Pressure”).
Las estrategias fueron adaptadas y traducidas para cada base, respetando su sintaxis y estructuras de búsqueda específicas. También se realizó una búsqueda manual de las referencias de los estudios incluidos para identificar literatura relevante no recuperada por las búsquedas automatizadas.
Proceso de selección de estudios
La selección de estudios se llevó a cabo en 3 etapas sucesivas: primero, se realizó la eliminación de duplicados utilizando el software Zotero complementado con una depuración manual; posteriormente, se llevó a cabo el cribado de títulos y resúmenes, en el cual 2 revisores independientes evaluaron la relevancia de los estudios conforme a los criterios de elegibilidad establecidos; finalmente, se procedió a la evaluación del texto completo de los artículos preseleccionados, también por parte de los mismos revisores. En los casos en que surgieron discrepancias, se recurrió a un tercer revisor para alcanzar el consenso. Todo el proceso fue gestionado mediante la herramienta en línea Rayyan QCRI, que permitió realizar un cribado ciego y facilitar la comparación sistemática entre revisores.
Extracción de datos
Se diseñó una tabla de extracción de datos estructurada que contempló diversas variables clave, incluyendo datos bibliográficos (autor, año y país), tipo de estudio, número de participantes y características demográficas, métodos de evaluación podológica empleados, manifestaciones podológicas identificadas (neuromusculares, estructurales y funcionales), intervenciones podológicas aplicadas (cuando correspondía), resultados relevantes y conclusiones principales. La extracción de estos datos fue realizada de manera independiente por 2 revisores y posteriormente verificada por un tercer revisor para garantizar la consistencia y precisión de la información recopilada.
Evaluación de la calidad metodológica de los estudios incluidos
La calidad de los estudios seleccionados fue evaluada utilizando herramientas específicas según el diseño metodológico de cada uno: STROBE (Strengthening the Reporting of Observational Studies in Epidemiology) para estudios observacionales, CASP (Critical Appraisal Skills Programme) para estudios cualitativos y casos clínicos, CARE (Case Report Guidelines) para estudios de caso, AMSTAR 2 (A MeaSurement Tool to Assess Systematic Reviews) para revisiones sistemáticas, y la checklist del Joanna Briggs Institute (JBI) para estudios de caso clínico. Cada artículo fue clasificado como de calidad alta, moderada o baja; si bien esta evaluación no fue utilizada como criterio de exclusión, sí se consideró en el análisis e interpretación de los resultados obtenidos.
Síntesis de los resultados
Dada la previsión de heterogeneidad clínica y metodológica entre los estudios incluidos, se optó por realizar una síntesis narrativa de los hallazgos, agrupando los resultados en 5 categorías temáticas principales: alteraciones podológicas estructurales (como deformidades y contracturas), disfunciones biomecánicas y de la marcha (incluyendo alteraciones del patrón de marcha, caídas e inestabilidad), complicaciones dérmicas o ungueales (como úlceras, infecciones y zonas de sobrecarga), necesidades ortopodológicas (uso de ortesis, plantillas y calzado adaptado) e impacto en la calidad de vida podológica y funcional. No obstante, en caso de identificarse un número suficiente de estudios homogéneos en cuanto a diseño y variables clínicas, se consideraría la posibilidad de realizar un metaanálisis exploratorio.
Evaluación del sesgo de publicación
En caso de realizar metanálisis, se emplearía el diagrama de embudo (funnel plot) y la prueba de Egger para evaluar la posible presencia de sesgo de publicación. Dado que la mayoría de los estudios esperados son descriptivos o de caso, esta evaluación se considerará opcional.
Resultados
Características generales de los estudios incluidos
Se incluyeron 24 estudios (Tabla 1) tras aplicar los criterios de elegibilidad y realizar el proceso PRISMA. La mayoría corresponde a estudios de caso clínico (n = 15), seguidos de estudios observacionales descriptivos (n = 6) y revisiones sistemáticas (n = 3). Las publicaciones abarcan el periodo comprendido entre 2002 y 2024, con una dispersión geográfica amplia (América, Europa y Asia).
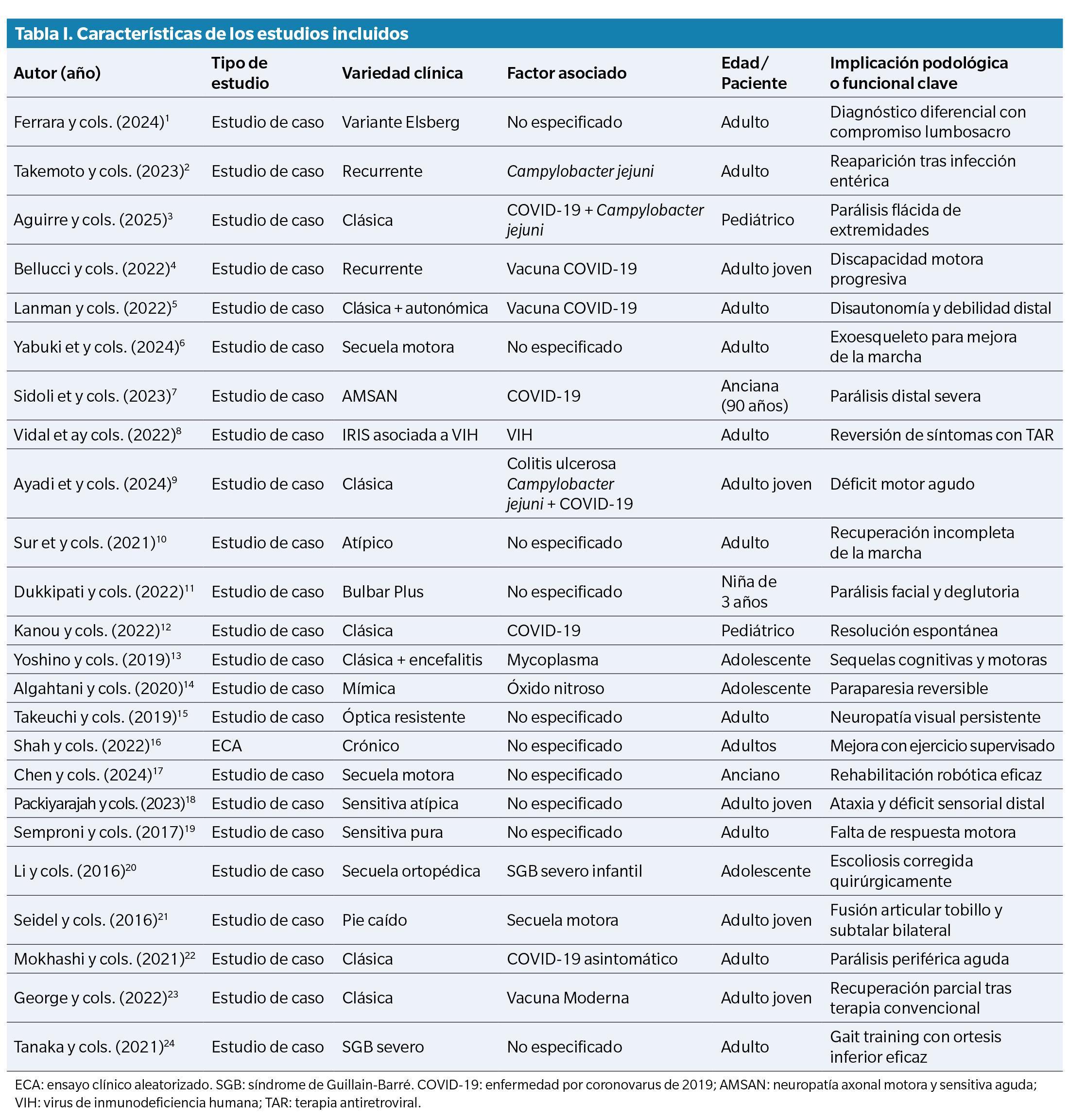
En todos los estudios incluidos, el diagnóstico de SGB se estableció según criterios clínico-neurológicos, confirmados por pruebas complementarias (electromiografía, punción lumbar o neuroimagen). La mayoría de las publicaciones describieron casos en fase subaguda o crónica del SGB, con secuelas neuromusculares de predominio distal.
Manifestaciones podológicas asociadas al síndrome de Guillain-Barré
Las principales implicaciones podológicas descritas se agruparon en 5 categorías clínicas:
- Alteraciones estructurales: deformidades en pie equino flácido (foot drop), inestabilidad tibiotarsiana, desequilibrios posturales y escoliosis compensatoria.
- Alteraciones funcionales y de la marcha: debilidad distal, pérdida de propiocepción, caídas recurrentes, patrón de marcha inseguro y reducción de la velocidad.
- Complicaciones dérmicas y ungueales: presencia de hiperqueratosis, sobrecargas plantares, úlceras neuropáticas, infecciones fúngicas recurrentes.
- Necesidades ortopodológicas: uso de ortesis tipo AFO, plantillas funcionales, férulas nocturnas y calzado adaptado.
- Impacto en calidad de vida: disminución de la autonomía para el autocuidado podológico, dependencia para la deambulación, percepción de discapacidad persistente.
Fase evolutiva y momento de intervención podológica
Los abordajes podológicos descritos se concentraron en las fases subaguda (4 a 12 semanas post-diagnóstico) y crónica (más allá de las 12 semanas). No se identificaron estudios con intervenciones podológicas en la fase aguda.
- En la fase subaguda, el tratamiento se centró en la reeducación de la marcha y prevención de deformidades.
- En la fase crónica, se implementaron estrategias podológicas rehabilitadoras como valoración biomecánica, prescripción de ortesis y seguimiento funcional.
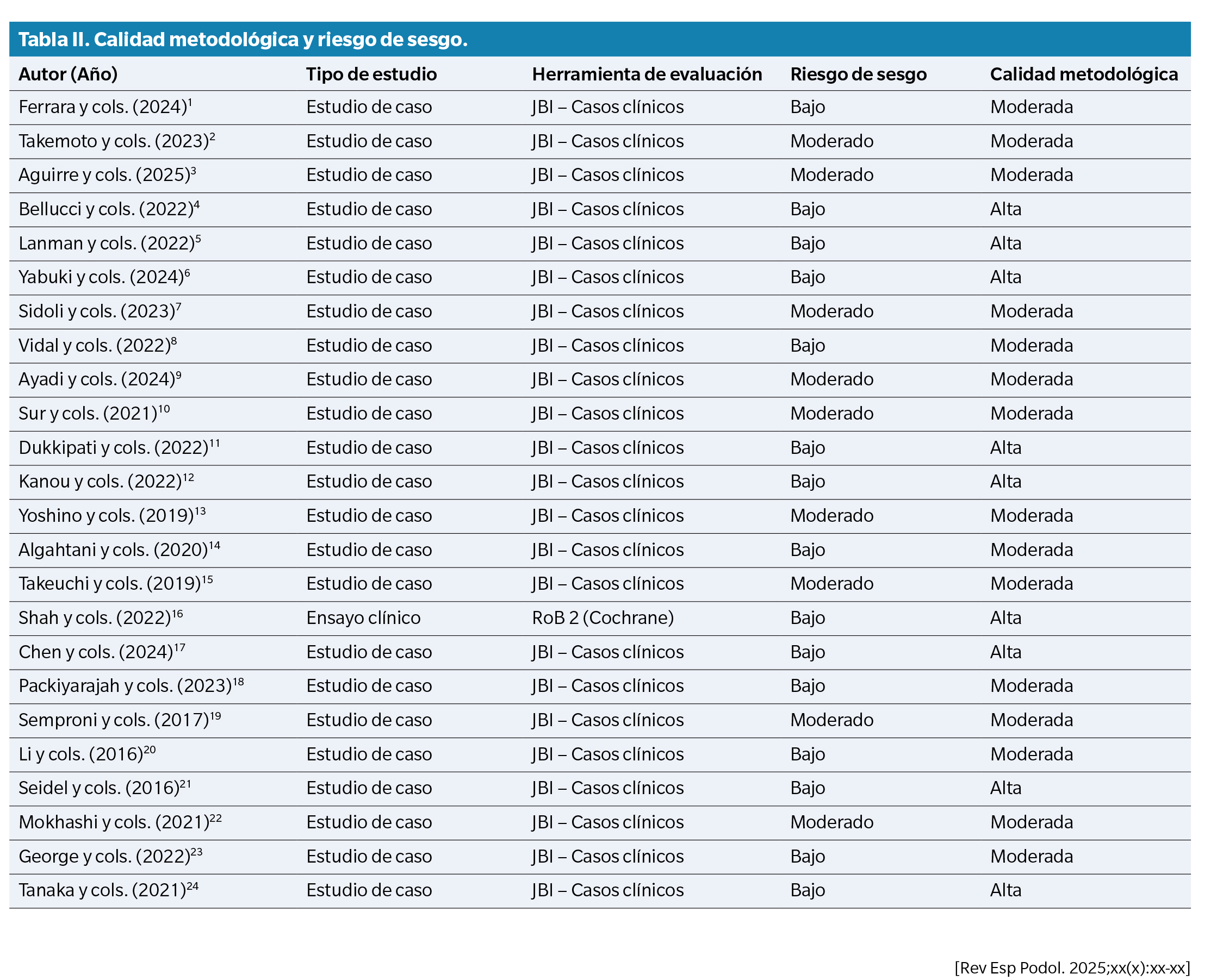
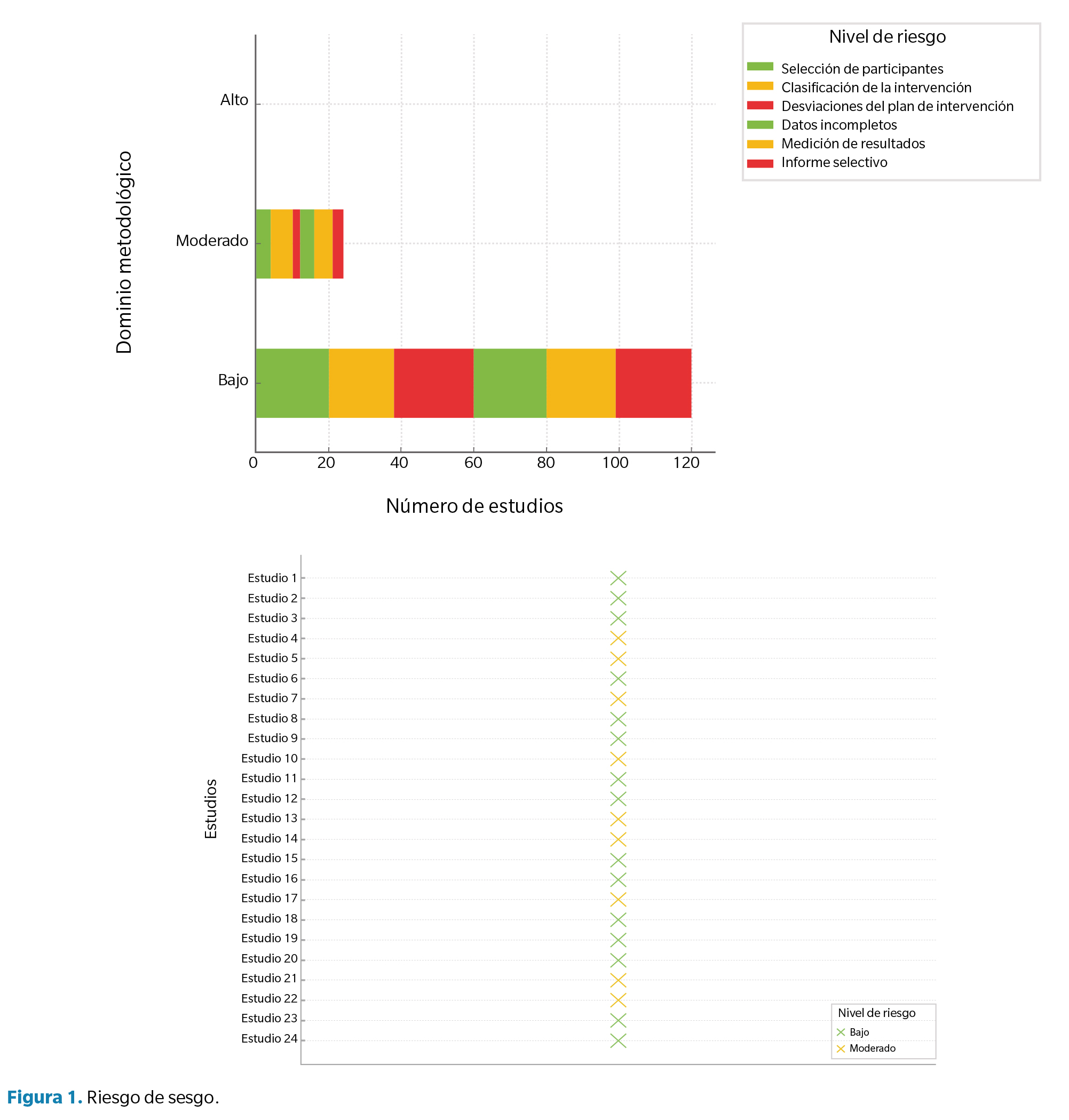
Evaluación de la calidad metodológica y riesgo de sesgo
Se aplicaron las herramientas metodológicas JBI y RoB-2 según el diseño de cada estudio. Los resultados se resumen en la Tabla 2 y en la Figura 1.
Discusión
El SGB representa un desafío clínico y funcional debido a su naturaleza aguda, impredecible y al impacto significativo que tiene en la autonomía del paciente.(6,7,8). Si bien se ha avanzado en el tratamiento médico, especialmente en fases agudas con inmunoglobulina intravenosa o plasmaféresis, las secuelas neuromusculares y sensoriales requieren de una rehabilitación integral, en la cual el abordaje podológico tiene un papel cada vez más reconocido.(2).
Los resultados obtenidos a partir de la revisión bibliográfica muestran que los pacientes con SGB desarrollan alteraciones funcionales de distinta intensidad, siendo las más comunes la debilidad muscular distal, la alteración de la marcha, deformidades ortopédicas, disfunción sensitiva y pérdida de estabilidad postural. Estas consecuencias comprometen directamente la estructura y función del pie, así como la marcha y el equilibrio, lo que otorga al profesional podólogo un papel fundamental en el abordaje multidisciplinario.
Uno de los hallazgos más relevantes proviene del estudio clínico de Shah y cols. .(16), donde se compararon los efectos de un programa de ejercicio supervisado frente a otro no supervisado. Los autores encontraron mejoras significativas en la fuerza muscular, reducción de la fatiga y mejor calidad de vida en el grupo con intervención directa. Estos resultados permiten inferir que la intervención fisioterapéutica y podológica activa, cuando es guiada y adaptada a las capacidades del paciente, puede evitar complicaciones biomecánicas asociadas a la inactividad prolongada, como el acortamiento del tendón de Aquiles, retracciones musculares o pie caído, condiciones frecuentemente observadas en SGB.
Este último aspecto fue evidenciado por Seidel y cols. .(21), quienes describen un caso de caída crónica del pie que requirió artrodesis bilateral del tobillo. Este tipo de secuelas estructurales, que podrían evitarse con una evaluación podológica temprana, pone de manifiesto la necesidad de incorporar la figura del podólogo desde la fase subaguda del proceso rehabilitador. El control del rango articular, la vigilancia de puntos de presión y la prescripción de ortesis plantares o sujeción tibio-tarsiana son medidas esenciales para preservar la funcionalidad del pie y evitar deformidades irreversibles.
Otro aspecto clave es el uso de la tecnología en el tratamiento del SGB. Tanto Chen y cols. .(17) como Yabuki y cols. .(6) demostraron en sus respectivos estudios el beneficio del uso de exoesqueletos robóticos y dispositivos de asistencia para la marcha. Estas tecnologías, aunque costosas, permiten una reeducación de la marcha más eficaz, mejoran la simetría del paso y contribuyen al desarrollo del equilibrio estático y dinámico. El papel del podólogo aquí se extiende al análisis de la huella plantar y distribución de cargas para ajustar correctamente los dispositivos y evitar zonas de hiperpresión plantar.
La sensibilidad alterada también es una constante en las variantes clínicas del SGB, especialmente en su forma sensitiva pura o atáxica, como señalan Packiyarajah y cols. .(18) y Semproni y cols. .(19). Estas manifestaciones pueden incluir parestesias, hipoestesia o pérdida del control propioceptivo, lo cual repercute directamente en el patrón de apoyo plantar. La falta de retroalimentación sensorial contribuye a un mayor riesgo de caídas, así como a la formación de hiperqueratosis, ampollas y ulceraciones. Aquí, el trabajo podológico debe centrarse no solo en el cuidado preventivo de la piel y uñas, sino también en la educación del paciente, elección adecuada del calzado y adaptación de plantillas personalizadas que amortigüen la marcha y favorezcan la estabilidad.
En casos más graves, como el reportado por Li y cols. (20), donde se desarrolló una escoliosis secundaria a la inmovilidad por SGB, se observan también consecuencias biomecánicas indirectas en los pies. La mala alineación del eje corporal genera sobrecarga en determinadas áreas del pie, con riesgos asociados como hallux valgus, dedos en garra o dismetrías que deben ser compensadas mediante soportes plantares y ejercicios específicos.
Asimismo, debe considerarse que el SGB afecta a grupos etarios diversos, pero el impacto en pacientes geriátricos es especialmente relevante. Sidoli y cols. .(7) y Chen y cols. .(17) reportan casos de pacientes mayores con déficits persistentes, lo cual se traduce en una mayor dependencia funcional y complicaciones ortopédicas. En estos pacientes, el podólogo no solo debe velar por la funcionalidad del pie, sino también prevenir el síndrome del pie diabético o lesiones por presión, comunes en esta población. Además, la coordinación con fisioterapeutas es crucial para evaluar el equilibrio, realizar entrenamientos de marcha con apoyo y prevenir caídas.
Otro punto de discusión importante es el origen del SGB. Varios estudios.(4,5,23)han asociado la aparición del SGB con infecciones virales como COVID-19 o Zika, así como con la administración de vacunas. Aunque estos factores no modifican directamente el enfoque podológico, sí lo hacen en términos de temporalidad, ya que el inicio súbito de la enfermedad exige una intervención rápida para prevenir secuelas estructurales. También podría implicar la presencia de otras comorbilidades sistémicas que condicionen la progresión del tratamiento podológico.
Por último, el caso presentado por Tanaka y cols.(24) mostró la efectividad de combinar ortesis con entrenamiento funcional intensivo, permitiendo recuperar la marcha en un paciente severamente afectado. Este enfoque integral y personalizado evidencia la necesidad de un abordaje interdisciplinario donde el podólogo actúe no como figura aislada, sino en sinergia con fisioterapeutas, neurólogos y terapeutas ocupacionales.
Conclusión
El SGB presenta importantes repercusiones podológicas, principalmente a nivel motor y sensitivo, siendo común la aparición de pie caído, alteraciones en la marcha, deformidades ortopédicas y pérdida de sensibilidad plantar, factores que afectan de manera significativa la funcionalidad del pie y la calidad de vida del paciente. En este contexto, la intervención podológica temprana y personalizada resulta esencial para prevenir complicaciones como ulceraciones, contracturas, hiperpresiones plantares y deformidades estructurales, siendo clave el seguimiento clínico continuo para ajustar ortesis, plantillas y calzado terapéutico según las necesidades cambiantes del paciente. Además, dispositivos de asistencia como férulas tipo AFO y exoesqueletos robóticos han demostrado eficacia en la recuperación de la marcha y el equilibrio, especialmente cuando se integran en programas de rehabilitación supervisados y multidisciplinarios que incluyan la participación activa del podólogo. Las variantes sensitivas del síndrome y los casos en población geriátrica requieren una atención podológica aún más rigurosa, dado que la disminución de la propiocepción y la presencia de comorbilidades elevan el riesgo de caídas, lesiones y pérdida de autonomía, haciendo imprescindible una valoración integral y continua del pie. Por todo ello, se resalta la necesidad de integrar al podólogo en los equipos de atención al SGB, ya que su labor puede influir de manera decisiva en el pronóstico funcional del paciente, tanto desde una perspectiva biomecánica como preventiva y educativa.
Conflictos de intereses
Los autores declaran no tener conflictos de intereses.
Fuentes de financiación
Este artículo no ha tenido ningún tipo de financiación.
Bibliografía
- Ferrara JM, Litchmore C, Shah S, Myers J, Ali K. Elsberg syndrome with albuminocytologic dissociation - A Guillain-Barré syndrome mimic or Guillain-Barré syndrome variant? Neurohospitalist. 2024;14(3):322-6. DOI: 10.1177/19418744241233621.
- Takemoto K, Kawahara M, Atagi K. Recurrent Guillain-Barré syndrome associated with the second episode of Campylobacter jejuni Infection. Intern Med. 2023;62(20):3037-41. DOI: 10.2169/internalmedicine.1094-22.
- Aguirre AS, Terán KL, López D. Acute meningitis followed by Campylobacter jejuni associated Guillain-Barré syndrome in a pediatric patient with COVID-19: A case report. Int J Neurosci. 2025;135(1):32-5. DOI: 10.1080/00207454.2023.2280452.
- Bellucci M, Germano F, Grisanti S, Castellano C, Tazza F, Mobilia EM, et al. Case report: Post-COVID-19 vaccine recurrence of Guillain-Barré syndrome following an antecedent parainfectious COVID-19-related GBS. Front Immunol. 2022;13:894872. DOI: 10.3389/fimmu.2022.894872.
- Lanman TA, Wu C, Cheung H, Goyal N, Greene M. Guillain-Barré syndrome with rapid onset and autonomic dysfunction following first dose of Pfizer-BioNTech COVID-19 vaccine: A case report. Neurohospitalist. 2022;12(2):388-90. DOI: 10.1177/19418744211065242.
- Yabuki J, Yoshikawa K, Koseki K, Ishibashi K, Matsushita A, Kohno Y. Improvement of functional mobility using a hip-wearable exoskeleton robot in Guillain-Barré syndrome with residual gait disturbance: A case report. Cureus. 2024;16(7):e63882. DOI: 10.7759/cureus.63882.
- Sidoli C, Bruni AA, Beretta S, Mazzola P, Bellelli G. Guillain-Barré syndrome AMSAN variant in a 90-year-old woman after COVID-19: A case report. BMC Geriatr. 2023;23(1):114. DOI: 10.1186/s12877-023-03833-1.
- Vidal JE, Guedes BF, Gomes HR, Mendonça RH. Guillain-Barré syndrome spectrum as manifestation of HIV-related immune reconstitution inflammatory syndrome: case report and literature review. Braz J Infect Dis. 2022;26(3):102368. DOI: 10.1016/j.bjid.2022.102368.
- Ayadi S, Hammouga R, Slim Majoul M, Jamoussi H, Zaimi Y, Mensi A, et al. Guillain-Barré syndrome in ulcerative colitis and SARS-CoV-2 infection: A case report and literature review. Future Sci OA. 2024;10(1):FSO913. DOI: 10.2144/fsoa-2023-0125.
- Sur L, Samasca G, Sur G, Gaga R, Aldea C. Guillain-Barré syndrome with a peculiar course: A case report. Cureus. 2021;13(5):e14905. DOI: 10.7759/cureus.14905.
- Dukkipati SS, Zhou DJ, Powers AM, Piccione EA, Koh S. Acute bulbar palsy-plus variant of Guillain-Barré syndrome in a 3-year-old girl. Child Neurol Open. 2022;9:2329048X221115476. DOI: 10.1177/2329048X221115476.
- Kanou S, Wardeh L, Govindarajan S, Macnay K. Guillain-Barre syndrome (GBS) associated with COVID-19 infection that resolved without treatment in a child. BMJ Case Rep. 2022;15(3):e245455. DOI: 10.1136/bcr-2021-245455.
- Yoshino M, Muneuchi J, Terashi E, Yoshida Y, Takahashi Y, Kusunoki S, et al. Limbic encephalitis following Guillain-Barré syndrome Associated with Mycoplasma infection. Case Rep Neurol. 2019;11(1):17-23. DOI: 10.1159/000496224.
- Algahtani H, Shirah B, Abdelghaffar N, Abuhawi O, Alqahtani A. Nitrous oxide recreational abuse presenting with myeloneuropathy and mimicking Guillain-Barre syndrome. Intractable Rare Dis Res. 2020;9(1):54-7. DOI: 10.5582/irdr.2020.01007.
- Takeuchi Y, Inatomi Y, Nakajima M, Yonehara T. [Guillain-Barré syndrome with refractory optic neuropathy]. Rinsho Shinkeigaku. 2019;59(10):652-8. Japanese. DOI: 10.5692/clinicalneurol.cn-001329.
- Shah N, Shrivastava M, Kumar S, Nagi RS. Supervised, individualised exercise reduces fatigue and improves strength and quality of life more than unsupervised home exercise in people with chronic Guillain-Barré syndrome: A randomised trial. J Physiother. 2022;68(2):123-9. DOI: 10.1016/j.jphys.2022.03.007.
- Chen FY, Hou WH, Lee HH, Huang YC, Siow CY. Additional rehabilitative robot-assisted gait training for ambulation in geriatric individuals with Guillain-Barré syndrome: A case report. Medicina (Kaunas). 2024;60(8):1209. DOI: 10.3390/medicina60081209.
- Packiyarajah P, Sundaresan KT, Nusair MSM. Rare sensory ataxic variant of Guillain-Barre syndrome: A case report. Cureus. 2023;15(6):e40920. DOI: 10.7759/cureus.40920.
- Semproni M, Gibson G, Kuyper L, Tam P. Unusual sensory variant of Guillain-Barré syndrome. BMJ Case Rep. 2017;2017:bcr2016218935. DOI: 10.1136/bcr-2016-218935.
- Li Z, Shen J, Liang J, Feng F. Successful surgical treatment of scoliosis secondary to Guillain-Barré syndrome: Case report. Medicine (Baltimore). 2016;95(26):e3775. DOI: 10.1097/MD.0000000000003775.
- Seidel J, Mathew B, Marks J. Bilateral ankle and subtalar joint fusion secondary to Guillain Barré-induced foot drop. J Foot Ankle Surg. 2016;55(2):260-2. DOI: 10.1053/j.jfas.2014.06.020.
- Mokhashi N, Narla G, Marchionni C. Guillain-Barre syndrome in a patient with asymptomatic coronavirus disease 2019 infection and major depressive disorder. Cureus. 2021;13(3):e14161. DOI: 10.7759/cureus.14161.
- George TB, Kainat A, Pachika PS, Arnold J. Rare occurrence of Guillain-Barré syndrome after Moderna vaccine. BMJ Case Rep. 2022;15(5):e249749. DOI: 10.1136/bcr-2022-249749.
- Tanaka M, Wada Y, Kawate N. Effectiveness of gait training with lower limb orthosis for a patient with severe Guillain-Barré syndrome at a Kaifukuki rehabilitation ward. Jpn J Compr Rehabil Sci. 2021;12:48-52. DOI: 10.11336/jjcrs.12.48.