DOI: http://dx.doi.org/10.20986/revesppod.2024.1693/2024
TEMAS DE ACTUALIZACIÓN
Anatomía y sonopatología de la placa plantar metatarsofalángica
Anatomy and sonopathology of the metatarsophalangeal plantar plate
Javier Alcalá Sanz1
Ana Isabel Marcos Casado1
Jordi Sánchez Mercè2
Bernat Cabestany Perich3
Pedro Nogales Gómez4
1Clínica del Pie Alcalá. Bormujos, Sevilla, España.
2Clínica del Peu Maresme. Mataró, Barcelona, España.
3Clínica Novamedicum. Sabadell, Barcelona, España.
4Clínica Podoactiva Málaga, España
Resumen
La placa plantar de las articulaciones metatarsofalángicas menores juega un papel fundamental en la estabilidad digital, manteniendo la correcta alineación del dedo con su metatarsiano y actuando asimismo de punto de anclaje para el resto de estructuras estabilizadoras de dicha articulación. La lesión de este ligamento especializado precipita la deformidad de los dedos menores, en especial el segundo, y es un motivo de consulta habitual en la clínica podológica. En el presente artículo realizamos una revisión pormenorizada de sus características anatómicas e histológicas, sus funciones mecánicas y mecanismos lesionales, así como su exploración clínica y mediante pruebas de imagen, dedicando un apartado especial a la ecografía que se ha erigido en la última década como un recurso accesible y cada vez más habitual en las consultas de podología. Gracias al uso de esta técnica podemos realizar un diagnóstico económico, en tiempo real, dinámico y más preciso del tipo de lesión que se presenta en la placa plantar o en los tejidos adyacentes, desde pequeñas distensiones hasta roturas parciales o completas acompañadas de un mayor o menor daño óseo e inflamación en los tejidos blandos periféricos, como la grasa plantar o los tendones flexores. La caracterización de las lesiones permite correlacionar mucho mejor la etiología con la lesión, así como establecer la mayor o menor necesidad de tratamiento y un pronóstico más certero para cada paciente.
Palabras clave: Placa plantar, plato flexor, anatomía del antepié, metatarsalgia, síndrome de predislocación metatarsofalángica, dedo en garra, ecografía del antepié
Abstract
The plantar plate of the lesser metatarsophalangeal joints plays a fundamental role in digital stability, maintaining the correct alignment of the finger with its metatarsal and also acting as an achor point of the rest of the articular stabilizing structures. Injury to this specialized ligament precipitates deformity of the lesser toes, especially the second, and is a common reason for consultation in the podiatry clinic. In this article we carry out a detailed review of its anatomical and histological characteristics, its mechanical functions and injury mechanisms as well as its clinical examination and through imaging tests, dedicating a special section to ultrasound, which has emerged in the last decade as a accesible resource and increasingly common in podiatry consultations. Thanks to the use of this technique we can make an economical, real-time, dynamic and more precise diagnosis of the type of injury that occurs in the plantar plate or in the adjacent tissues, from small strains to partial or complete tears accompanied by a greater or less bone damage and inflammation in peripheral soft tissues such as plantar fat pad or flexor tendons. The characterization of the lesions allows us to correlate the etiology with the lesion much better, as well as establish the greater or lesser need for treatment and a more accurate prognosis for each patient.
Keywords: Plantar plate, flexor plate, forefoot anatomy, forefoot pain, metatarsophalangeal predislocation syndrome, claw toe, forefoot sonography
Correspondencia: Javier Alcalá Sanz
javialcalasanz@gmail.com
Recibido: 06-04-2024
Aceptado: 14-05-2024
Anatomía e histología de la placa plantar
La placa plantar (por ejemplo, plato flexor, plato glenoideo) de las articulaciones metatarsofalángicas menores juega un papel crucial en la estabilidad de los dedos, siendo la principal estructura anatómica, en sinergia con los ligamentos colaterales, que contrarresta las fuerzas de dorsiflexión de dichas articulaciones.
Se trata de una pequeña estructura muy especializada, fundamentalmente fibrocartilaginosa, que da continuidad a la zona terminal profunda de la fascia plantar y se ancla firmemente a la base de la falange proximal de los dedos (Figura 1), proporcionando asimismo una superficie de anclaje para otras estructuras ligamentosas y tendinosas y, en su cara plantar, como zona de paso para los tendones flexores. Dada su ubicación, características y función es comparada con los sesamoideos de la primera articulación metatarsofalángica(1,2).

A pesar de su pequeño tamaño es una estructura compleja, firme pero flexible, sirviendo de punto de anclaje de las estructuras anatómicas de su región, lo que da idea de su importancia en la estabilidad articular(3,4). Para comprender mejor su anatomía y función mecánica es útil estudiar de forma pormenorizada sus diferentes regiones, así como la variabilidad histológica de las mismas(1,2,3,4):
- Características generales: en su mayor parte la placa plantar es un tejido fibrocartilaginoso compuesto fundamentalmente de colágeno tipo 1 (similar al cartílago de la rodilla) y en menor medida tipo 2 (75 % vs. 21 %) sin fibras de elastina2. Su grosor oscila de 2 a 5 mm (mayor en su zona central), con una anchura promedio de 10 mm y longitud promedio de 17-19 mm. En los 2/3 dorsales las fibras se orientan longitudinalmente mientras que en su 1/3 plantar lo hacen transversalmente en continuidad con el ligamento intermetatarsiano transverso profundo y ligamentos colaterales.
- Unión proximal al metatarsiano: en su zona proximal la placa plantar se une al cuello y cabeza metatarsal (justo proximal al cartílago articular) mediante un tejido delgado (0.4 mm), fibroso y de características sinoviales.
- Anclaje distal a la base de la falange proximal: su inserción a la zona plantar de la base de la falange proximal es fuerte y está compuesta de una mayor proporción de fibroblastos, constituyendo un tejido de características ligamentosas(4). Todo el grosor de la estructura se inserta en el hueso mediante dos bandeletas reforzadas, medial y lateral, y en continuidad con el cartílago constituyendo un habitáculo cóncavo para la cabeza metatarsal. En su zona central puede existir un pequeño receso sinovial central que, en ocasiones, se confunde con patología en imágenes de resonancia magnética (pseudorotura de la placa plantar) (5) (Figura 2).

- Porción central (midsubstance): de su porción central es conveniente distinguir entre sus 2/3 dorsales que están compuestos de un tejido fibrocartilaginoso con una proporción mayor de condrocitos constituyendo una carilla articular para la cabeza metatarsal con unas características similares al menisco de la rodilla(4,5).
En su cara plantar forma una estructura acanalada de tejido fibroso y sinovial que sirve de nexo entre la placa y la vaina tendinosa de los flexores y permite el deslizamiento de estos.
- Relaciones músculo-ligamentosas: la placa plantar sirve de base para el anclaje de diferentes estructuras ligamentosas. En la descripción original de Kelikian y Sarrafian(6) se describen dos trayectos ligamentosos colaterales (mediales y laterales) diferenciados en fibras metatarsofalángicas (que unen el epicóndilo metatarsal con la base de la falange) y fibras metatarsoglenoideas que conectan el epicóndilo de la cabeza metatarsal directamente con la placa. Ambos grupos de ligamentos son intracapsulares (Figura 3A). Recientemente se ha propuesto una nomenclatura distinta para estos ligamentos distinguiendo entre ligamentos colaterales propios y accesorios(7).
Por otro lado, las placas plantares también actúan como nexo de unión de los diferentes trayectos del ligamento intermetatarsiano transverso profundo que se ancla a ambos lados del plato flexor en su porción más plantar dando consistencia a toda la estructura (Figura 3B).
Finalmente, tanto los tendones interóseos como los lumbricales pueden también lanzar expansiones que se continúan con la placa (2,5).
- Vascularización: la vascularización de la placa ha sido también objeto de estudio de diferentes investigadores. Gregg y cols.(4) estipularon que el aporte sanguíneo que recibe la placa es fundamentalmente a través de la zona periférica plantar. Más recientemente, Finney y cols.(8) han elaborado varios trabajos mediante tomografía nano-computarizada concluyendo que la porción central de la placa podría ser una región hipovascularizada, lo que explicaría mayor tendencia a patología en dicha región, así como las dificultades observadas en el proceso de curación. En un artículo más reciente de este mismo equipo de investigadores, se señala que la unión sinovial proximal previamente descrita podría no ser simplemente un tejido de unión sino un pedículo a partir del cual en torno al 65 % de la región proximal de la placa se nutriese a través del cuello metatarsal, con importantes implicaciones en el manejo quirúrgico(9).

Funciones mecánicas de la placa plantar
Analizada la anatomía y la composición tisular de la placa plantar podemos comprender mejor las funciones mecánicas que desempeña y que pasamos a enumerar a continuación:
- Refuerzo plantar de la cápsula articular: la cápsula articular metatarsofalángica, bien diferenciada en su aspecto dorsal se fusiona con la placa plantar en su aspecto plantar, constituyendo esta el “suelo” de dicha cápsula(5,10).
- Estabilización estática de las articulaciones metatarsofalángicas menores: como ya se ha mencionado, las placas plantares constituyen la región distal e insercional de la fascia plantar, lo que tiene importantes implicaciones biomecánicas a través del conocido como mecanismo de windlass inverso. Este mecanismo implica que las fuerzas de reacción del suelo que actúan sobre la cara plantar del pie tienden a aplanar el arco y aumentar la tensión de la fascia plantar, lo que da lugar a un momento plantarflexor de la falange proximal, donde se inserta a través de la placa, actuando como un estabilizador pasivo de los dedos en el suelo durante las actividades de carga. Este efecto no está mediado por ninguna actividad muscular (ni, por ende, el SNC), sino que es directamente producido por la disposición y características de la fascia plantar y su inserción en las bases de las falanges proximales. Por esta razón las placas plantares, a través del mecanismo de Windlass inverso, son los principales estabilizadores pasivos de los dedos para permitir el agarre digital(11). Siguiendo la teoría de Pauwels(12) de la “histogénesis causal”, las fibras de colágeno se orientan siempre en la dirección de mayor tensión. De acuerdo con el análisis histológico de la placa plantar, la mayor parte de sus fibras se orientan longitudinalmente en continuidad con las fibras de la fascia, lo que da idea del diseño de esta estructura para resistir primariamente fuerzas tensiles.
- Prolongación del cartílago de la falange y “amortiguador” de la cabeza metatarsal (Figura 4): si observamos la relación anatómica del cartílago de la base de la falange proximal y el de la cabeza metatarsal, es fácil discernir la incongruencia de tamaño entre ambos. Para suplir esa carencia, la placa plantar da continuidad al cartílago de la falange de manera que articula con la cabeza metatarsal(10). No obstante, su composición de fibrocartílago, un tejido especializado en el soporte de fuerzas compresivas, también sugiere que la placa plantar no es simplemente una prolongación del cartílago sino más bien un amortiguador de las fuerzas compresivas que genera la cabeza metatarsal en actividades de carga(13).
- Estabilidad medio-lateral: los ligamentos colaterales (propios y accesorios) proporcionan estabilidad a la articulación, evitando la desviación del dedo tanto en el plano transverso (clinodactilia) como, conjuntamente con la placa, en el plano sagital (luxación dorsal). Diferentes autores han estudiado la importancia del complejo placa-ligamentos colaterales en la estabilidad articular realizando estudios en cadáver en los que progresivamente seccionan estructuras y miden la fuerza necesaria para producir un desplazamiento o luxación articular. En el estudio de Bhatia y Myerson(14), la sección de la placa plantar redujo en un 30 % la fuerza necesaria para desplazar verticalmente la falange proximal, mientras que la sección de los ligamentos colaterales la redujo en un 46 %. Un estudio similar con una muestra más amplia fue llevado a cabo por Suero y cols. (15), determinando que la sección de la placa reduce la estabilidad en un 19 % mientras que la sección de los ligamentos colaterales lo hace en un 37 %. La sección conjunta de ambas estructuras resultó en un 63 % de reducción de fuerza estabilizadora en el plano sagital. De estos estudios podemos extraer que los ligamentos colaterales son las estructuras más resistentes en la estabilidad articular, si bien el anclaje de los ligamentos colaterales accesorios a la placa implica que ambas estructuras contribuyen al unísono en dicha estabilización. A esta misma conclusión llegaron Barg y cols. en su estudio de 2012(13). En 2016, Maas y cols. publicaron una revisión sistemática sobre esta cuestión recogiendo la información de los estudios referenciados16. Entre sus conclusiones hicieron hincapié en el hecho de que al tratarse de estudios sobre piezas anatómicas a las que se les practicaban lesiones agudas el conocimiento extraído de estos experimentos no tiene por qué ser un fiel reflejo de las situaciones clínicas para lesiones crónicas (la mayoría de los casos que atendemos en consulta) donde los procesos biológicos de curación tienen un papel relevante no tenido en cuenta en las conclusiones de dichos estudios.

Factores etiológicos asociados a la patología de la placa plantar
La placa plantar de la segunda articulación metatarsofalángica es, con diferencia, la que se lesiona con más frecuencia. Entre el 67 y el 90 % de los desgarros de la placa plantar se producen en la segunda articulación metatarsofalángica según algunos estudios(17,18). En la mayoría de los casos suelen ser desgarros degenerativos crónicos en mujeres de mediana y avanzada edad. Los desgarros agudos o traumáticos, aunque posibles, son menos habituales y se circunscriben generalmente a pacientes jóvenes con actividad deportiva de moderada a intensa y traumatismo repetitivo o agudo(19).
Diferentes autores han evaluado los factores etiológicos que más se relacionan con la patología de la placa plantar. En 2012, Klein realizó un estudio para correlacionar los hallazgos radiológicos con pacientes sometidos a cirugía por sospecha de rotura del plato flexor. Se obtuvo una muestra de 106 pies en los que en 97 de ellos se constató de forma intraoperatoria la rotura del plato flexor(20). De todas las variables estudiadas en las radiografías previas de dichos pacientes, la separación entre segundo y tercer dedo (splaying toe) y la protusión metatarsal superior a 2 mm fueron las variables que más se correlacionaron con los pies con lesión de la placa.
En 2016 Fleischer y cols.(21) llevaron a cabo un estudio retrospectivo de casos y controles sobre 100 pacientes con patología vs. 200 pacientes sanos, estableciendo que un segundo metatarsiano largo (índice de protusión metatarsal > 4 mm según metodología de Nilsonne) es el principal factor de riesgo para el desarrollo de lesiones en la placa plantar. Otras variables estudiadas, y que no fueron estadísticamente significativas, fueron: índice de masa corporal, tabaquismo, presencia o no de hallux valgus, ángulo intermetatarsal e índice de Seiberg. Sin embargo, variables de interés, como el tipo de calzado habitual o nivel de actividad física, no fueron considerados en este estudio. En general se acepta que los calzados estrechos y de tacón alto son un factor predisponente, ya que provocan fuerzas de hiperextensión crónicas en las articulaciones metatarsofalángicas y con ello predisponen a la elongación y el desgarro de la placa plantar(19,21).
Los resultados del estudio anterior fueron también corroborados por Mann en 2021(22). En este caso se analizaron 211 pies de forma retrospectiva, mediante imágenes de resonancia magnética que permitieron establecer el grado de lesión de la placa plantar e imágenes de radiografía convencional para medir el índice de protusión metatarsal siguiendo la metodología de Coughlin. La conclusión de este estudio fue igualmente que existe una correlación entre la protusión del segundo metatarsiano (> 5 mm) y la lesión de la placa plantar.
Las infiltraciones locales de corticoesteroides también han sido reportadas como un factor que puede desencadenar la rotura completa de la placa plantar. Si bien no hay estudios que refrenden esta afirmación, sí hay diferentes publicaciones de casos donde el uso de infiltraciones se asoció a una posterior dislocación articular(23.
Exploración y presentación clínica
Durante muchos años, diferentes autores de distintas disciplinas (podiatría, traumatología, fisioterapia…) hicieron referencia a casos frecuentes de procesos inflamatorios e incapacitantes en apariencia no traumáticos y sin implicación sistémica de las articulaciones metatarsofalángicas(24). Esto ha dado lugar a una nomenclatura variada hasta que en 2002 Gerard Yu publicó su artículo(25), clásico de nuestra disciplina, estableciendo una relación de eventos entre el daño progresivo del plato flexor y estructuras adyacentes y la luxación del segundo dedo (crossover toe) aunando esta cronología de eventos en una patología que dio en llamar síndrome de predislocación de las articulaciones metatarsofalángicas, término más aceptado y empleado hoy en día.
El cuadro clínico más habitual en estadios iniciales se produce en mujeres de mediana edad con un dolor focal, agudo o subagudo, en la cara plantar de la articulación afectada. Este dolor tiene características mecánicas, cede con el reposo y los pacientes pueden percibirlo como una masa que van pisando. En ocasiones el edema puede visualizarse a nivel dorsal con una pérdida del contorno de los tendones extensores, si bien el pico de dolor a la palpación es normalmente plantar y antecapital (base de la falange proximal). Es poco habitual que aparezca hiperqueratosis o heloma a nivel de la interfalángica dorsal (aunque puede presentar eritema) o a nivel plantar de la cabeza metatarsal, lo que distingue a esta entidad del dedo en garra clásico. Algunos pacientes pueden relacionar la aparición de los síntomas con un aumento reciente de la actividad o el uso de un calzado concreto durante un tiempo determinado.
La movilidad, tanto pasiva como activa, no suele estar comprometida en fases iniciales y algunos pacientes pueden manifestar cierto alivio al plantarflexionar el dedo. La no instauración de tratamiento en estos estadios iniciales puede conducir de forma inexorable a la subluxación progresiva del dedo en sentido dorsal y esto, a su vez, puede acompañarse de desviación transversal generalmente hacia medial, lo que sugiere un compromiso de los ligamentos colaterales laterales. Como una de las funciones del segundo dedo es la de frenar el desarrollo del HAV, cuando el dedo se vuelve inestable el HAV puede progresar de forma significativa dando como resultado la instauración de una luxación ya irreversible con un crossover toe característico(26).
Como ya se ha señalado, el binomio de placa plantar y ligamentos colaterales es el principal estabilizador pasivo de la articulación metatarsofalángica. La musculatura intrínseca (lumbricales e interóseos) y la extrínseca (extensores y flexores) actúan como estabilizadores activos mediante un equilibrio de fuerzas que depende en gran medida de la posición de la falange proximal. Cuando la falange proximal adopta progresivamente una posición dorsalflexionada el equilibrio de fuerzas entre la musculatura extrínseca e intrínseca se altera debido a que la inserción de los interóseos y de los lumbricales migra por encima del eje de la articulación perdiendo así su ventaja mecánica plantarflexora(27).
La falange proximal puede adoptar una posición dorsalflexionada crónica por diferentes motivos y puede ser consecuencia de lesión de la placa plantar o predisponer a dicha lesión. Todo ello nos deja como conclusión el importante papel que juega la placa plantar como estabilizador principal de la articulación metatarsofalángica menor.
Test clínicos de interés
Dentro de los test clínicos que se han sugerido para valorar la posible lesión de la placa plantar destacan el “Drawer test” (test del cajón) propuesto inicialmente por Thompson y Hamilton y el “Paper pull-out test” (test de presión digital) (28). Si bien estos test tienen interés clínico, académico y de demostración para el paciente, en la actualidad, el uso de pruebas de imagen como la ecografía que permiten una visualización directa de las estructuras simplifican mucho el proceso diagnóstico en correlación con los hallazgos clínicos previamente descritos.
En el artículo de Yu y cols.(25) también se realizó una propuesta de clasificación del síndrome de predislocación en tres estadios relacionados con los hallazgos clínicos. Estas clasificaciones posteriormente han sido enriquecidas y modificadas en base a hallazgos anatómicos y quirúrgicos, en especial por el equipo de Caio Nery y Michael Coughlin y colaboradores en sucesivos estudios(29,30).
Si bien estas clasificaciones tienen un interés académico evidente, pueden no siempre ser precisas ni sencillas de establecer sin pruebas de imagen o inspección intraquirúrgica por lo que, para el presente artículo, nos centraremos en los hallazgos ecográficos que comentaremos en el siguiente apartado.
Sonoanatomía y sonopatología de la placa plantar
En la actualidad, siguiendo las recomendaciones de la Sociedad Europea de Radiología Musculoesquelética (ESSR), la resonancia magnética y la ecografía son las dos pruebas de mayor interés para el correcto diagnóstico por imagen de las lesiones de la placa plantar. Ambas tienen un alto grado de sensibilidad y especificidad, lo que lleva al consenso a considerarlas, a día de hoy, equivalentes en el diagnóstico de las lesiones del plato flexor(31).
Las radiografías convencionales también se emplean de forma rutinaria. Si bien no permiten visualizar la placa, si permiten observar los efectos de la lesión de esta y los ligamentos colaterales en la alineación ósea y son imprescindibles en la planificación quirúrgica cuando van a acometerse actuaciones, como por ejemplo osteotomías acortadoras y/o elevadoras.
La principal ventaja de la ecografía estriba por un lado en su inmediatez y bajo coste y por otro en la posibilidad de visualizar la estructura en tiempo real y con maniobras dinámicas de estrés que permiten una mejor comprensión del mecanismo lesional. Sin embargo, la resonancia permite una mayor precisión para establecer el grado de lesión, así como la visualización adicional de otras estructuras de interés como los ligamentos colaterales que mediante ecografía no pueden valorarse(32.
En la última década hemos asistido a un aumento muy significativo de publicaciones en este sentido(7,33,34,35,36). En 2021, Catherine McCarthy publicó un artículo de revisión sobre ecografía de la placa plantar que emplearemos para la presente revisión como artículo de referencia(37). Así, en cuanto a hallazgos ecográficos relacionados con la patología de la placa plantar, vamos a diferenciar entre hallazgos directos e indirectos.
Técnica de exploración
Como en cualquier exploración ecográfica, realizamos cortes tanto longitudinales como transversales (ejes largo y corto). En general, las imágenes longitudinales dinámicas son las que aportan mayor información sobre la integridad de la placa. Para ello, es de interés dorsiflexionar el dedo con la mano pasiva tensando la placa, que pasa de tener un aspecto curvado a un aspecto más lineal y mejor definido.
Por otra parte, es importante realizar barridos en sentido latero-medial. Los desgarros se describen en origen con mayor frecuencia a lo largo de la bandeleta lateral insercional de la placa plantar, siendo menos frecuente encontrar desgarros puramente centrales o mediales que suelen aparecer cuando progresa la lesión desde la banda lateral. Esto se explica porque los metatarsianos menores están relativamente supinados y el cóndilo lateral se posiciona más plantarmente que el cóndilo medial, concentrando así las fuerzas compresivas en la bandeleta lateral de la placa(7) (Figura 5). Igualmente, este hallazgo se corresponde con la tendencia del 2.º dedo a desviarse medialmente, ya que el fallo progresivo en la placa, ligamento colateral y cápsula lateral favorece la contractura del lado medial predisponiendo a la formación del crossover toe(38).

Finalmente, siempre es de interés realizar ecografías comparativas con la placa plantar del pie contralateral cuando esta es asintomática, y en especial si tenemos dudas sobre una lesión no tan concluyente en la exploración.
Criterios de normalidad de la imagen ecográfica
- Corte longitudinal (eje largo): la placa plantar normal se muestra ecográficamente como una estructura curvilínea ligeramente ecogénica con ecotextura granulada homogénea. Esta textura permite la diferenciación, no siempre definida, con los tendones flexores subyacentes de textura fibrilar. La superficie articular de la placa se define con precisión limitando con el cartílago hialino de la cabeza metatarsal, hipoecoico (Figura 6).
En la unión con la falange proximal, bien definida, el contorno óseo es normalmente liso y en la placa puede aparecer una zona triangular más ecogénica que se ha descrito como un hallazgo ecográfico normal y podría representar una mayor proporción de fibras de colágeno. La unión proximal al cuello metatarsal, en cambio, tiene una definición pobre en imagen ecográfica (Figura 6).
- Corte transverso (eje corto): la placa plantar tendrá una forma curvada que acuna a la cabeza metatarsal. La ecotrama es igualmente granulada, si bien en este corte el aspecto del moteado puede ser más heterogéneo al reflejar la disposición longitudinal de los haces de colágeno. Sobre la placa se revelan los tendones flexores que pueden identificarse fácilmente mediante maniobras de anisotropía (Figura 7).


Hallazgos ecográficos directos
Los desgarros de la placa plantar pueden manifestarse a nivel ecográfico de diferentes maneras, afectando a la estructura parcial o totalmente.
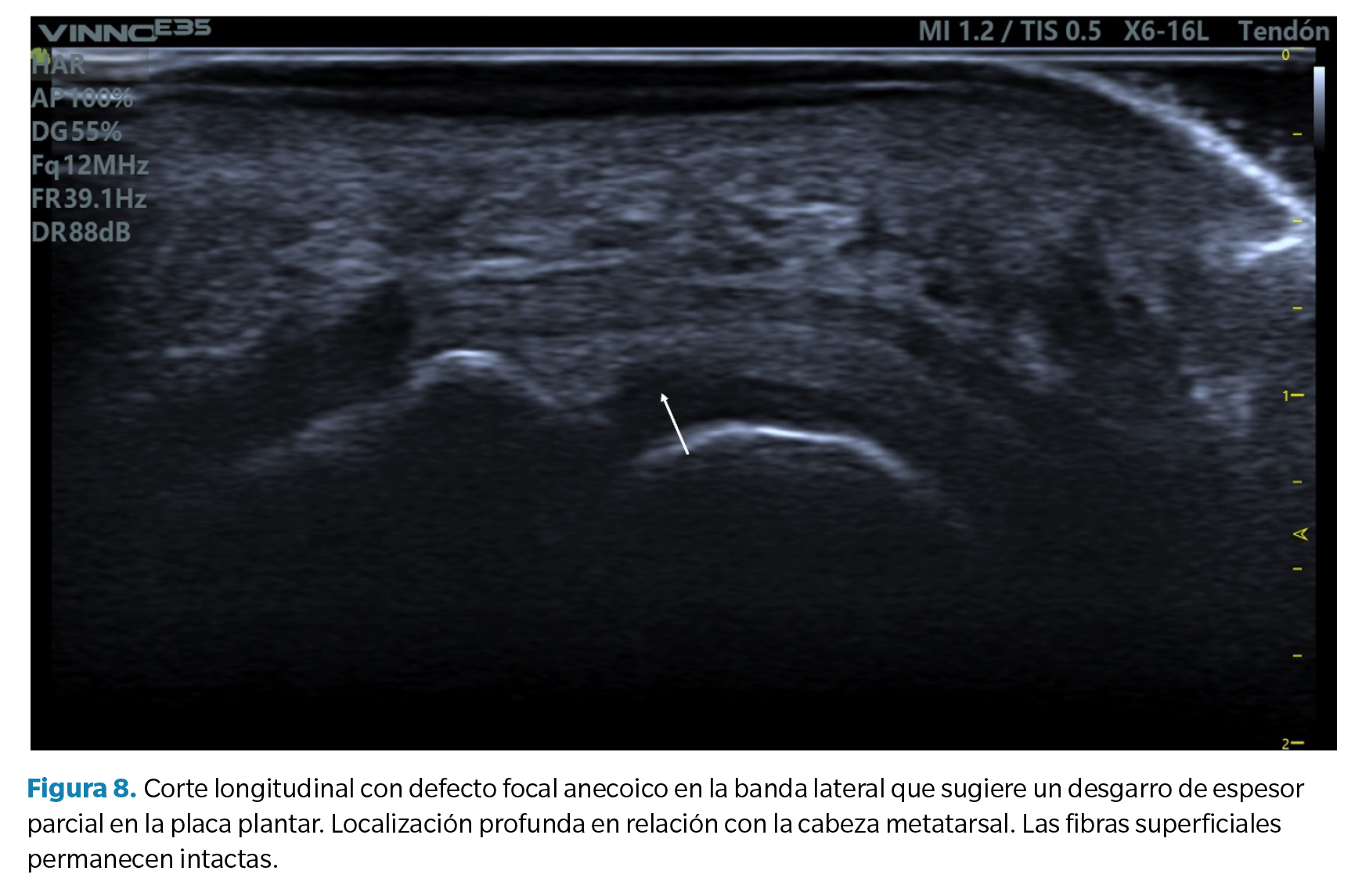
- Defecto focal anecoico o hipoecoico. Se aprecian como una hendidura discreta en la zona profunda del tejido (zona que articula con la cabeza metatarsal) en su margen lateral. Cuando las fibras superficiales están intactas hablamos de un desgarro de espesor parcial, mientras que cuando dicho desgarro atraviesa todo el tejido hasta su región superficial hablamos de un desgarro de espesor total39 (Figura 8).
- Aplanamiento y atenuación de la placa plantar. En estos casos no se observa un defecto de forma tan clara, pero debe llamarnos la atención cuando la zona de inserción, generalmente más gruesa, se aprecia más adelgazada que la zona media o proximal de la placa. Esto sugiere generalmente la presencia de un desgarro transversal que abarca desde la porción lateral hasta la porción central de la placa40 (Figura 9).
- No visualización de placa placa plantar. La no visualización de la placa plantar puede indicar un desgarro transversal completo con retracción del tejido, lo que a menudo está asociado a una luxación dorsal de la falange proximal.
Como se ha señalado, en todos los casos las maniobras dinámicas de tensión del dedo (y la placa) son esenciales para establecer la presencia o no de un desgarro y su magnitud41,42. La incapacidad de tensar la placa (pasar de su estado curvado a un estado lineal) así como la pérdida de movimiento congruente entre la falange proximal y la placa son signos muy sugerentes de desgarro que solo pueden apreciarse mediante dichas maniobras.

Hallazgos ecográficos indirectos
- Líquido articular (sinovitis) plantar o dorsal. Derrame sinovial. Como la placa plantar constituye el cierre plantar de la cápsula articular, los desgarros de la placa pueden dar lugar a un aumento significativo del líquido sinovial que se manifiesta como un derrame sinovial apreciable a nivel dorsal y a nivel plantar. En algunos casos este líquido puede filtrarse hacia los tendones flexores manifestando un halo hipoecoico en los mismos que se asemeja a la imagen característica de una tenosinovitis con distensión de la vaina tendinosa (Figura 10).
- Bursitis de la grasa plantar. En relación con el hallazgo anterior, algunos casos de desgarros de la placa plantar pueden acompañarse también de un infiltrado hipoecoico en la grasa plantar adyacente. Esto puede ser un defecto primario del exceso de compresión sobre dicha grasa (compresión que también forma parte de la etiología de lesión compresiva de la placa) o bien el resultado de un infiltrado de líquido sinovial por extravasación de la rotura capsular como se ha comentado anteriormente. Es frecuente en estos casos advertir la presencia de un doppler positivo (Figura 11).
- Entesofitos ecogénicos en la falange proximal. En estadios avanzados es común la presencia de una marcada irregularidad de la cortical plantar de la base de la falange proximal, así como la presencia de entesofitos asociados a desgarros de la placa, como sucede en el caso de otros ligamentos donde la tracción puede provocar avulsiones del tejido óseo(43) (Figura 12).



Conclusiones
A modo de conclusión de la presente revisión, vamos a abordar un debate clásico en nuestra disciplina sobre qué fuerzas predominan en las lesiones de la placa plantar. Como hemos visto, la placa es un tejido ultraespecializado y de su disposición anatómica y su composición histológica podemos deducir que está preparada para soportar tanto fuerzas compresivas como tensiles. El cómo o cuánto predominan unas u otras dependerá probablemente de las características de cada paciente.
Los argumentos a favor del predominio de fuerzas compresivas se basan en que el factor etiológico más claramente establecido en la literatura científica es la presencia de un segundo metatarsiano largo o un primer metatarsiano corto. En ambos supuestos, el exceso de protusión metatarsal o la insuficiencia del primer radio aumentan las fuerzas compresivas sobre la cabeza del segundo metatarsiano. Esto a su vez se corresponde con un patrón habitual de lesión que observamos en ecografía: lesiones focales en la porción central profunda (midsubstance) de la placa en su margen lateral, donde el cóndilo metatarsal comprime con mayor fuerza.
Sin embargo, en otro grupo diferenciado de pacientes observamos cómo las lesiones tienden a ser más distales, en la zona puramente ligamentosa de la placa y asociadas a irregularidades de la cortical de la falange e incluso lesiones por avulsión ósea y entesofitos, lo que sugiere un mecanismo de lesión por tracción y, por lo tanto, de predominio tensil. Además, en muchos pacientes la instauración de una ferulización con flexión plantar del dedo mediante vendajes de corbatín o dispositivos diseñados para tal fin, neutralizando las fuerzas dorsiflexoras, se traduce en un alivio sintomático muy significativo.
Por otra parte, un factor poco estudiado en esta y otras patologías es la pérdida de competencia de la grasa plantar para absorber y disipar las fuerzas compresivas en actividades de carga. Esto podría explicar por qué determinadas lesiones en la planta del pie tienen características demográficas similares en su edad de aparición que coincide con el momento en que la grasa plantar va sufriendo un deterioro significativo tanto a nivel cuantitativo como a nivel cualitativo, aumentando así las fuerzas compresivas sobre tejidos internos y predisponiendo a la lesión de estos.
Con toda seguridad, tanto las fuerzas tensiles como las fuerzas compresivas contribuyen en diferente proporción según cada paciente en base a sus características anatómicas y su actividad de la que podemos deducir si el mecanismo lesional es más acusado en 2.º o en 3.er rocker. Es deber del clínico establecer el predominio de unas u otras para determinar el diagnóstico en base a la exploración clínica y la anamnesis si bien, en el momento actual, con la accesibilidad de pruebas de imagen como la ecografía, es altamente recomendable establecer el grado de lesión y su pronóstico para decidir cuál es el tratamiento más adecuado en cada caso.
Bibliografía
- Deland JT, Lee KT, Sobel M, Dicarlo EF. Anatomy of the Plantar Plate and Its Attachments in the Lesser Metatarsal Phalangeal Joint. Foot Ankle Int. 1995;16(8):480-6. DOI: 10.1177/107110079501600804.
- Johnston RB, Daniels T, Smith J. The Plantar Plate of the Lesser Toes: An Anatomical Study in Human Cadavers. Foot Ankle Int. 1994;15(5):276-82. DOI: 10.1177/107110079401500508.
- Hatch DJ. Anatomy: Plantar Plate. Clin Podiatr Med Surg. 2022;39(3):411-9. DOI: 10.1016/j.cpm.2022.02.004.
- Gregg J, Marks P, Silberstein M, Schneider T, Kerr J. Histologic anatomy of the lesser metatarsophalangeal joint plantar plate. Surg Radiol Anat. 2007;29(2):141-7. DOI: 10.1007/s00276-007-0188-2.
- Mohana-Borges AVR, Theumann NH, Pfirrmann CWA, Chung CB, Resnick DL, Trudell DJ. Lesser Metatarsophalangeal Joints: Standard MR Imaging, MR Arthrography, and MR Bursography—Initial Results in 48 Cadaveric Joints. Radiology. 2003;227(1):175-82. DOI: 10.1148/radiol.2271020283.
- Kelikian AS, Sarrafian SK. Sarrafian’s anatomy of the foot and ankle?: descriptive, topographical, functional. 3ª ed. Wolters Kluwer Health/Lippincott Williams & Wilkins (ed); 2011. p. 759.
- Nery C, Baumfeld D, Umans H, Yamada AF. MR Imaging of the Plantar Plate. Magn Reson Imaging Clin N Am. 2017;25(1):127-44. DOI: 10.1016/j.mric.2016.08.007.
- Finney FT, McPheters A, Singer NV, Scott JC, Jepsen KJ, Holmes JR, et al. Microvasculature of the Plantar Plate Using Nano–Computed Tomography. Foot Ankle Int. 2019;40(4):457-64. DOI: 10.1177/1071100718816292.
- Park JV, Finney FT, Singer NV, Saunders NE, Walley KC, Holmes JR, et al. Proximal Plantar Plate of Lesser Toe Metatarsophalangeal Joint Vascular Supply. Foot Ankle Int. 2023;44(1):75-80. DOI: 10.1177/10711007221140043.
- Viladot Voegeli A, Gasch Blasi J. La placa plantar. Rev Pie Tobillo. 2015;29(1):2-10. DOI: 10.1016/S1697-2198(16)30002-7.
- Kirby KA. Biomecánica del pie y la extremidad inferior V: Artículos de Precisión Intricast. 2014-2018. Smith JJ (ed.). Payson (Arizona): Precision Intricast Inc; 2019. p. 1-157.
- Pauwels F. Biomechanics of the Locomotor Apparatus. Berlin, Heidelberg: Springer Berlin Heidelberg; 1980.
- Barg A, Courville XF, Nickisch F, Bachus KN, Saltzman CL. Role of collateral ligaments in metatarsophalangeal stability: A cadaver study. Foot Ankle Int. 2012;33(10):877-82. DOI: 10.3113/FAI.2012.0877.
- Bhatia D, Myerson MS, Curtis MJ, Cunningham BW, Jinnah RH. Anatomical restraints to dislocation of the second metatarsophalangeal joint and assessment of a repair technique. J Bone Joint Surg. 1994;76(9):1371-5. DOI: 10.2106/00004623-199409000-00012.
- Suero EM, Meyers KN, Bohne WHO. Stability of the metatarsophalangeal joint of the lesser toes: A cadaveric study. J Orthop Res. 2012;30(12):1995-8. DOI: 10.1002/jor.22173.
- Maas NMG, van der Grinten M, Bramer WM, Kleinrensink GJ. Metatarsophalangeal joint stability: A systematic review on the plantar plate of the lesser toes. J Foot Ankle Res. 2016;9:32. DOI: 10.1186/s13047-016-0165-2.
- Umans H, Srinivasan R, Elsinger E, Wilde GE. MRI of lesser metatarsophalangeal joint plantar plate tears and associated adjacent interspace lesions. Skeletal Radiol. 2014;43(10):1361-8. DOI: 10.1007/s00256-014-1920-8.
- Nery C, Coughlin MJ, Baumfeld D, Mann TS. Lesser metatarsophalangeal joint instability: Prospective evaluation and repair of plantar plate and capsular insufficiency. Foot Ankle Int. 2012;33(4):301-11. DOI: 10.3113/FAI.2012.0301.
- Linklater JM, Bird SJ. Imaging of Lesser Metatarsophalangeal Joint Plantar Plate Degeneration, Tear, and Repair. Semin Musculoskelet Radiol. 2016;20(2):192-204. DOI: 10.1055/s-0036-1581115.
- Klein EE, Weil L, Weil LS, Knight J. The Underlying Osseous Deformity in Plantar Plate Tears: A Radiographic Analysis. Foot Ankle Spec. 2013;6(2):108-18. DOI: 10.1177/1938640012463060.
- Weil L, Fleischer AE, Klein EE, Ahmad M, Shah S, Catena F, et al. Association of Abnormal Metatarsal Parabola with Second Metatarsophalangeal Joint Plantar Plate Pathology. Foot Ankle Int. 2017;38(3):289-97. DOI: 10.1177/1071100716674671.
- Mann TS, Nery C, Baumfeld D, Fernandes EA. Is second metatarsal protrusion related to metatarsophalangeal plantar plate rupture? Am J Roentg. 2021;216(1):132-40. DOI: 10.2214/AJR.19.22563.
- Ito E, Shima H, Togei K, Hirai Y, Tsujinaka S, Yasuda T, et al. Dislocations of the second and third metatarsophalangeal joints after local steroid injection in patients with refractory metatarsalgia: A case report. SAGE Open Med Case Rep. 2021;9:2050313X211046744. DOI: 10.1177/2050313X211046744.
- Mann RA, Mizel MS. Monarticular Nontraumatic Synovitis of the Metatarsophalangeal Joint: A New Diagnosis? Foot Ankle. 1985;6(1):18-21. DOI: 10.1177/107110078500600104.
- Yu GV, Judge MS, Hudson JR, Seidelmann FE. Predislocation Syndrome Progressive Subluxation/Dislocation of the Lesser Metatarsophalangeal Joint. JAPMA. 2002;92(4):182-99.
- Butterworth ML, Block AJ. Update on Fibrocartilaginous Disease Clinical Examination. Clin Podiatr Med Surg. 2022;39(3):371-92. DOI: 10.1016/j.cpm.2022.03.002.
- Dalmau-Pastor M, Fargues B, Alcolea E, Martínez-Franco N, Ruiz-Escobar P, Vega J, et al. Extensor apparatus of the lesser toes: Anatomy with clinical implications - Topical review. Foot Ankle Int. 2014;35(10):957-69. DOI: 10.1177/1071100714546189.
- Doty JF, Coughlin MJ, Weil L, Nery C. Etiology and management of lesser toe metatarsophalangeal joint instability. Foot Ankle Clin. 2014;19(3):385-405. DOI: 10.1016/j.fcl.2014.06.013.
- Nery C, Coughlin M, Baumfeld D, Raduan F, Mann TS, Catena F. How to classify plantar plate injuries: parameters from history and physical examination. Rev Bras Ortop (English Edition). 2015;50(6):720-8. DOI: 10.1016/j.rboe.2015.10.009.
- Nery C, Umans H, Baumfeld D. Etiology, Clinical Assessment, and Surgical Repair of Plantar Plate Tears. Semin Musculoskelet Radiol. 2016;20(2):205-13. DOI: 10.1055/s-0036-1581114.
- Sconfienza LM, Albano D, Allen G, Bazzocchi A, Bignotti B, Chianca V, et al. Clinical indications for musculoskeletal ultrasound updated in 2017 by European Society of Musculoskeletal Radiology (ESSR) consensus. Eur Radiol. 2018;28(12):5338-51. DOI: 10.1007/s00330-018-5474-3.
- Albright RH, Brooks BM, Chingre M, Klein EE, Weil LS, Fleischer AE. Diagnostic accuracy of magnetic resonance imaging (MRI) versus dynamic ultrasound for plantar plate injuries: A systematic review and meta-analysis. Eur J Radiol. 2022;152:110315. DOI: 10.1016/j.ejrad.2022.110315.
- Dinoá V, von Ranke F, Costa F, Marchiori E. Evaluation of lesser metatarsophalangeal joint plantar plate tears with contrast-enhanced and fat-suppressed MRI. Skeletal Radiol. 2016;45(5):635-44. DOI: 10.1007/s00256-016-2349-z.
- Hulstaert T, Shahabpour M, Provyn S, Lenchik L, Simons P, Vanheste R, et al. Forefoot Pain in the Lesser Toes: Anatomical Considerations and Magnetic Resonance Imaging Findings. Can Assoc Radiol J. 2019;70(4):408-15. DOI: 10.1016/j.carj.2019.06.010.
- Mann TS, Nery CA de S, Baumfeld D, Fernandes E de Á. Degenerative injuries of the metatarsophalangeal plantar plate on magnetic resonance imaging: a new perspective. Einstein (Sao Paulo). 2022;20:eAO6543. DOI: 10.31744/einstein_journal/2022AO6543.
- Reijnierse M, Griffith JF. High-resolution ultrasound and MRI in the evaluation of the forefoot and midfoot. J Ultrason. 2023;23(95):249-69. DOI: 10.15557/JoU.2023.0033.
- McCarthy CL, Thompson G V. Ultrasound findings of plantar plate tears of the lesser metatarsophalangeal joints. Skelet Radiol. 2021;50(8):1513-25. DOI: 10.1007/s00256-020-03708-1.
- Carlson RM, Dux K, Stuck RM. Ultrasound Imaging for Diagnosis of Plantar Plate Ruptures of the Lesser Metatarsophalangeal Joints: A Retrospective Case Series. J Foot Ankle Surg. 2013;52(6):786-8. DOI: 10.1053/j.jfas.2013.05.009.
- Stone M, Eyler W, Rhodenizer J, Van Holsbeeck M. Accuracy of sonography in plantar plate tears in cadavers. J Ultrasound Med. 2017;36(7):1355-61. DOI: 10.7863/ultra.16.06067.
- Yamada AF, Crema MD, Nery C, Baumfeld D, Mann TS, Skaf AY, et al. Second and third metatarsophalangeal plantar plate tears: Diagnostic performance of direct and indirect MRI features using surgical findings as the reference standard. Am J Roentgen. 2017;209(2):W100-8. DOI: 10.2214/AJR.16.17276.
- Feuerstein CA, Weil L, Weil LS, Klein EE, Fleischer A, Argerakis NG. Static Versus Dynamic Musculoskeletal Ultrasound for Detection of Plantar Plate Pathology. Foot Ankle Spec. 2014;7(4):259-65. DOI: 10.1177/1938640014537300.
- Donegan RJ, Stauffer A, Heaslet M, Poliskie M. Comparing Magnetic Resonance Imaging and High-Resolution Dynamic Ultrasonography for Diagnosis of Plantar Plate Pathology: A Case Series. J Foot Ankle Surg. 2017;56(2):371-4. DOI: 10.1053/j.jfas.2016.11.009.
- Hodes A, Umans H. Metatarsalgia. Radiol Clinics. 2018;56(6):877-92. DOI: 10.1016/j.rcl.2018.06.004.