DOI: http://dx.doi.org/10.20986/revesppod.2023.1650/2022
ORIGINAL
Influencia del tratamiento quirúrgico para el hallux abductus valgus en la movilidad del primer radio
Influence of surgical treatment of hallux abducto-valgus on first ray mobility
M.ª Soledad Díaz Álvarez, Pedro Montaño Jiménez y Pedro V. Munuera-Martínez
Departamento de Podología. Universidad de Sevilla, España
Resumen
Objetivo: El objetivo principal de este trabajo es determinar la variación de movilidad pre y postquirúrgica del primer radio.
Pacientes y métodos: El diseño corresponde a un estudio prospectivo de series de casos en pacientes sometidos a cirugía de hallux valgus. Se valoró en 13 pies la movilidad del primer radio con el medidor del primer radio, la flexo-extensión de la primera articulación metatarsofalángica, el ángulo de Clarke y el “Arch Index” en pedigrafías, los ángulos hallux valgus e intermetatarsal I-II en radiografías dorsoplantares en carga, y la postura general del pie mediante el “Foot Posture Index” antes y después de ser sometidos a cirugía de hallux valgus. Todo ello con un periodo de seguimiento de 6 meses.
Resultados: El rango total de movilidad del primer radio pasó de 11.74 ± 1.88 mm a 6.72 ± 2.20 mm; y el de la primera articulación metatarsofalángica pasó de 79.62° ± 22.33° a 48.69° ± 18.69° tras la cirugía. Los ángulos radiográficos de hallux valgus y ángulo inter-metatarsal disminuyeron una media de 19.07° ± 8.20° y 7.23° ± 2.97°, respectivamente. El ángulo de Clarke cambió de 41.31° ± 10.79° a 38.31° ± 11.00°. El “Arch Index” cambió de 0.24 ± 0.06 a 0.25 ± 0.05. Y el “Foot Posture Index” pasó de 6.70 ± 3.33 de media antes de la cirugía a 5.46 ± 3.86 tras la misma.
Conclusión: En los participantes incluidos en este estudio se observó una disminución generalizada de todas las variables examinadas tras la cirugía, a excepción de los parámetros valorados en las pedigrafías, que no llegaron a presentar diferencias relevantes.
Palabras clave: Hallux valgus, primer radio, rango de movilidad, cirugía.
Abstract
Objectives: The main aim of this work is to determine the variation of first ray mobility before and after surgery.
Patients and methods: The design corresponds to a prospective case series of patients operated of hallux valgus. A total of 13 feet have been included in this study. Measurements of the first ray mobility were obtained using the first ray mobility measurer. Furthermore, we assess the flexo-extension of the first metatarsophalangeal joint. The Clarke’s angle and the Arch Index were evalued on weightbearing footprints. The hallux valgus angle and intermetatarsal I-II angle were made on weightbearing dorsal-plantar projection radiographs. And finally, the general posture of the foot was quantified using the Foot Posture Index. All this with pre and post measurements of hallux valgus surgery and with a follow-up period of 6 months.
Results: The total range of motion of the first ray decreased from 11.74 ± 1.88 mm to 6.72 ± 2.20 mm; and the range of motion of the first metatarsophalangeal joint underwent from 79.62° ± 22.33° to 48.69° ± 18.69° after surgery. The hallux valgus angle and inter-metatarsal I-II angle decreased by a mean of 19.07° ± 8.20° and 7.23° ± 2.97°, respectively. The Clarke’s angle changed from 41.31° ± 10.79° to 38.31° ± 11.00°. The Arch Index changed from 0.24 ± 0.06 to 0.25 ± 0.05. And the Foot Posture Index went from 6.70 ± 3.33 before surgery to 5.46 ± 3.86 after it.
Conclusion: In the participants included in this study, a generalized decrease was observed in all the examined variables after surgery, except for the parameters assessed in the pedigraphs, which did not present relevant differences.
Keywords: Hallux valgus, first ray, range of motion, surgery.
Recibido: 17-11-2022
Aceptado: 13-05-2023
Correspondencia: M.ª Soledad Díaz Álvarez
msdiaz.podologia@gmail.com
Introducción
El hallux abductus valgus (HAV) es una deformidad caracterizada por una desviación lateral del primer dedo o hallux y una desviación medial del primer metatarsiano1. Algunos estudios asocian esta deformidad a un aumento de movilidad del primer radio2-4. Sin embargo, no hay consenso respecto al estudio de la movilidad de este5, ya que este rango de movimiento es difícil de cuantificar por el número de articulaciones que forman parte de él6.
Tras un proceso quirúrgico para la corrección del HAV, se espera que la movilidad del primer radio varíe y este se vuelva más estable, para evitar así un nuevo desarrollo de la deformidad. Es por ello que en la elección del tratamiento quirúrgico para el HAV se debe valorar la movilidad que presenta el primer radio, ya que algunas de las técnicas quirúrgicas descritas permiten la corrección en varios planos7, por lo que unos procedimientos pueden afectar a dicha movilidad más que otros.
Pero a pesar de ello, son escasos los estudios con nivel de evidencia que valoran el efecto de la cirugía de HAV en la movilidad del primer radio. Por todo ello, los objetivos principales de este trabajo son: cuantificar la dorsiflexión y plantarflexión del primer radio pre y postquirúrgicas con el medidor del primer radio y comprobar la variación de movilidad de la primera articulación metatarso-falángica (1.ª AMTF) tras la cirugía de HAV. Los objetivos secundarios son: determinar si existen variaciones de la huella plantar después de la intervención de HAV, evaluar los ángulos radiológicos más relevantes para establecer diferencias pre y postquirúrgicas, y valorar la evolución de la postura general del pie tras la cirugía.
Pacientes y métodos
Diseño del estudio
El estudio pretende determinar las diferencias que existen en el pie y, sobre todo, en el primer radio 6 meses después de ser sometido a una intervención quirúrgica para la corrección de la deformidad de HAV. Por ello, el diseño de este trabajo corresponde a un estudio cuasi-experimental no controlado o estudio antes-después8,9.
Participantes
La muestra global de este trabajo está compuesta por 13 pies pertenecientes a 11 sujetos, todos ellos mujeres, seleccionados en el orden que acudieron a consulta para la corrección de la deformidad HAV en un periodo de tiempo comprendido entre enero de 2020 y diciembre de 2021.
Los criterios de inclusión fueron: sujetos adultos de más de 20 años de edad10,11, con presencia de deformidad HAV de leve a severa12,13, que requerían tratamiento quirúrgico para la deformidad de HAV. Los criterios de exclusión fueron: haber sido sometido a una cirugía previa para la corrección del HAV independientemente de la técnica empleada; precisar la realización de procedimientos radicales como artrodesis de cualquiera de las articulaciones que forman parte del primer radio; presentar evidencia radiológica significativa de enfermedad osteoarticular degenerativa o desequilibrios neuromusculares.
Medidas y método de realización
Las mediciones realizadas en este estudio son diversas y se realizaron con diferentes dispositivos.
a) Mediciones realizadas sobre el paciente: son 3 mediciones realizadas a tiempo real antes y 6 meses después de la cirugía para la corrección del HAV: en primer lugar se cuantificó la movilidad de la 1.ª AMTF con un goniómetro manual de dos ramas (Figura 1), que resulta de la suma de la flexión y extensión de esta articulación. Se realizó con el paciente en decúbito supino y el pie en posición relajada y la rodilla en extensión. Para cuantificar la extensión de la 1.ª AMTF, desde la posición neutra, se llevó al dedo hasta su máxima flexión dorsal junto con la rama distal del goniómetro. Y para cuantificar la flexión, se procedió de igual forma, llevando al dedo hasta su máxima flexión plantar14,15.

Figura 1. Medición de la extensión de la 1.ª AMTF en descarga con goniómetro.
A continuación, se midió la movilidad del primer radio; se realizó con el dispositivo medidor del primer radio4 (Figura 2). La maniobra de exploración es la descrita por Morton16 con el instrumento de medida correctamente posicionado: consiste en mover la cabeza del 1er metatarsiano hacia arriba, hasta su máximo recorrido en dorsiflexión y posteriormente hacia abajo, hasta su máximo recorrido en plantarflexión. Se realizaron estas mediciones 3 veces en cada sujeto para utilizar la media de las 3 en el análisis estadístico.
Por último, se realizó el “Foot Posture Index” (FPI) de su denominación en inglés17, para valorar posibles cambios en la postura general del pie tras la intervención. Esto se realizó con ayuda de un podoscopio, ya que de esta forma se consigue elevar los pies del paciente del plano del suelo para tener una visión más cercana del mismo.

Figura 2. Nuevo instrumento de medición de la movilidad del primer radio.
b) Mediciones radiográficas: Estas medidas son las realizadas en las radiografías dorsoplantares en carga prequirúrgicas y postquirúrgicas a los 6 meses.
El aparato de rayos utilizado es una unidad portátil de rayos X-Mind AC® con colimador. Los casettes utilizados han sido Kodak X-Omatic® de 18 x 24 cm con pantalla de intensificación regular y película de color azul, escogidos de este tamaño porque permiten la realización de una proyección dorsoplantar en carga del pie. Cada radiografía ha sido previamente digitalizada utilizando el escáner Epson Expression 1680 Pro®, con capacidad para explorar imágenes en films positivos. Una vez se obtiene la imagen radiográfica digital, se realizan las mediciones con el software AutoCAD® 2022 (Autodesk Inc, San Rafael, California, EE. UU.).
Como se observa en la Figura 3, los ángulos medidos en este estudio han sido: el ángulo hallux valgus o ángulo metatarso-falángico del primer dedo (AHV) y el ángulo intermetatarsal entre primer y segundo metatarsiano (AIM). Ambos ángulos han sido escogidos por ser los más empleados y relevantes para la valoración de la deformidad HAV.
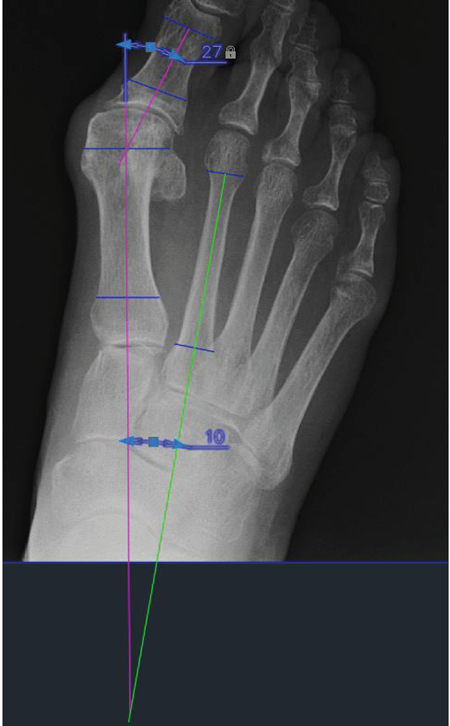
Figura 3. Nuevo instrumento de medición de la movilidad del primer radio.
c) Mediciones realizadas sobre pedigrafías: estas últimas medidas se efectúan sobre la pedigrafía en estática, realizada al paciente de forma pre y postquirúrgica, utilizando para ello un pedígrafo en forma de libro. Las pedigrafías obtenidas en papel fueron previamente digitalizadas utilizando el escáner HP OfficeJet Pro 8022®. Las medidas realizadas en las pedigrafías con el software AutoCAD® 2022 son: el ángulo de Clarke (AC) y el “Arch Index” (AI), como se muestra en la Figura 4. Estos dos parámetros han sido elegidos por ser una de las mediciones más utilizadas para el examen de la huella plantar y por ser un método validado y fiable de valoración del área de la misma18, respectivamente.
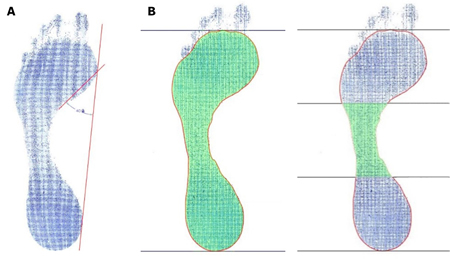
Figura 4. Medición del ángulo de Clarke (A) y del “Arch Index” (B) seis meses después de la cirugía de HAV.
Análisis de datos
El análisis estadístico de los datos se llevó a cabo mediante el
software SPSS Statistics® versión 25.0 (IBM Corporation, New Orchard Road, Armonk, Nueva York 10504), para Windows®.
Para el análisis descriptivo se han calculado la frecuencia absoluta (N), la frecuencia relativa (%), los valores medios, la desviación típica (DT) y los valores mínimos y máximos. Para el análisis inferencial se ha tenido en cuenta un nivel de confianza del 95 %, por lo que el p valor experimental se ha comparado con un nivel de significación del 5 %.
Para conocer el tipo de prueba más adecuada a emplear según sea el comportamiento de los datos, se realizó el test de Shapiro-Wilk. Cuando se cumplieron los criterios de normalidad, se llevaron a cabo pruebas paramétricas, como es la prueba t de Student, para descubrir si las diferencias pre y postquirúrgicas eran estadísticamente significativas. Cuando no se cumplieron estos criterios, se realizaron pruebas no paramétricas, como es la prueba de Wilcoxon de los rangos con signo. A continuación, para conocer la magnitud de las diferencias encontradas estadísticamente, se calculó el tamaño del efecto. En el caso de las pruebas paramétricas se obtuvo a partir de la “d” de Cohen, y en el caso de las pruebas no paramétricas a partir de la “r” de Rosenthal.
Por último, se ha realizado un análisis correlacional para indicar la intensidad y tendencia en la relación entre dos variables cuantitativas. En el caso de que las variables con distribución normal, se utilizó el coeficiente de correlación de Pearson.
Resultados
La muestra para este estudio (Tabla I) se compone de 13 pies, de los cuales 7 son derechos y 6 izquierdos, pertenecientes a 11 sujetos. Todos ellos son mujeres de edades comprendidas entre los 55 y los 78 años (media 66.85 ± 6.09 años). Se realizaron un total de 13 procedimientos quirúrgicos para la corrección de la deformidad HAV, mediante 3 tipos de técnicas de osteotomía distintas: 5 con la osteotomía de Austin-Chevron original (38.5 %), 4 con la osteotomía de Austin-Chevron con modificación de Johnson (30.8 %) y 4 con la osteotomía de Scarf corto (30.8 %).

El análisis descriptivo de los 13 pies que componen la muestra se expone en la Tabla II. La flexión y extensión de la 1.ª AMTF y los ángulos, se expresan en grados. El resto de variables en milímetros, excepto el FPI y el AI, cuyo resultado es un número entero y decimal, respectivamente.
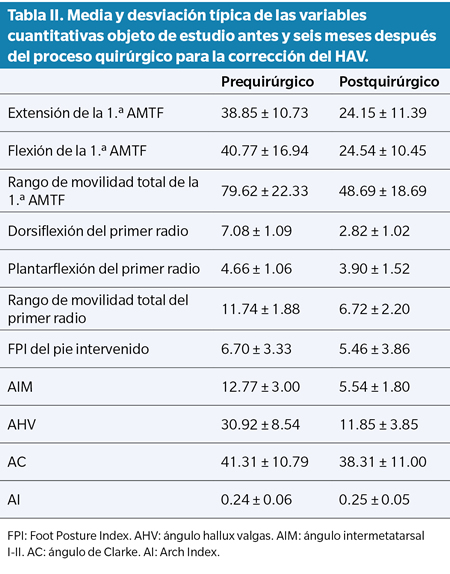
Se compararon todas las variables en el momento pre y postquirúrgico y la diferencia fue estadísticamente significativa en todas ellas excepto para la plantarflexión del primer radio (p = 0.088), el AC (p = 0.161) y el AI (p = 0.398). El tamaño del efecto fue grade (d > 0.80) para todos los pares de variables que presentaron diferencias significativas, excepto para el FPI pre y postquirúrgico, que presentó un tamaño del efecto pequeño (d = 0.34).
Además, se examinaron las relaciones entre las distintas variables. Algunas de las relaciones halladas han sido: una relación directa y moderada entre la dosiflexión del primer radio y la extensión de la 1.ª AMTF en el postquirúrgico; una fuerte relación inversa entre el AC y el AI, tanto en el pre como en el postquirúrgico; una relación directa y moderada entre el AC y la plantarflexión del primer radio en el postquirúrgico; relaciones aceptables y directas entre los dos ángulos radiológicos examinados, tanto en el momento pre como en el postquirúrgico; y una fuerte relación directa entre los valores del FPI pre y postquirúrgico.
Discusión
El presente estudio trataba de demostrar que la cirugía para la corrección del HAV modifica la movilidad del primer radio. Los resultados obtenidos revelan que, para los participantes de este estudio, los valores de movilidad del primer radio cambiaron, presentando una disminución generalizada. Así pues, la dorsiflexión pasó de 7.08 ± 1.09 mm antes de la cirugía a 2.82 ± 1.02 mm tras la misma; y la plantarflexión presentó una menor reducción, pasando de 4.66 ± 1.06 mm a 3.90 ± 1.52 mm tras la cirugía.
Además, la distribución de la movilidad del primer radio tras la cirugía fue diferente a la situación prequirúrgica, puesto que antes de la cirugía la dorsiflexión era mayor que la plantarflexión, lo cual se relaciona con una función inadecuada del primer radio. Esto se debe a la falta de plantarflexión que provoca una falta de estabilización del primer radio en el momento propulsivo de la marcha14. Después de la cirugía la movilidad del primer radio cambió, siendo mayor el movimiento de plantarflexión, o bien, siendo más similares los valores de dorsiflexión y plantarflexión. Estos resultados son similares a los reportados por algunos autores como Coughlin y cols.19, Galli y cols.20 y Kim y cols.21, que cuantificaron la movilidad del primer radio con un dispositivo mecánico tipo Kalue2. En cambio, otros autores que reportan una disminución significativa de la dorsiflexión del primer radio22,23 examinaron este cambio mediante ángulos realizados en radiografías laterales en carga.
En cuanto a la movilidad de la 1.ª AMTF, en este estudio se ha observado una disminución significativa en el rango de movilidad total de dicha articulación. De este modo, la extensión pasó de 38.85° ± 10.73° a 24.15° ± 11.39°; y la flexión pasó de 40.77° ± 16.94° a 24.54° ± 10.45° tras la cirugía. Estos resultados son similares a los obtenidos por otros autores que emplearon el goniómetro manual de dos ramas para medir la movilidad de la 1.ª AMTF23,24, aunque el tiempo de seguimiento empleado en estos estudios fue de 12 y 60 meses, a diferencia del presente estudio donde la revisión postquirúrgica se ha realizado a los 6 meses. Por el contrario, Frigg y cols.15 reportaron valores mayores de flexión y extensión de la 1.ª AMTF tras la cirugía de HAV con dos técnicas quirúrgicas diferentes.
En lo que a la huella plantar se refiere, los resultados de este estudio no mostraron diferencias significativas en los parámetros examinados. El AC pasó de 41.31° ± 10.79° en el prequirúrgico a 38.31° ± 11.00° tras la cirugía, disminuyendo tan solo 3° de media. Y el AI pasó de 0.24 ± 0.06 a 0.25 ± 0.05, en total una centésima de diferencia. Pese a que en la literatura científica no se han encontrado estudios en los que se valore la huella plantar de sujetos adultos con o sin deformidad HAV empleando pedigrafías, cabe destacar el estudio de Henry y Waugh25. Estos autores compararon pedigrafías antes y después de la realización de una cirugía de HAV, aunque solo realizaron una comparación clínica visual, observando los posibles cambios postquirúrgicos en la distribución de la presión plantar.
Respecto a los ángulos radiológicos, los resultados obtenidos mostraron diferencias significativas en ambos ángulos pre y postquirúrgicos. Dado que el AHV pasó de 30.92° ± 8.54° a 11.85° ± 3.85° y el AIM pasó de 12.77° ± 3.00° a 5.54° ± 1.80° tras la cirugía de HAV. Estos datos son similares a los reportados por otros autores que emplearon un periodo de seguimiento mayor19,23,26-28. Cabe destacar de nuevo a Coughlin y cols.19 por relacionar la variación de estos ángulos con la dorsiflexión del primer radio, aunque solo encontraron una correlación débil entre estas variables, en consonancia con los resultados del presente estudio.
Por último, en relación con la variación en la postura general del pie, los resultados de este estudio mostraron diferencias significativas entre los valores del FPI antes y después de la cirugía. Sin embargo, la variación media del FPI no fue muy elevada (1.23 ± 2.0 puntos en la escala total). Por lo tanto, podemos considerar una reducción del FPI tras la corrección de la deformidad HAV. Son escasos los estudios con nivel de evidencia que hacen referencia a la variación en la postura del pie antes y después de la realización de una cirugía osteoarticular. No obstante, Schaarup y cols.29 obtuvieron una ligera disminución del FPI tras el tratamiento quirúrgico para la rotura completa de la fascia plantar, mientras que Levinger y cols.30 no obtuvieron diferencias significativas en el FPI 12 meses después de realizar un remplazo de rodilla mediante la colocación de una prótesis total.
Consideramos que este estudio tiene ciertas limitaciones, como por ejemplo no haber comprobado la fiabilidad intraobservador, lo cual puede cuestionar la reproducibilidad de las mediciones con los métodos utilizados. Además, tampoco contamos con un grupo control sometido a otro tipo de tratamiento para la corrección del HAV como pueden ser las técnicas de artrodesis, o bien, que sea tratado con métodos conservadores.
En futuras investigaciones sería oportuno contrastar los resultados tras la realización de la cirugía para la corrección del HAV en diferentes tiempos, para valorar la evolución de la corrección quirúrgica realizada. También se podrían clasificar los resultados según la técnica quirúrgica. Además, se podría valorar el pie contralateral en aquellos casos en los que la cirugía se realice de forma unilateral.
En conclusión, en este estudio se ha observado una disminución generalizada de la movilidad del primer radio, sobre todo de la dorsiflexión, tras la cirugía para la corrección de la deformidad HAV. El movimiento de flexo-extensión de la 1.ª AMTF presentó también una disminución generalizada. Además, en los participantes de este estudio la extensión de esta articulación y la dorsiflexión del primer radio mostraron relación en el postquirúrgico. Las variaciones en la huella plantar no fueron significativas a los 6 meses de la intervención para la corrección del HAV. Este estudio ha mostrado una disminución significativa y simultánea del AHV y del AIM tras la cirugía. En los participantes incluidos en este estudio se produjeron cambios significativos en el FPI del pie intervenido, presentando mayor pronación antes de la intervención que 6 meses después de la misma.
Declaración ética
El presente estudio obtuvo un dictamen favorable por parte del Comité de Ética de la Investigación de la Universidad de Sevilla. Igualmente, se obtuvo autorización del Área Clínica de Podología de la Universidad de Sevilla.
Conflicto de intereses
No hay conflicto de intereses por parte de los autores.
Financiación
Ninguna.
Bibliografía
- Heineman N, Liu G, Pacicco T, Dessouky R, Wukich D, Chhabra A. Clinical and imaging assessment and treatment of hallux valgus. Acta Radiol. 2020;61(1):56-66. DOI: 10.1177/0284185119847675.
- Klaue K, Hansen S, Masquelet A. Clinical, quantitative assessment of first tarsometatarsal mobility in the sagittal plane and its relation to hallux valgus deformity. Foot Ankle Int. 1994;15(1):9-13. DOI: 10.1177/107110079401500103.
- Faber F, Mulder P, Verhaar J. Role of First Ray Hypermobility in the Outcome of the Hohmann and the Lapidus Procedure: A Prospective, Randomized Trial Involving One Hundred and One Feet. J Bone Joint Surg Am. 2004;86(3):486-95. DOI: 10.2106/00004623-200403000-00005.
- Munuera-Martínez PV, Távara-Vidalón P, Monge-Vera M, Sáez-Díaz A, Lafuente-Sotillos G. The validity and reliability of a new simple instrument for the measurement of first ray mobility. Sensors (Basel). 2020;20(8):2207. DOI: 10.3390/s20082207.
- Roukis TS, Landsman AS. Hypermobility of the first ray: A critical review of the literature. J Foot Ankle Surg. 2003;42(6):377-90. DOI: 10.1053/j.jfas.2003.09.010.
- Tavara-Vidalón SP, Monge-Vera M, Lafuente-Sotillos G, Domínguez-Maldonado G, Munuera-Martínez PV. Static Range of Motion of the First Metatarsal in the Sagittal and Frontal Planes. J Clin Med. 2018;7(11):456. DOI: 10.3390/jcm7110456.
- Banks A, McGlamry E. McGlamry’s forefoot surgery. 1a Ed. Philadelphia: Lippincott Williams & Wilkins; 2004. p. 265-343.
- Argimon JM, Jiménez J. Métodos de investigación clínica y epidemiológica. 4a Ed. Barcelona: Elsevier; 2013. p. 49-63.
- Royo-Bordonada MA, Damián-Moreno J, Martín-Moreno JM, Pérez-Gómez B, Rodríguez-Artalejo F, Villar Álvarez F, et al. Método epidemiológico. Madrid: ENS - Instituto Salud Carlos III; 2009.
- Sarrafian SK, Kelikian AS. Development of the Foot and Ankle. En: Sarrafian’s anatomy of the foot and ankle: descriptive, topographical, functional. 3a Ed. Philadelphia: Lippincott Williams & Wilkins. Wolters Kluwer Health; 2011. p. 1-38.
- Cicchinelli LD. Juvenile Hallux Abducto Valgus Deformity. En: McGlamry’s Forefoot Surgery. 1a Ed. Philadelphia: Lippincott Williams & Wilkins. Wolters Kluwer Health; 2004. p. 345-58.
- Hecht PJ, Lin TJ. Hallux valgus. Med Clin North Am. 2014;98(2):227-32. DOI: 10.1016/j.mcna.2013.10.007.
- Bali N, Fenton P, Prem H. Disorders of the first ray. Orthop Trauma. 2014;28(1):1-12. DOI: 10.1016/j.mporth.2013.12.003.
- Munuera-Martínez PV. El primer radio: biomecánica y ortopodología. Zaragoza: Exa Editores; 2012. p. 15-72.
- Frigg A, Zaugg S, Maquieira G, Pellegrino A. Stiffness and Range of Motion After Minimally Invasive Chevron-Akin and Open Scarf-Akin Procedures. Foot Ankle Int. 2019;40(5):515-25. DOI: 10.1177/1071100718818577.
- Morton DJ. Hypermobility of the First Metatarsal Bone: the interlinking factor between metatarsalgia and longitudinal arch strains. J Bone Joint Surg Am. 1928;10(2):187-96.
- Redmond AC, Crosbie J, Ouvrier RA. Development and validation of a novel rating system for scoring standing foot posture: The Foot Posture Index. Clin Biomech. 2006;21(1):89-98. DOI: 10.1016/j.clinbiomech.2005.08.002.
- Menz HB, Fotoohabadi MR, Wee E, Spink MJ. Visual categorisation of the arch index: A simplified measure of foot posture in older people. J Foot Ankle Res. 2012;5(1):1-7. DOI: 10.1186/1757-1146-5-10.
- Coughlin MJ, Jones CP, Viladot R, Glanó P, Grebing BR, Kennedy MJ, et al. Hallux Valgus and First Ray Mobility: A Cadaveric Study. Foot Ankle Int. 2004;25(8):537-44. DOI: 10.1177/107110070402500805.
- Galli M, McAlister J, Berlet G, Hyer C. Enhanced Lapidus Arthrodesis: Crossed Screw Technique With Middle Cuneiform Fixation Further Reduces Sagittal Mobility. J Foot Ankle Surg. 2015;54(3):437-40. DOI: 10.1053/j.jfas.2014.10.008.
- Kim JY, Jun SP, Seung KH, Ki WY, Il HS. Mobility changes of the first ray after hallux valgus surgery: Clinical results after proximal metatarsal Chevron osteotomy and distal soft tissue procedure. Foot Ankle Int. 2008;29(5):468-72. DOI: 10.3113/FAI.2008.0468.
- King C, Richey J, Patel S, Collman D. Modified Lapidus Arthrodesis With Crossed Screw Fixation: Early Weightbearing in 136 Patients. J Foot Ankle Surg. 2015;54(1):69-75. DOI: 10.1053/j.jfas.2014.09.034.
- Stith A, Dang D, Griffin M, Flint W, Hirose C, Coughlin M. Rigid Internal Fixation of Proximal Crescentic Metatarsal Osteotomy in Hallux Valgus Correction. Foot Ankle Int. 2019;40(7):778-89. DOI: 10.1177/1071100719842800.
- Severyns M, Carret P, Brunier-Agot L, Debandt M, Odri G, Rouvillain J. Reverdin–Isham procedure for mild or moderate hallux valgus: clinical and radiographic outcomes. Musculoskelet Surg. 2019;103(2):161-6. DOI: 10.1007/s12306-018-0563-7.
- Henry AP, Waugh W, Wood H. The use of footprints in assessing the results of operations for hallux valgus. A comparison of Keller’s operation and arthrodesis. J Bone Joint Surgery Br. 1975;57(4):478-81. DOI: 10.1302/0301-620X.57B4.478.
- Del Vecchio J, Ghioldi ME, Raimondi N. Osteotomía en tejadillo (“Chevron”) con técnica MIS (“Minimally invasive surgery”) del primer metatarsiano. Rev Asoc Argent Ortop y Traumatol. 2017;82(1):19. DOI: 10.15417/633.
- Bock P, Kluger R, Kristen KH, Mittlbock M, Schuh R, Trnka HJ. The Scarf osteotomy with minimally invasive lateral release for treatment of hallux valgus deformity intermediate and long-term results. J Bone Joint Surg Am. 2015;97(15):1238-45. DOI: 10.2106/JBJS.N.00971.
- Kimura T, Kubota M, Suzuki N, Hattori A, Saito M. Weightbearing Computed Tomography and 3-Dimensional Analysis of Mobility Changes of the First Ray After Proximal Oblique Osteotomy for Hallux Valgus. Foot Ankle Int. 2021;42(3):333-9. DOI: 10.1177/1071100720962471.
- Schaarup SO, Burgaard P, Johannsen FE. Surgical Repair of Complete Plantar Fascia Ruptures in High-Demand Power Athletes: An Alternative Treatment Option. J Foot Ankle Surg. 2020;59(1):195-200. DOI: 10.1053/j.jfas.2019.07.018.
- Levinger P, Menz HB, Morrow AD, Bartlett JR, Feller JA, Fotoohabadi MR, et al. Dynamic foot function changes following total knee replacement surgery. Knee. 2012;19(6):880-5. DOI: 10.1016/j.knee.2012.05.002.