doi.org/10.20986/revesppod.2025.1751/2025
CASO CLÍNICO
Osteocondroma en la falange distal de un paciente pediátrico: reporte de caso
Ostechondroma in the distal phalanx of a pediatric patient: a case report
Alberto Rayo Martín1
Rafael Rayo Martín2
Rafael Rayo Rosado2
Sandra Sánchez-Morilla3
Raquel García de la Peña2
Ana M.ª Rayo Pérez2
1Clínica Rayo. Arahal, Sevilla, España
2Departamento de Podología. Universidad de Sevilla, España
3Departamento de Enfermería y Podología. Universidad de Málaga, España
Resumen
El osteocondroma es un tumor benigno de origen cartilaginoso que, aunque frecuente en el esqueleto apendicular, se presenta de manera excepcional en las falanges distales de pacientes pediátricos. Su expresión clínica puede variar desde un hallazgo incidental hasta síntomas como dolor, deformidad local, limitación funcional o infecciones recurrentes, especialmente en zonas expuestas como los dedos del pie. Estas características clínicas, sumadas a su rareza en dichas localizaciones, pueden dificultar el diagnóstico diferencial con otras entidades como exostosis, granulomas o infecciones subungueales, lo que subraya la importancia de un abordaje clínico y radiológico cuidadoso. Se expone el caso de una niña de 3 años con una lesión tumoral distal en el cuarto dedo del pie izquierdo, dolorosa, de evolución prolongada y asociada a episodios repetidos de infección. Tras la evaluación clínica y la realización de estudios de imagen, se procedió a la resección quirúrgica completa mediante técnica de Syme, confirmándose posteriormente el diagnóstico de osteocondroma a través del análisis histopatológico. Este caso ilustra la relevancia de considerar el osteocondroma en diagnósticos diferenciales poco habituales y destaca la eficacia del tratamiento quirúrgico en términos de seguridad, control sintomático y mejora funcional. Además, la intervención temprana favorece la resolución definitiva y previene complicaciones futuras, optimizando la calidad de vida del paciente pediátrico.
Palabras clave: Osteocondroma, pediatría, patología ósea, tumor benigno, tratamiento quirúrgico, pie, dedo, falange distal
Abstract
Osteochondroma is a benign cartilage-derived tumor that, while common in the appendicular skeleton, is exceptionally rare in the distal phalanges of pediatric patients. Its clinical presentation may range from incidental findings to symptoms such as pain, local deformity, functional limitation, or recurrent infections, particularly when it affects exposed regions like the toes. These clinical features, combined with its unusual location, can complicate the differential diagnosis with entities such as exostoses, granulomas, or subungual infections, underscoring the importance of a thorough clinical and radiological assessment. We report the case of a 3-year-old girl presenting with a painful distal tumor in the fourth toe of the left foot, with a long-standing evolution and recurrent infectious episodes. Following comprehensive clinical evaluation and imaging studies, complete surgical excision was performed using Syme’s technique, with subsequent histopathological confirmation of osteochondroma. This case highlights the relevance of considering osteochondroma among less common differential diagnoses and emphasizes the effectiveness of surgical treatment in terms of safety, symptom control, and functional recovery. Moreover, early intervention not only ensures a definitive resolution but also prevents future complications, ultimately improving the patient’s quality of life.
Keywords: Osteochondroma, pediatric, bone pathology, benign tumor, surgical treatment, foot, toe, distal phalanx
Correspondencia
Alberto Rayo Martín
clinicarayo@gmail.com
Recibido: 23-07-2025
Aceptado: 25-09-2025
Introducción
Los osteocondromas son lesiones benignas caracterizadas por una hipertrofia del tejido cartilaginoso. Son tumores benignos muy frecuentes, representando entre el 10 y el 15 % de los tumores osteoarticulares(1,2). Estos tumores cartilaginosos se originan a partir de un fragmento desprendido del cartílago epifisario, lo que determina su localización. Generalmente se desarrollan tras un traumatismo en la zona, aunque también pueden aparecer sin causa aparente(2,3,4).
Suelen presentarse de forma solitaria, aunque también pueden manifestarse en formas múltiples. Han sido descritos en casi todos los huesos del esqueleto, con mayor frecuencia en la región metafisaria de los huesos largos(1,2,5)
Los osteocondromas aparecen con mayor frecuencia antes de los 20 años, y su hallazgo suele ser incidental. Cuando se presentan síntomas, estos incluyen deformidad en la zona afectada, limitación del movimiento y la aparición de una masa palpable. El dolor suele estar relacionado con la compresión de estructuras adyacentes, así como con el roce y fricción contra objetos externos(6,7). El diagnóstico es principalmente clínico, aunque debe confirmarse mediante pruebas de imagen. La radiografía es el método de elección, y los osteocondromas se caracterizan por una protrusión ósea con continuidad medular entre el osteocondroma y el hueso subyacente. También pueden utilizarse otras técnicas de imagen, como la ecografía o la resonancia magnética(5,6,8).
La intervención quirúrgica está indicada en casos con sintomatología dolorosa o cuando se sospecha malignidad, como en lesiones de crecimiento rápido o con engrosamiento significativo de la capa cartilaginosa(3,7,8). Entre las técnicas más utilizadas se encuentra la técnica de Mercado, que permite la resección quirúrgica completa del tumor, incluyendo la capa cartilaginosa y un pequeño fragmento del hueso subyacente. Este tipo de cirugía requiere la exposición completa del tumor, lo que implica un abordaje amplio para una resección segura. A menudo se asocia con dolor postoperatorio moderado a severo debido a la mayor manipulación de tejidos(8,9,10).
El objetivo de este trabajo es presentar, a través de un caso clínico, el abordaje quirúrgico de un osteocondroma en la falange distal en un paciente pediátrico. En este trabajo se empleará de forma unificada el término “osteocondroma” para referirse a la lesión, explicando en la introducción su sinonimia y diferencias respecto a “condroma” para evitar ambigüedades terminológicas.
Caso clínico
Paciente femenina de 3 años, sin antecedentes médicos de relevancia, que presenta una lesión en la región distal del cuarto dedo del pie izquierdo, con una evolución de 15 meses. La lesión ocasionaba dolor e infecciones recurrentes.
El caso fue inicialmente valorado por el servicio de Pediatría, que posteriormente derivó a la paciente a una consulta de podología especializada en cirugía en un entorno hospitalario, dado que la intervención requeriría anestesia general y un manejo quirúrgico específico.
En la primera consulta (junio de 2023), los padres refirieron dificultad para el uso de calzado debido al dolor y a episodios infecciosos recurrentes, que mejoraban temporalmente con tratamiento antibiótico.
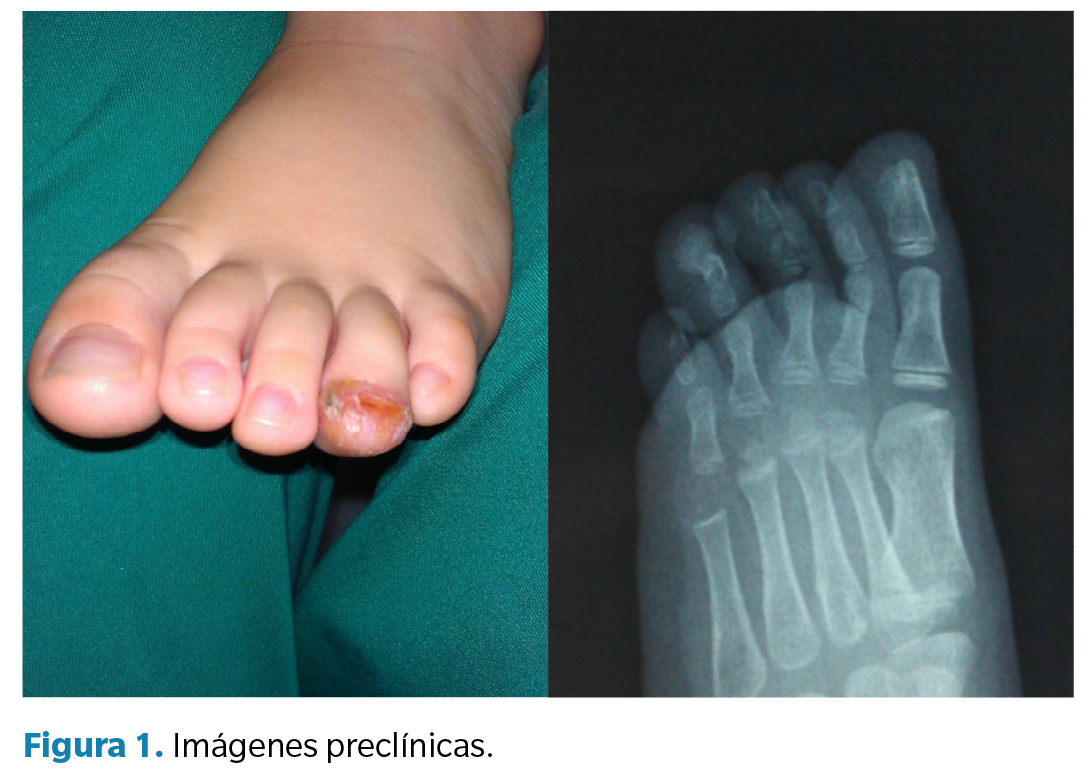
En la exploración clínica, la paciente se encontraba en buen estado general, sin disfunciones motoras en extremidades inferiores. Se observó una lesión tumoral distal en el cuarto dedo del pie izquierdo, que comprometía la yema del dedo y producía distrofia ungueal secundaria a la elevación de la lámina (Figura 1). La lesión presentaba bordes bien definidos, piel eritematosa en su superficie y una pequeña zona ulcerada cubierta por costra. Existía dolor a la palpación.

El estudio radiológico simple (proyecciones anteroposterior y oblicua) mostró una imagen bien delimitada, de densidad ósea, que se originaba en continuidad con la falange distal del cuarto dedo, compatible con el diagnóstico de osteocondroma subungueal.
Dada la localización, el compromiso funcional y la recurrencia de infecciones, se decidió realizar una resección en bloque mediante técnica de Syme con extracción completa de la falange distal, bajo anestesia general, en agosto de 2023. La elección de esta técnica, más radical que el curetaje conservador recomendado en la literatura, se justificó por el tamaño de la lesión, la afectación ósea completa, la distrofia ungueal severa y la presencia de hallazgos radiológicos que, aunque no concluyentes, requerían descartar transformación maligna. La resección completa permitió obtener un margen de seguridad adecuado y reducir el riesgo de recidiva.
Se diseñó una incisión transversal a nivel de la articulación interfalángica distal, prolongada de forma elíptica alrededor del dedo en “C”. Se disecaron cuidadosamente piel, fascia y tendones, y se realizó la sección articular para la extracción íntegra de la falange distal (Figura 2).
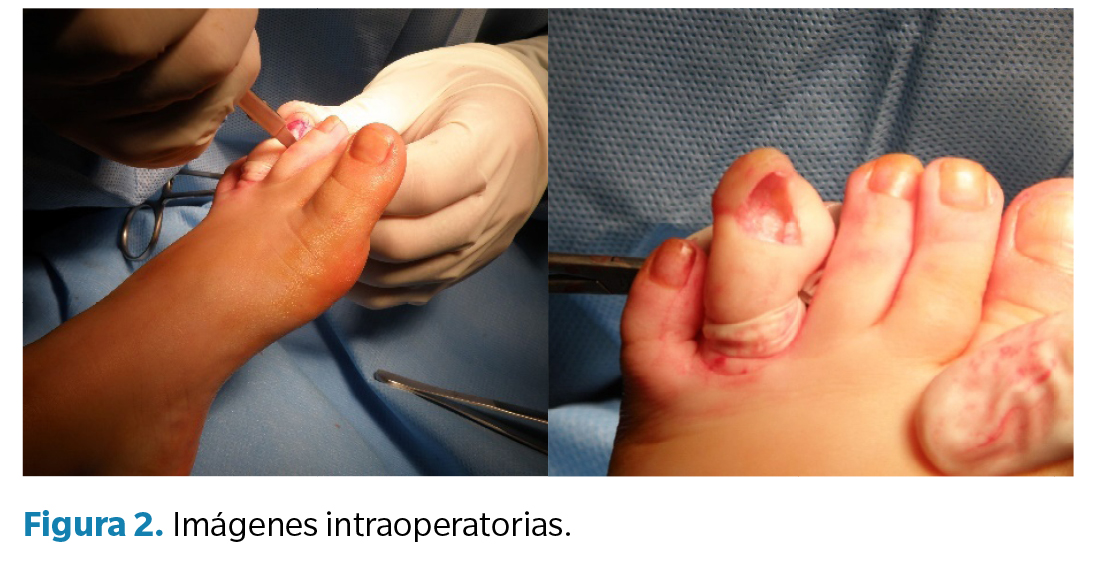
El espécimen fue enviado a anatomía patológica. El estudio histológico “reveló lesión osteocartilaginosa con base ósea, cubierta por cartílago hialino, con áreas de atipia celular: núcleos aumentados de tamaño, irregularidades cromatínicas, incremento de figuras mitóticas y márgenes discretamente irregulares”. Estos hallazgos, aunque no diagnósticos de malignidad, justifican la recomendación de seguimiento clínico-radiológico anual para descartar recurrencia o transformación maligna.
El cierre quirúrgico se realizó con sutura simple, obteniendo un resultado funcional y estético satisfactorio. Se aplicó apósito no adherente y vendaje semicomprensivo. En el postoperatorio se indicó analgesia oral y revisiones semanales. Las suturas se retiraron a los 14 días, sin registrarse complicaciones como dehiscencia, infección o necrosis. Se efectuaron curaciones seriadas durante 4 semanas.
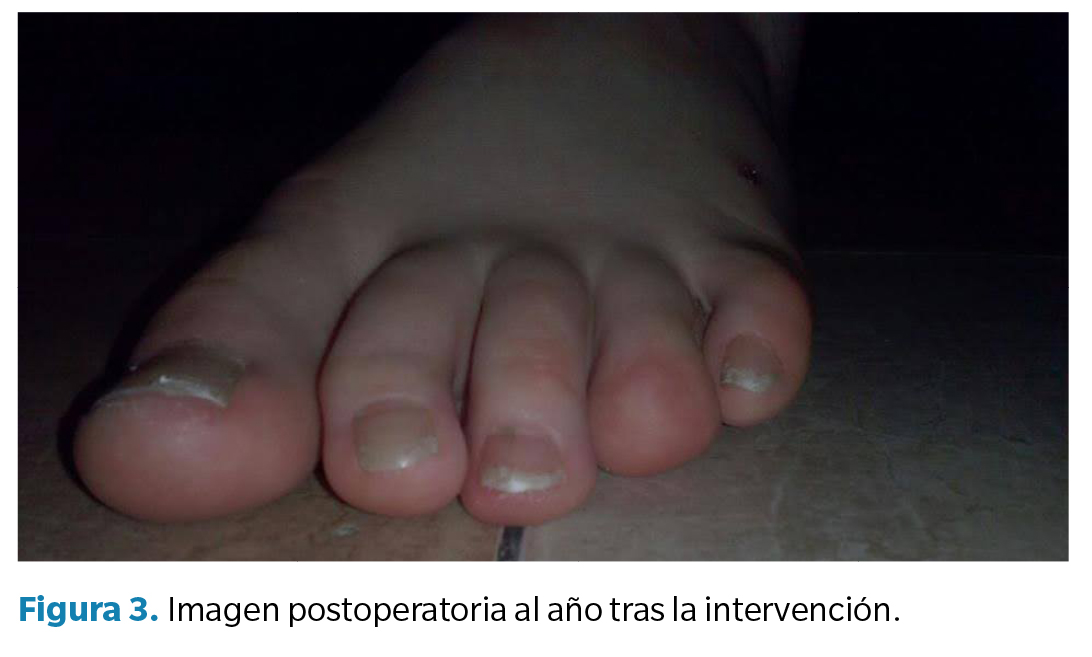
La paciente fue dada de alta en septiembre de 2024 (12 meses tras la intervención) sin signos de recidiva y con una adecuada adaptación funcional y estética (Figura 3).
Discusión
Los osteocondromas son los tumores óseos benignos más frecuentes, representando entre el 20 % y el 50 % de todos los tumores óseos. Se trata de lesiones óseas superficiales compuestas por hueso cortical y medular, recubiertas por cartílago hialino. La continuidad entre el hueso cortical y medular de la lesión con el hueso subyacente constituye una característica patognomónica que confirma el diagnóstico. Los osteocondromas pueden presentarse de forma solitaria o múltiple, siendo esta última una condición autosómica dominante denominada exostosis múltiple hereditaria. La prevalencia se ha descrito como ligeramente mayor en mujeres (70 %), aunque otros estudios no han encontrado diferencias significativas por sexo(5,6,7,8,9).
La mayoría de los osteocondromas subungueales se localizan en el primer dedo del pie, aunque se han descrito casos en el cuarto y segundo dedo(2,4,8).
En cuanto al tratamiento, Alabdullrahman y cols. (2024) proponen que, en la mayoría de los osteocondromas solitarios sin signos de malignidad, el manejo conservador puede ser adecuado, destacando el uso experimental de agonistas del receptor gamma del ácido retinoico con resultados prometedores. En estos casos, la cirugía —ya sea escisión marginal o amplia— se reservaría para lesiones con sospecha de transformación maligna(11).
Por el contrario, Jarolia y cols. (2024) defienden la cirugía como tratamiento de elección, señalando que la resección acompañada de curetaje óseo exhaustivo es esencial para reducir la tasa de recidivas. Además, enfatizan la importancia de enviar la pieza quirúrgica para estudio histopatológico, lo que permite diferenciar osteocondromas de otras exostosis y descartar malignidad, particularmente en lesiones subungueales, que pueden estar infradiagnosticadas(12).
Vázquez-Flores y cols. (2004) coinciden en la necesidad de la resección quirúrgica, empleando en su serie de 27 casos la técnica tipo Dubois para exponer y resecar la lesión desde su base, seguida de curetaje meticuloso del lecho óseo. Subrayan también la relevancia de un diagnóstico clínico-radiológico preciso para diferenciar el osteocondroma de otras masas subungueales(13).
Dabrowski y cols. (2003), en un estudio con 74 pacientes, utilizaron una incisión en “boca de pez” seguida de curetaje con fresa, identificando mayor riesgo de recurrencia en pacientes menores de 18 años y en aquellos con mayor dolor postoperatorio, aunque sin asociación estadísticamente significativa con el sexo, duración de síntomas, dolor preoperatorio, tamaño tumoral o destrucción de la lámina ungueal(14).
Si bien la literatura recomienda en muchos casos un abordaje conservador con preservación de la falange y curetaje exhaustivo, se optó por la resección completa de la falange distal. Esta decisión se sustentó en el compromiso óseo total, la presencia de infecciones recurrentes, la distrofia ungueal grave y los hallazgos radiológicos e histopatológicos que, aunque no concluyentes de malignidad, justificaban un margen quirúrgico más amplio para minimizar el riesgo de recidiva.
En conclusión, el tratamiento quirúrgico de los osteocondromas es fundamental debido al potencial de transformación maligna de estas lesiones y a las complicaciones asociadas, como la compresión de estructuras neurovasculares adyacentes y el deterioro funcional del paciente. La resección quirúrgica completa del osteocondroma no solo elimina el dolor y previene fracturas patológicas, sino que también reduce el riesgo de malignidad, particularmente en osteocondromas de crecimiento rápido o localizados en áreas atípicas. Además, la intervención quirúrgica puede mejorar significativamente la calidad de vida del paciente al restaurar la movilidad y la función normal de la extremidad afectada.
Conflicto de intereses
Ninguno.
Fuentes de financiación
Ninguna.
Contribución de los autores
Concepción y diseño: ARM. Recogida de datos: RRR, SSM. Creación y redacción: RRM, RGP. Revisión final: AMRP.
Bibliografía