10.20986/revesppod.2025.1701/2024
REVISIÓN
Eficacia de la toxina botulínica en la hiperhidrosis severa frente a tratamientos tópicos tradicionales. Revisión bibliográfica narrativa
Effectiveness of botulim toxin in severe hiperhidrosis compared to traditional topical treatments. A narrative literature review
Javier Vázquez González1
Laura Regife Fernández1
José María Juárez Jiménez1
1Departamento de Podología. Facultad de Enfermería, Fisioterapia y Podología. Universidad de Sevilla, España
Resumen
La hiperhidrosis severa es una sudoración excesiva, no relacionada con la actividad física o el aumento de la temperatura, que afecta a la población en mayor porcentaje de lo que conocemos. La alta prevalencia en etapas tempranas de la adultez condiciona la calidad de vida y la capacidad social y laboral de las personas que la padecen. Además, la amplia variedad de tratamientos existentes y la escasa, nula o inconstante respuesta de muchos de ellos dificulta la elección y favorece las complicaciones secundarias a un proceso no resuelto. De esta manera, el objetivo principal es analizar el uso de la toxina botulínica en la hiperhidrosis en general y en la localización plantar en particular, mediante una revisión bibliográfica narrativa.
Se ha realizado una búsqueda en diversas bases de datos científicas durante los meses de febrero y junio de 2023. Tras aplicar criterios de inclusión y exclusión, se seleccionaron y analizaron un total de 32 artículos. De estos, 13 cumplieron con los criterios de búsqueda y se incluyeron en la discusión.
Como conclusiones, se obtiene que la toxina botulínica es una técnica altamente eficaz, muy satisfactoria y posee baja tasa de complicaciones para el tratamiento de la hiperhidrosis. Sin embargo, es necesario mayor número de estudios para determinar su eficacia, dosis óptima y duración del tratamiento en zonas plantares.
Palabras clave: Antitranspirantes, cloruro de aluminio, toxina botulínica, antagonistas colinérgicos, hiperhidrosis, iontoforesis, axila, bloqueantes neuromusculares
Abstract
Severe hyperhidrosis is excessive sweating, not related to physical activity or increased temperature, which affects a higher percentage of the population than is commonly known. Its high prevalence in early adulthood impacts the quality of life and the social and occupational capacity of those who suffer from it. Additionally, the wide variety of existing treatments and the poor, inconsistent, or absent response of many of them complicates the choice and favors secondary complications from an unresolved process. Thus, the main objective is to analyze the use of Botulinum Toxin in hyperhidrosis in general, and in plantar localization in particular, through a narrative literature review.
A search was conducted in various scientific databases during the months of February and June 2023. After applying inclusion and exclusion criteria, a total of 32 articles were selected and analyzed. Of these, 13 met the search criteria and were included in the discussion.
The conclusions indicate that Botulinum Toxin is a highly effective technique, very satisfactory, and has a low complication rate for the treatment of hyperhidrosis. However, a greater number of studies are needed to determine its efficacy, optimal dosage, and duration of treatment in plantar areas.
Keywords: Antiperspirants, aluminum chloride, botulinum toxin, cholinergic antagonists, hyperhidrosis, iontophoresis, axilla, neuromuscular blockers
Correspondencia
Laura Regife Fernández
lauraregife@gmail.com
Recibido: 21-06-2024
Aceptado: 30-12-2024
Introducción
Mientras que la sudoración es un mecanismo de nuestro organismo que nos permite regular térmicamente nuestro cuerpo, lidiar con el estrés y ayudar en el metabolismo, un exceso de esta conlleva distintas alteraciones físicas, psicológicas y sociales, así como infecciones, sarpullidos y maceración de la piel o dificultad en ambientes sociales (reflejado por el 75 %) o laborales (80 % de los pacientes) (1).
La hiperhidrosis afecta en torno al 3 % de la población estadounidense(2) o al 1 % de la población global(3,4), aunque se cree que este número puede ser bastante superior debido a la gran cantidad de casos no comunicados o mal diagnosticados(2). Esta suele darse con mayor frecuencia en adultos, sin diferencias entre sexos, entre los 18 y 40 años, y en una leve proporción en niños, adolescentes y ancianos, en estos últimos probablemente debido a la regulación de esta con el paso de los años(1).
Es posible dividir la hiperhidrosis en primaria o secundaria. Cuando esta no está relacionada con patologías sistémicas, temperatura corporal u otros estímulos externos hablamos de hiperhidrosis primaria. Por otro lado, si el causante son medicamentos, tumores malignos, alteraciones endocrinas u otros problemas del sistema nervioso central nos referimos a hiperhidrosis secundaria(1).
Entre el 35 y el 55 % de los casos de hiperhidrosis primaria tienen un componente hereditario(1,5), apareciendo entre los 14 y 25 años, mientras que la hiperhidrosis secundaria suele dar la cara tras los 25 años sin tener gran relevancia en los episodios familiares(1).
La hiperhidrosis que provoca un empeoramiento grave en la calidad de vida se considera severa y es reflejada por muchos pacientes (con una puntuación de 4) a través de escalas de tolerancia de 1 a 4, donde 1 no interfiere con la actividad cotidiana y 4 es intolerable. Esto conlleva a la elección selectiva de actividades que sean compaginables con la patología(1).
La hiperhidrosis, aunque no se considera un trastorno grave, presenta desafíos en su tratamiento y eficacia a largo plazo. La toxina botulínica emerge como una opción novedosa y eficaz para tratar esta condición. Este enfoque terapéutico relativamente reciente permite una exploración profunda de sus mecanismos de acción y efectividad, estableciendo nuevos estándares en comparación con tratamientos tradicionales.
La aplicación de la toxina botulínica requiere conocimientos técnicos especializados y el uso de técnicas avanzadas de imagen e inyección. Estos avances tecnológicos han mejorado la comprensión de la fisiología de la sudoración y los mecanismos de acción de la toxina, lo que ha incrementado rápidamente su uso y beneficiado a muchos pacientes. Debido a su relevancia clínica, la innovación terapéutica y a los avances tecnológicos asociados, la toxina botulínica se ha convertido en un tema de gran interés tanto para profesionales de la salud como para pacientes. Es crucial profundizar en los aspectos clínicos y terapéuticos de su aplicación, destacando su potencial como una solución efectiva para una patología tan común.
El objetivo principal es analizar el uso de la toxina botulínica en la hiperhidrosis en general y en la localización plantar en particular, mediante una revisión bibliográfica narrativa. Los objetivos secundarios son valorar la eficacia de otros tratamientos tópicos en el abordaje de la hiperhidrosis y revisar cómo la localización de la hiperhidrosis afecta la elección del tratamiento.
Material y métodos
Para la realización de la presente revisión bibliográfica narrativa se han valorado 32 artículos seleccionados durante los meses de febrero y junio de 2023 a través de las bases de datos de Pubmed, Dialnet y Scopus.
Las palabras claves utilizadas fueron: “antiperspirants”, “aluminum chloride”, “botulinum toxin”, “cholinergic antagonists”, “hyperhidrosis”, “iontophoresis”, “axilla” y “neuromuscular blockers”. Todas ellas se combinaron entre sí utilizando los operadores booleanos “AND” y “OR”.
Criterios de inclusión
- Revisiones bibliográficas, sistemáticas y/o metanálisis, ensayos clínicos aleatorizados o no aleatorizados, estudios observacionales, capítulos de libros o informes de casos.
- Artículos publicados desde 2010 hasta la actualidad.
- Estudios enfocados en la hiperhidrosis severa en axilas, manos o pies, examinando el uso de toxina botulínica y otros tratamientos tópicos, sistémicos e invasivos.
Criterios de exclusión
Artículos no relacionados con la temática descrita en este trabajo.
Resultados y discusión
Para la valoración de los resultados se seleccionaron un total de 13 artículos. Con el propósito de representar de manera más esquemática la obtención de estos resultados, se elaboró un diagrama de flujo (Figura 1).
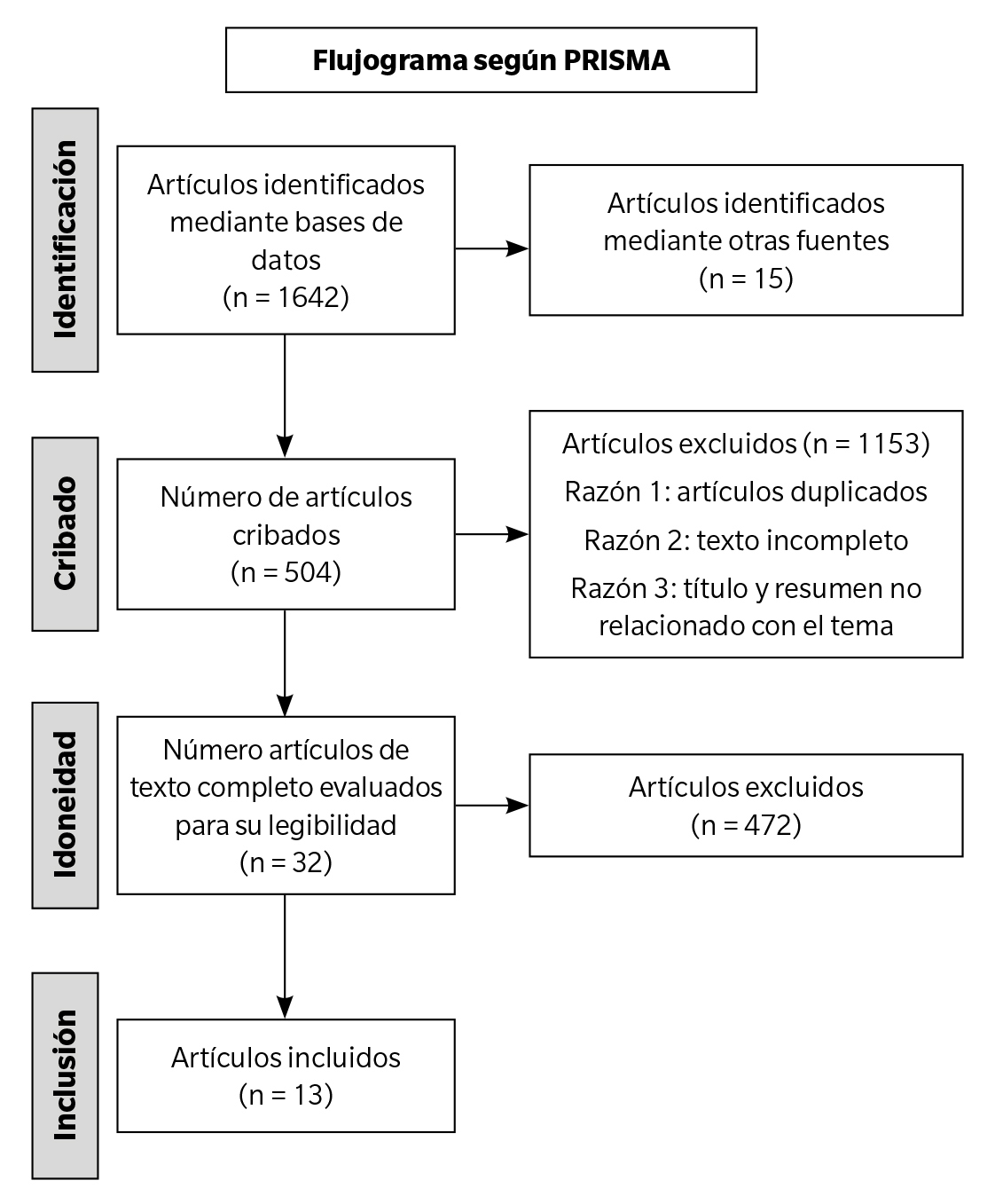
Figura 1. Diagrama de flujo según PRISMA.
Toxina botulínica e hiperhidrosis
La hiperhidrosis, caracterizada por una sudoración excesiva en diversas regiones corporales, causa problemas físicos, emocionales y sociales que requieren intervención terapéutica. La toxina botulínica tipo A, utilizada con creciente frecuencia, inhibe la liberación de acetilcolina en los nervios simpáticos, afectando las glándulas ecrinas(6). Este tratamiento presenta menos complicaciones y mayor eficacia que otros. Su efecto inhibitorio dura 3 días, tras los cuales los nervios comienzan a regenerarse en 7 días, recuperando la funcionalidad completa en 3 a 6 meses(7).
Existen cuatro tipos de toxinas botulínicas tipo A aprobadas por la FDA, reconocidas por sus efectos terapéuticos y cosméticos. Sin embargo, solo la onabotulinumtoxinA está autorizada específicamente para tratar la hiperhidrosis axilar severa(7). Cada tipo varía en la proteína asociada en su formulación. La FDA también ha aprobado el uso de una toxina botulínica tipo B, derivada de otra cepa de la misma bacteria, especialmente útil cuando hay una respuesta inmune desarrollada contra la tipo A, que podría neutralizarla(6,7).
La tipo B tiene una acción inicial más rápida que la tipo A y muestra mayor afinidad por las ramas terminales de los nervios autonómicos en lugar de los neuromusculares, características que la hacen una opción interesante. No obstante, se necesitan estudios con evidencia comparativa para establecer dosis equiparables entre los tipos A y B6.
La metodología de aplicación de la toxina botulínica para tratar la hiperhidrosis primaria se ha mantenido consistente a lo largo del tiempo. Según el protocolo establecido, las inyecciones intradérmicas se realizan en la unión dérmico-subcutánea, en un área previamente delimitada mediante la prueba del almidón-yodo, con una profundidad variando según la localización: 4,5 mm en la planta del pie y 2 mm en las axilas. Inyecciones demasiado profundas pueden afectar ramas nerviosas más profundas no involucradas en la sudoración. La administración se realiza con una aguja hipodérmica inclinada entre 30° y 45°, con el bisel orientado hacia el operador(7).
Awaida y cols. (7) proponen una modificación del patrón de inyección, sugiriendo que menos perforaciones reducen el dolor, administrando la misma dosis en 7 inyecciones en lugar de 20. Aunque se podría esperar que un mayor volumen por inyección cause más dolor, los pacientes informan menos dolor, probablemente debido a la reducción de la ansiedad asociada con menos perforaciones, manteniendo la eficacia de la toxina botulínica constante.
El principal desafío en la administración de estas inyecciones es el dolor, especialmente en las manos, lo que lleva a algunos pacientes a preferir otras opciones terapéuticas menos invasivas, reservando las inyecciones de toxina botulínica para casos en los que otras opciones han fallado. Diversos autores han propuesto técnicas para mitigar el dolor, como el bloqueo nervioso, la aplicación de hielo, vibración analgésica y dispositivos de enfriamiento tópicos9. Vlahovic subraya la importancia de la anestesia local con lidocaína, el bloqueo nervioso y/o el uso de hielo para minimizar el dolor(10). Nawrocki y cols. (7) sugieren la inclusión de lidocaína en la solución de toxina botulínica para reducir el dolor.
Para las manos, el bloqueo nervioso se realiza sobre los nervios mediano, radial y cubital, todos provenientes del plexo braquial, responsable de la inervación motora y sensorial de la extremidad superior(11). En los pies, el bloqueo se efectúa sobre los nervios sural y tibial posterior, que inervan la planta del pie(7).
La administración de toxina botulínica para tratar la hiperhidrosis puede estar asociada a diversas complicaciones, según varios estudios revisados. Obed y cols. (12) señalan que el dolor durante las inyecciones puede ser el principal inconveniente reportado por los pacientes. Es esencial informar a los pacientes sobre posibles efectos adversos como debilidad muscular, que puede persistir hasta por cuatro meses(7), así como sobre el riesgo mínimo de reacciones anafilácticas.
Se deben evitar tratamientos con toxina botulínica en mujeres embarazadas o lactantes, dado que se considera un fármaco de categoría C durante el embarazo, así como en pacientes con hipersensibilidad a sus componentes o infecciones locales en el área de tratamiento(7,10). Además, no se recomienda su uso en casos de hiperhidrosis secundaria, trastornos de la coagulación o quienes han sido sometidos a cirugía para extirpar glándulas sudoríparas8.
Es fundamental monitorear de cerca a pacientes con esclerosis lateral amiotrófica preexistente, neuropatía periférica o trastornos de la unión neuromuscular, como miastenia grave o síndrome de Lambert-Eaton, así como evitar la administración concomitante de medicamentos que puedan alterar el metabolismo de la toxina botulínica(7).
Respecto a los efectos adversos específicos, los estudios muestran que el uso de toxina botulínica tipo A, según Awaida y cols.8, raramente provoca reacciones alérgicas, necrosis cutánea, hemorragias o debilidad muscular sistémica, aunque puede causar dolor y sensación de quemazón durante la aplicación. En otro estudio de Wade y cols. (13), no se reportaron reacciones adversas graves, siendo el dolor en el sitio de la infiltración (axilas) la complicación más común, afectando hasta en el 12 % de los pacientes, además de un caso de hiperhidrosis compensatoria facial.
En contraste, el uso de toxina botulínica tipo B parece asociarse con una mayor frecuencia de efectos secundarios. En un estudio citado por Wade y cols. (13) con 20 pacientes, se observaron 83 reacciones adversas relacionadas con la intervención, incluyendo disminución de la fuerza de agarre en manos (50 % de los pacientes), debilidad muscular (60 %), sequedad bucal (90 %), excesiva sequedad en manos (60 %) e indigestión (60 %). Nawrocki y cols. (7) mencionan que la toxina botulínica tipo B muestra una mayor prevalencia de efectos adversos como sequedad bucal, cefaleas, irritación corneal, malestar general y alteraciones sensoriales y motoras, comparada con la tipo A.
En el tratamiento de la hiperhidrosis con toxina botulínica, no existe un protocolo estandarizado para las diluciones exactas. Según Nawrocki y cols.7, la onabotulinumtoxinA se diluye típicamente entre 1 y 10 ml, siendo comúnmente utilizados volúmenes de 2 a 5 ml. La abobotulinumtoxinA se diluye generalmente entre 2,5 y 5 ml, aunque los rangos pueden variar de 1,25 a 10 ml.
Las dosis varían según la zona tratada. En las axilas, se aplican típicamente 50 U de onabotulinumtoxinA distribuidas en inyecciones de 0,1 a 0,2 ml por punto, ajustando según la extensión del área. Para las palmas, se utilizan concentraciones más altas (75 a 100 U) en volúmenes menores (0,05 a 0,1 ml), administradas en hasta 50 puntos debido al dolor. Para la hiperhidrosis plantar, se requieren entre 100 y 200 U de onabotulinumtoxinA por pie(7).
En cuanto a la comparación entre los tipos A y B de toxina botulínica, An y cols. (6) sugieren una proporción de 1:30, lo que implica que por cada 50 U de toxina tipo A se necesitarían 1500 U de tipo B para lograr un efecto inhibitorio similar. Este enfoque puede mantenerse efectivo hasta 20 semanas después del tratamiento inicial.
La toxina botulínica es preferida por pacientes con hiperhidrosis debido a su eficacia prolongada en comparación con tratamientos convencionales a corto plazo. Según estudios de Vlahovic, los síntomas mejoran hasta un 75 % durante seis meses. Asimismo, señala un estudio a 2 pacientes realizado por Tamura donde la desaparición de los síntomas comienza a los 14 días y perduran hasta los 6 meses(10).
Wade y cols. (13) reportan mejoras del 57 % a las 2-4 semanas y del 67 % a las 16 semanas postratamiento comparado con placebo. Obed y cols. (12) destacan reducciones significativas del sudor y mejoras en calidad de vida hasta 8 semanas después del tratamiento, aunque la información a largo plazo es limitada. En estudios de Wade y cols. (13), la duración media del efecto de la toxina en axilas varía de 197 a 273 días, significativamente más largo que el placebo (35 a 96 días).
En el caso de la toxina botulínica tipo B, presenta un inicio de acción más rápido que el tipo A, pero con una duración efectiva más corta de 9 a 16 semanas(7).
La satisfacción del paciente y la mejora en la calidad de vida son objetivos clave en el tratamiento de la hiperhidrosis. Estudios comparativos con placebos muestran una satisfacción moderada o considerable en pacientes tratados con toxina botulínica, en contraste con una satisfacción leve en el grupo placebo(13). Además, la toxina botulínica demuestra ventajas significativas sobre la bromhidrosis, reduciendo el olor medio de 8 a 2 en axilas tratadas después de tres meses, comparado con un mantenimiento del nivel de olor en 8 en el grupo placebo. Asimismo, el sudor disminuyó significativamente en axilas tratadas, representando un tercio del nivel inicial comparado con la axila control(14).
La toxina botulínica se posiciona como una opción efectiva para reducir la sudoración excesiva y mejorar la calidad de vida de los pacientes, ofreciendo resultados rápidos y duraderos con una baja incidencia de complicaciones y efectos secundarios leves y transitorios.
Tratamientos tópicos más comunes para la hiperhidrosis severa
Las variantes de toxina botulínica han sido comparadas en numerosos estudios respecto a técnicas, dosis y eficacia en relación con placebos, ayudando a evaluar su efectividad, duración y complicaciones. Para entender mejor su capacidad curativa en comparación con otros tratamientos disponibles, esta revisión se enfocará en las dos terapias tópicas más comunes: las sales de aluminio y la iontoforesis, que son los tratamientos de primera y segunda línea, a pesar de la existencia de opciones orales, sistémicas, quirúrgicas y físicas.
Las sales de aluminio son ampliamente utilizadas debido a su bajo coste y fácil aplicación, pero no son ideales para tratar la hiperhidrosis moderada o severa, ya que proporcionan alivio a corto plazo y requieren aplicaciones regulares. Pueden causar irritación y sequedad en la piel(12). Actúan obstruyendo los conductos de las glándulas sudoríparas mediante la interacción de las sales metálicas del aluminio con los mucopolisacáridos del sudor. Se aplican como loción cada 24-48 horas antes de dormir, con efectos visibles en 1-2 semanas. Posteriormente, se reduce a 1-2 aplicaciones semanales para mantenimiento. Los pacientes reportan alta satisfacción en axilas (94 %) y plantas (84 %), pero menos en manos (60 %)(15).
La iontoforesis es un tratamiento seguro y eficaz para la hiperhidrosis, donde se sumergen las manos o pies en agua mientras se aplica una corriente eléctrica, lo que reduce la sudoración mediante el intercambio de iones16. La frecuencia de las sesiones varía, de diarias a semanales, con intensidades de 0 a 30 mA y duraciones de 10 a 30 minutos(13). Sin embargo, la necesidad de repetir el tratamiento con frecuencia es frustrante para los pacientes(16).
Wade y cols. (13) reportan una reducción de sudoración del 43 % tras 28 días de tratamiento y del 83 % a los 3 meses en diferentes estudios bajo el uso de toxina botulínica. Las reacciones adversas son mínimas y evitables con una correcta educación del paciente, aunque pueden incluir vesiculaciones, eritema, incomodidad y sequedad, que se pueden mitigar con cremas hidratantes y ajuste de la intensidad. Contraindicaciones incluyen embarazo, uso de dispositivo intrauterino, zonas de hipostesia, marcapasos, implantes metálicos, patologías cardiacas, epilepsia y lesiones cutáneas(10,4).
Comparando la toxina botulínica con la iontoforesis en pacientes con hiperhidrosis palmar, Wade y cols. (13) encontraron que la toxina botulínica tipo A (100 U por palma) mostró una mayor mejora en la reducción del sudor: el 57 % de los pacientes mejoraron con toxina botulínica frente al 27 % con iontoforesis. El 80 % de los pacientes redujeron su sudoración con toxina botulínica frente al 47 % que lo hicieron con iontoforesis. Otro estudio del mismo autor mostró una mejoría del 90,9 % con toxina botulínica frente al 35,7 % con iontoforesis en el primer mes, sin observar reacciones adversas en los 86 pacientes controlados.
Concluimos que se requieren más estudios actualizados para evaluar la efectividad de los tratamientos, dado que la tecnología mejora continuamente y podría ofrecer mejores métodos terapéuticos para la hiperhidrosis.
Revisión del abordaje de tratamiento de la hiperhidrosis en base a su localización
No existe un algoritmo estandarizado para el tratamiento de la hiperhidrosis según la localización. Las decisiones terapéuticas varían según la experiencia del autor. Los tratamientos no quirúrgicos, como los antitranspirantes tópicos, alivian los síntomas brevemente y a menudo causan irritación(12). La iontoforesis es la siguiente opción cuando los antitranspirantes no son efectivos y se puede combinar con ellos(10). Es preferida para la hiperhidrosis palmo-plantar moderada y severa(17).
A pesar de que las guías clínicas concuerden el uso de la toxina botulínica tras el fracaso de las terapias tópicas, Obed y cols. (12) afirman la alta eficacia que posee la toxina frente a otros tratamientos tópicos de primera línea, y aunque sus estudios no son suficientes para dictaminar una nueva forma de abarcar la hiperhidrosis en comparación con otros tratamientos, asegura que la eficacia de otros tratamientos no es superior a la de la toxina botulínica.
Aunque la toxina botulínica es altamente eficaz, su alto coste limita su uso temprano en el tratamiento(12). En base a la acetilcolina, el glicopirrolato, al ser un tratamiento oral, ayuda a controlar la sudoración general del cuerpo y no produce ningún sudor compensatorio10.
La Asociación Internacional de la Hiperhidrosis no recomienda la realización de ningún tipo de simpatectomía para la hiperhidrosis plantar debido a la probabilidad de efectos secundarios como hiperhidrosis compensatoria, perdida de tolerancia al calor y la irreversibilidad del proceso quirúrgico(10).
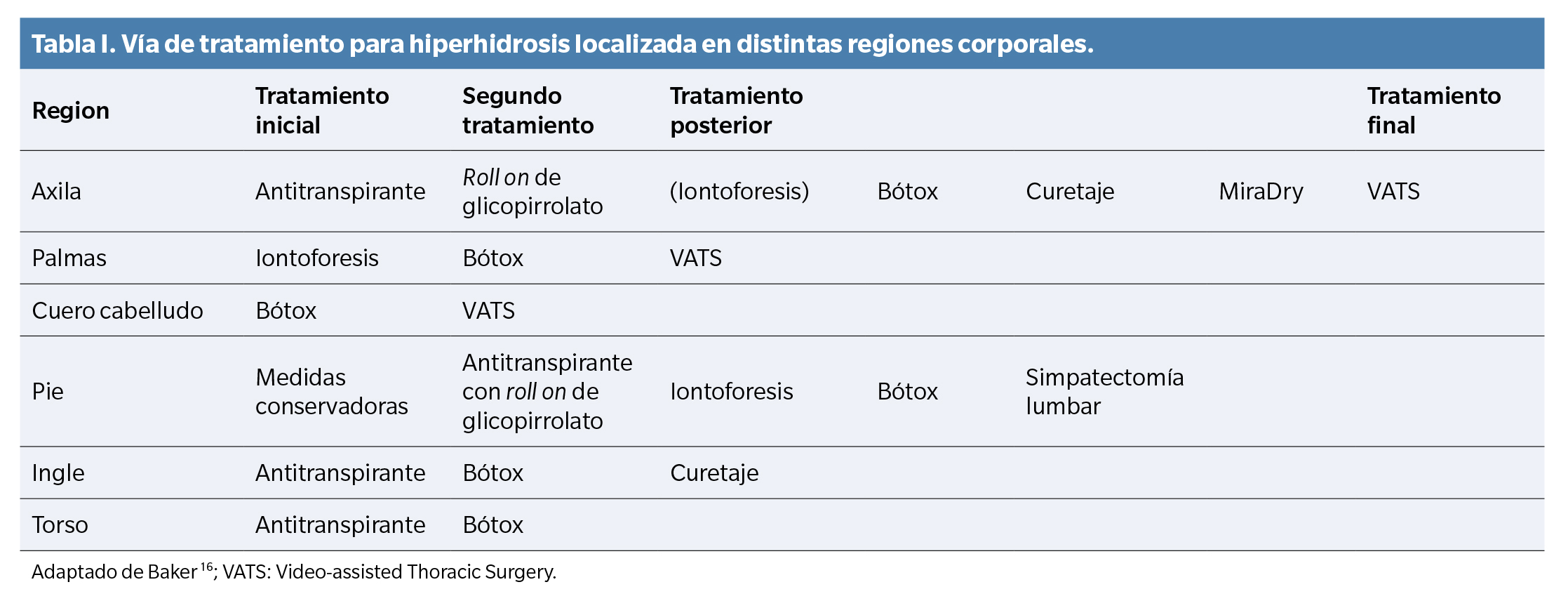
Nawrocki y cols. (15) optan por el uso de antitranspirantes tópicos como primera línea en palmas, axilas y plantas, mientras que Baker(16) se decide por iontoforesis, antitranspirantes y medidas conservadoras, respectivamente.
Como segunda opción terapéutica, Nawrocki y cols. (15) se decantan por iontoforesis en palmas y plantas y toxina botulínica en axilas. Baker(16), en cambio, no comparte su opinión y aplica toxina botulínica en palmas, antitranspirantes en plantas y glicopirrolato en axilas.
Cada autor adopta un enfoque terapéutico basado en su experiencia y perspectiva, sin seguir un protocolo uniforme, como se puede observar en la Figura 2 y en la Tabla 1.
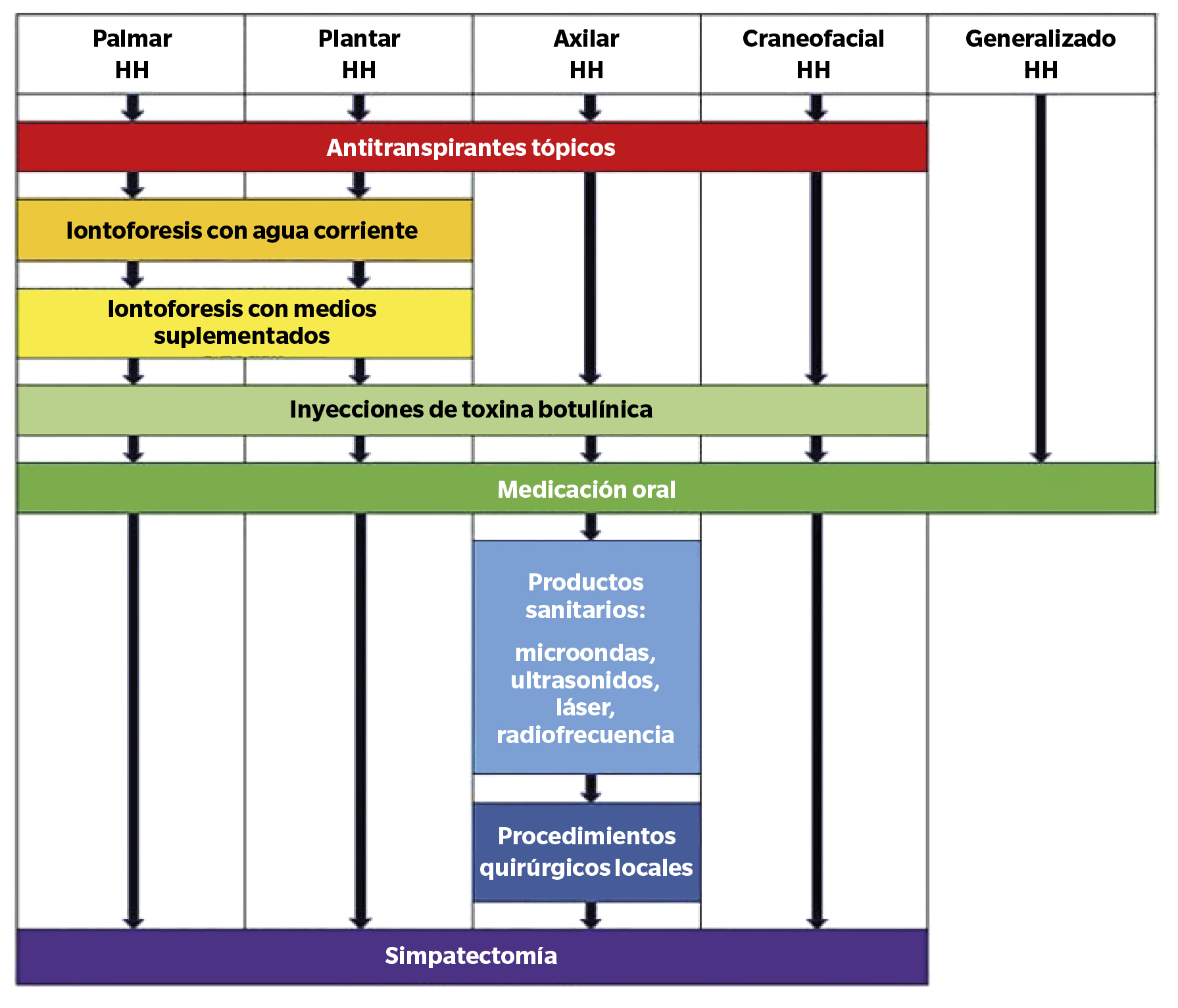
Figura 2. Enfoque de tratamiento para paciente con hiperhidrosis. Adaptado de Nawrocki y Cha(15).
La presente revisión bibliográfica narrativa encontró varias limitaciones. No se hallaron estudios con alto nivel de evidencia que compararan directamente los resultados entre diferentes técnicas, lo que deja un amplio margen para futuras investigaciones más detalladas y con mayores poblaciones. La comparación entre tratamientos se complicó debido a la diversidad en las metodologías de los distintos autores. Además, las modificaciones propuestas por algunos autores a las terapias existentes carecen de verificación por otros investigadores, lo que limita su valor para establecer una guía terapéutica confiable. Por tanto, es necesario realizar más estudios para mejorar la evidencia disponible en este campo.
Finalmente, como conclusiones se obtiene que: la infiltración de toxina botulínica se muestra altamente eficaz en el tratamiento de la hiperhidrosis palmar y plantar, con baja incidencia de complicaciones y alto nivel de satisfacción en los pacientes. Los efectos suelen ser temporales. Aunque es recomendable para la hiperhidrosis plantar, se necesitan más estudios para establecer la dosis óptima y la duración específica de cada formulación. En segundo lugar, la iontoforesis y el uso de sales de aluminio en general ofrecen alternativas no invasivas y accesibles para tratar la hiperhidrosis, considerándose opciones viables antes de recurrir a tratamientos más invasivos o medicamentosos. Aunque son fáciles de usar y pueden combinarse con otros tratamientos para aumentar su eficacia con el tiempo, sus principales limitaciones son la necesidad de tratamientos repetidos, como en el resto de tratamientos, y su menor eficacia comparada con otras opciones disponibles. Por último, establecer un patrón exacto de elección de tratamiento para cada localización de hiperhidrosis resulta complejo debido a la disparidad de criterios entre los autores, pero la mayoría coincide en las siguientes recomendaciones: para las axilas, se sugiere primero el uso de sales de aluminio, seguido por la toxina botulínica. En el caso de las palmas, la iontoforesis se posiciona como primera opción, seguida por la toxina botulínica. Para las plantas, si bien es efectiva la toxina botulínica, se recomienda por delante de ella el uso de sales de aluminio, seguido por la iontoforesis.
Contribución de los autores
Concepción y diseño del estudio: JGV.
Recogida de datos: JVG, LRF.
Análisis e interpretación de los datos: JVG, LRF.
Creación, redacción y preparación del boceto inicial: JVG, JMJJ.
Revisión final: LRF, JMJJ.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiación
Ninguna.
Bibliografía
- Lenefsky M, Rice ZP. Hyperhidrosis and its impact on those living with it. Am J Manag Care. 2018;24(23):S491-S495.
- Hoorens I, Ongenae K. Primary focal hyperhidrosis: current treatment options and a step-by-step approach. J Eur Acad Dermatol Venereol. 2012;26(1):1-8. DOI: 10.1111/j.1468-3083.2011.04173.x
- Callejas MA, Grimalt R, Cladellas E. Actualización en hiperhidrosis. Actas Dermosifiliogr. 2010;101(2):110-8. DOI: 10.1016/j.ad.2009.09.004
- del Boz J. Systemic Treatment of Hyperhidrosis. Actas Dermosifiliogr. 2015;106(4):256-62. DOI: 10.1016/j.ad.2014.11.012
- Semkova K, Gergovska M, Kazandjieva J, Tsankov N. Hyperhidrosis, bromhidrosis, and chromhidrosis: Fold (intertriginous) dermatoses. Clin Dermatol. 2015;33(4):483-91. DOI: 10.1016/j.clindermatol.2015.04.013
- An JS, Won CH, Han JS, Park HS, Seo KK. Comparison of onabotulinumtoxinA and rimabotulinumtoxinB for the treatment of axillary hyperhidrosis. Dermatol Surg. 2015;41(8):960-7. DOI: 10.1097/DSS.0000000000000429
- Nawrocki S, Cha J. Botulinum toxin: Pharmacology and injectable administration for the treatment of primary hyperhidrosis. J Am Acad Dermatol. 2020;82(4):969-79. DOI: 10.1016/j.jaad.2019.11.042
- Awaida CJ, Rayess YA, Jabbour SF, Abouzeid SM, Nasr MW. Reduction of Injection Site Pain in the Treatment of Axillary Hyperhidrosis With Botulinum Toxin: A Randomized, Side-by-Side, Comparative Study of Two Injection Patterns. Dermatol Surg. 2021;47(1):154-7. DOI: 10.1097/DSS.0000000000002193
- Weinberg T, Solish N, Murray C. Botulinum neurotoxin treatment of palmar and plantar hyperhidrosis. Dermatol Clin. 2014;32(4):505-15. DOI: 10.1016/j.det.2014.06.012
- Vlahovic TC. Plantar Hyperhidrosis: An Overview. Clin Podiatr Med Surg. 2016;33(3):441-51. DOI: 10.1016/j.cpm.2016.02.010
- de Quintana-Sancho A, Conde Calvo MT. Tratamiento de la hiperhidrosis palmar con toxina botulínica mediante bloqueo de los nervios periféricos al nivel de la muñeca. Actas Dermosifiliogr. 2017;108(10):894-5. DOI: 10.1016/j.ad.2017.05.013
- Obed D, Salim M, Bingoel AS, Hofmann TR, Vogt PM, Krezdorn N. Botulinum Toxin Versus Placebo: A Meta-Analysis of Treatment and Quality-of-life Outcomes for Hyperhidrosis. Aesthetic Plast Surg. 2021;45(4):1783-91. DOI: 10.1007/s00266-021-02140-7
- Wade R, Rice S, Llewellyn A, Moloney E, Jones-Diette J, Stoniute J, et al. Interventions for hyperhidrosis in secondary care: a systematic review and valueof-information analysis. Health Technol Assess. 2017;21(80):1-280. DOI: 10.3310/hta21800
- Wu CJ, Chang CK, Wang CY, Liao YS, Chen SG. Efficacy and Safety of Botulinum Toxin A in Axillary Bromhidrosis and Associated Histological Changes in Sweat Glands: A Prospective Randomized Double-Blind Side-bySide Comparison Clinical Study. Dermatol Surg. 2019;45(12):1605-9. DOI: 10.1097/DSS.0000000000001906
- Nawrocki S, Cha J. The etiology, diagnosis, and management of hyperhidrosis: A comprehensive review: Therapeutic options. J Am Acad Dermatol. 2020;81(3):669-80. DOI: 10.1016/j.jaad.2018.11.066
- Baker D. Hyperhidrosis. Surgery (Oxford). 2022;40(1):70-5. DOI: 10.1016/j.mpsur.2021.11.001
- Delgado SG, Fanjul EG. Decálogo de iontoforesis para el tratamiento de la Hiperhidrosis. Enfermería Dermatológica. 2017;11(31):22-5.